富血小板血浆对关节镜治疗膝关节退行性 病变患者疗效的影响
周宙,谭丽娟,陈茂华
[三峡大学中医医院(宜昌市中医医院) 骨伤一科,湖北 宜昌 443000]
局部应用富血小板血浆(platelet-rich plasma,PRP)是肌肉骨骼组织再生的一种新兴治疗方法,自1987年首次用于心脏手术以来,其应用呈指数增长并逐渐普及[1]。PRP 也广泛应用于骨关节炎(osteoarthritis,OA)和软骨退变(cartilage degeneration,CD)的治疗[2]。研究[3]表明,含高浓度转化生长因子-β(transforming growth factor-β,TGF-β)、血小板衍生生长因子(platelet-derived growth factor,PDGF)、血管内皮生长因子(vascular endothelial growth factor,VEGF)和肝细胞生长因子(hepatocyte growth factor,HGF)等生长因子的血小板α 颗粒是骨关节炎修复和促进软骨生长的重要介导因子。体外和几种动物模型中的研究显示,通过调控核转录因子-κβ(nuclear factor κβ,NF-κβ)、 肿瘤坏死因子-α(tumor necrosis factor-a,TNF-α)和基质金属蛋白酶-13(matrixmetalloproteinase-13,MMP-13)的表达,PRP 可抑制软骨降解,并增强内源性或外源性软骨修复[4]。有临床研究和随机对照试验(randomized controlled trials,RCT)表明,关节内应用PRP 可以改善临床症状和缓解疼痛,在全膝关节置换术中也有同样的效果[5]。由于关节镜常用于OA 治疗,评价围手术期应用PRP 能否对OA 患者结局改善起到影响,具有一定的临床意义。本研究通过与单纯关节镜治疗比较,采用双盲RCT 评估关节镜术中PRP 注射后,对膝关节退行性病变患者疼痛缓解、功能恢复和生活质量的影响。
1 资料与方法
1.1 一般资料
选择2015年1月-2016年12月本院就诊的69 例非创伤性膝关节疼痛患者为研究对象,影像学证实为OA,而且至少经过12 周保守治疗但失败,然后转行关节镜手术。纳入标准:根据X 射线摄片Kellgren-Lawrence 分级或磁共振成像(magnetic resonance imaging,MRI)成像的改良Outbridge 分级,OA Ⅱ~Ⅳ阶段,伴或不伴半月板病变。根据研究方案,只列入选择全身麻醉的患者(制备PRP 需要额外抽取患者血液,清醒状态的患者不满足双盲设计原则)。排除标准:因年龄或精神状态无法提供知情同意的患者;外科手术选择再生手术(微骨折,自体软骨细胞植入);局部或全身感染;最近3 个月内皮质类固醇注射;风湿病;OA 患者局限性软骨损伤侧副韧带的不稳定性>Ⅱ级;免疫抑制;癌症或其他严重的疾病;不能使用自体输血产品;有可能随访失访的情况。其中,1 例患者无法提供知情同意,2 例患者最近3 个月内接受皮质类固醇注射治疗,3 例患者使用自体输血产品,5 例患者失访,这些患者被排除在本次研究之外,最终58 例患者纳入本次研究。本研究方案得到医院伦理委员会批准。
最终共58 例患者随访至研究结束,持续接受了12 个月的随访。PRP 组患者术中平均接受4 ml 的PRP 治疗,对照组除未接受PRP 治疗外,其他治疗方式与PRP 组相同。两组患者年龄、性别、手术侧和术中软骨等级无差异(P>0.05),具有可比性。见表1。
1.2 患者临床结局评估
临床结局通过患者术后疼痛、膝关节功能和生活质量3 个指标进行评价。采用100 mm 视觉模拟评分(visual analog scale,VAS)评估患者疼痛情况;采用Lysholm 评分(Lysholm 膝关节评分量表)评估患者膝关节功能;采用SF-36 简易生活质量评分评估患者术前和术后生活质量。由于PRP 效应是暂时性的,故主要终点设定为随访6 个月时的疼痛情况。
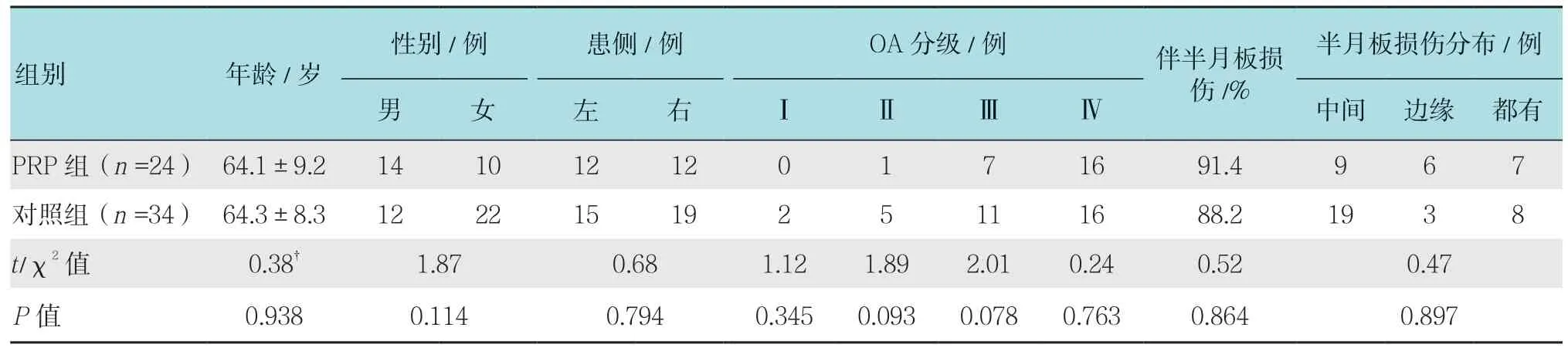
表1 两组患者一般资料比较Table 1 Comparison of general data between the two groups
1.3 手术方法
膝关节镜检查根据国际标准操作程序(standard operating procedure,SOP)进行,患者处于仰卧位,使用充气止血带后,通过前外侧和前内侧标准入路,30°关节镜下彻底检查膝盖关节及其软骨表面,采用HOOK 手工确认十字韧带和两个半月板的完整性与固定性。完成关节镜干预(软骨清创术,部分半月板切除术)后,将冲洗液抽空。随机分配到PRP 组的患者,肘部采集外周静脉血15 ml。使用ACP 系统制备PRP,将血液以1 500 r/min 离心5 min,并分成3 份,第2 个无菌注射器中分离血小板,通过前外侧入口直接注入。不进行任何引流,闭合切口,立即允许完全承重。
1.4 统计学方法
采用SPSS 19.0 进行数据处理,采用Kolmogorow-Smirnow 检验识别正态分布。使用t检验分析具有正态分布的指标变量,Levene 检验用于未配对的独立样本检测差异。正态分布的计量资料采用均数±标准差(±s)表示。如果不能预先确定正态分布,则执行非参数方法的Mann-WhitneyU检验。以此控制两组间随机化的质量。2 个以上配对的非正态分布样本用Friedman 检验进行比较。使用χ2检验和Fisher 精确检验分析分类数据。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者术前术后VAS 评分比较
两组患者术前VAS 评分比较,差异无统计学意义。两组患者关节镜术后6 周时疼痛均明显下降,与术前相比,差异有统计学意义。术后6 个月时,PRP组患者疼痛评分进一步下降至(0.9±0.1)分,对照组仅下降至(2.3±0.4)分,两组比较,差异有统计学意义(P=0.008)。术后12 个月时,两组患者VAS 评分差异无统计学意义(P=0.163)。见表2。
2.2 两组患者术前术后Lysholm 评分比较
两组患者术前Lysholm 评分比较,差异无统计学意义。膝关节功能Lysholm 评分显示,关节镜术后两组患者膝关节功能均得到明显改善。PRP 组患者术后6 和12 个月时Lysholm 评分明显高于术前评分,也高于对照组同一时间点Lysholm 评分(均P<0.05)。见表3。
2.3 两组患者术前术后SF-36 身体健康和心理健康评分比较
两组患者术前SF-36 身体健康和心理健康评分均无差异。生活质量SF-36 评分显示,PRP 组SF-36身体健康评分在术后6 周达到峰值。SF-36 心理健康评分术后6 周、6 个月和12 个月均明显高于对照组,且同样是在术后6 周时分值最高。见表4 和5。
表2 两组患者术前术后VAS 评分比较 (分,±s)Table 2 Comparison of VAS scores between the two groups before and after operation (score,±s)
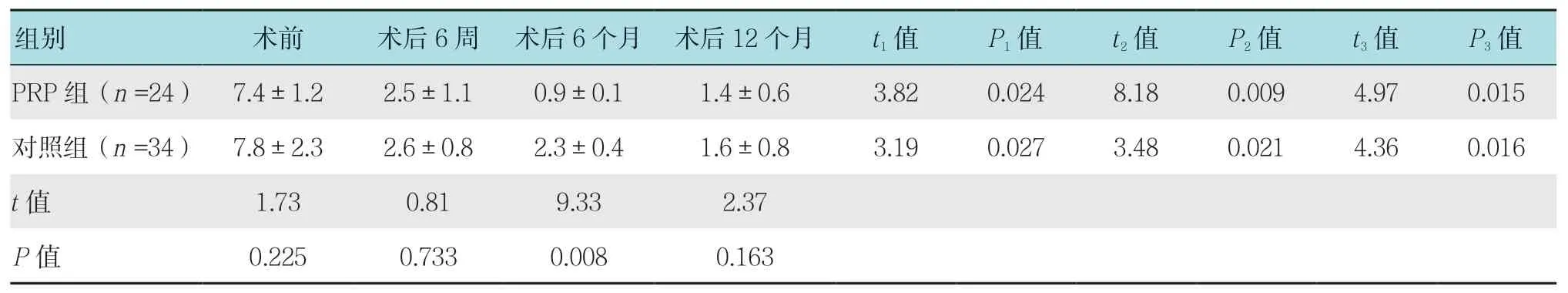
表2 两组患者术前术后VAS 评分比较 (分,±s)Table 2 Comparison of VAS scores between the two groups before and after operation (score,±s)
注:t1 值和P1 值为术后6 周与术前比较;t2 值和P2 值为术后6 个月与术前比较;t3 值和P3 值为术后12 个月与术前比较
组别 术前 术后6 周 术后6 个月 术后12 个月 t1 值 P1 值 t2 值 P2 值 t3 值 P3 值PRP 组(n =24) 7.4±1.2 2.5±1.1 0.9±0.1 1.4±0.6 3.82 0.024 8.18 0.009 4.97 0.015对照组(n =34) 7.8±2.3 2.6±0.8 2.3±0.4 1.6±0.8 3.19 0.027 3.48 0.021 4.36 0.016 t 值 1.73 0.81 9.33 2.37 P 值 0.225 0.733 0.008 0.163
表3 两组患者术前术后Lysholm 评分比较 (分,±s)Table 3 Comparison of Lysholm scores between the two groups before and after operation (score,±s)
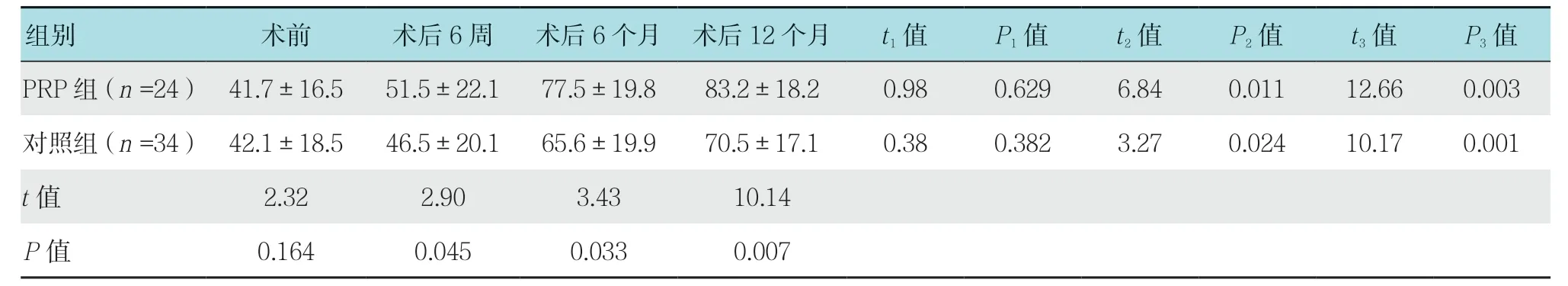
表3 两组患者术前术后Lysholm 评分比较 (分,±s)Table 3 Comparison of Lysholm scores between the two groups before and after operation (score,±s)
注:t1 值和P1 值为术后6 周与术前比较;t2 值和P2 值为术后6 个月与术前比较;t3 值和P3 值为术后12 个月与术前比较
组别 术前 术后6 周 术后6 个月 术后12 个月 t1 值 P1 值 t2 值 P2 值 t3 值 P3 值PRP 组(n =24) 41.7±16.5 51.5±22.1 77.5±19.8 83.2±18.2 0.98 0.629 6.84 0.011 12.66 0.003对照组(n =34) 42.1±18.5 46.5±20.1 65.6±19.9 70.5±17.1 0.38 0.382 3.27 0.024 10.17 0.001 t 值 2.32 2.90 3.43 10.14 P 值 0.164 0.045 0.033 0.007
表4 两组患者术前术后SF-36 身体健康评分比较 (分,±s)Table 4 Comparison of SF-36 physicalfitness score between the two groups before and after operation (score,±s)

表4 两组患者术前术后SF-36 身体健康评分比较 (分,±s)Table 4 Comparison of SF-36 physicalfitness score between the two groups before and after operation (score,±s)
注:t1 值和P1 值为术后6 周与术前比较;t2 值和P2 值为术后6 个月与术前比较;t3 值和P3 值为术后12 个月与术前比较
组别 术前 术后6 周 术后6 个月 术后12 个月 t1 值 P1 值 t2 值 P2 值 t3 值 P3 值PRP 组(n =24) 25.4±7.0 33.9±10.3 29.9±10.5 31.4±10.1 11.38 0.005 4.93 0.018 3.48 0.021对照组(n =34) 24.7±5.6 25.6±9.6 27.1±11.5 30.1±10.7 1.38 0.257 3.18 0.042 3.09 0.025 t 值 2.13 16.98 1.99 0.47 P 值 0.182 0.001 0.077 0.438
表5 两组患者术前术后SF-36 心理健康评分比较 (分,±s)Table 5 Comparison of SF-36 mental health score between the two groups before and after operation (score,±s)
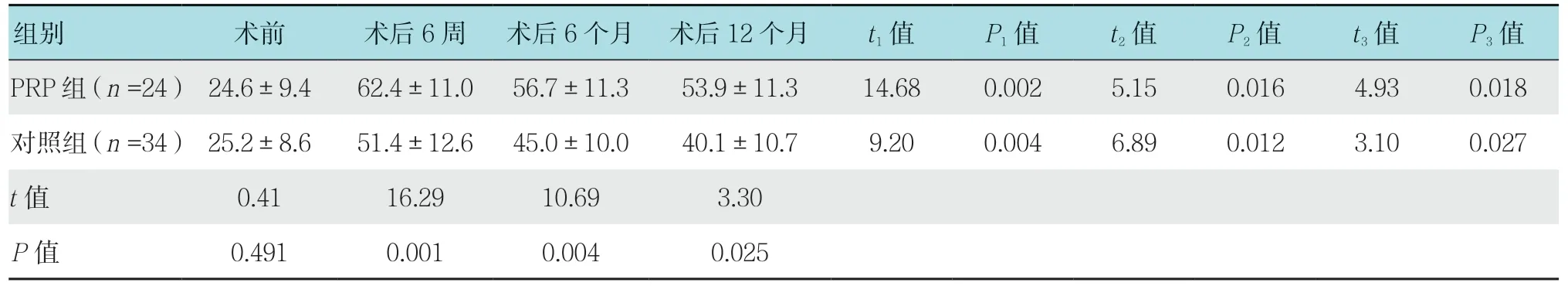
表5 两组患者术前术后SF-36 心理健康评分比较 (分,±s)Table 5 Comparison of SF-36 mental health score between the two groups before and after operation (score,±s)
注:t1 值和P1 值为术后6 周与术前比较;t2 值和P2 值为术后6 个月与术前比较;t3 值和P3 值为术后12 个月与术前比较
组别 术前 术后6 周 术后6 个月 术后12 个月 t1 值 P1 值 t2 值 P2 值 t3 值 P3 值PRP 组(n =24) 24.6±9.4 62.4±11.0 56.7±11.3 53.9±11.3 14.68 0.002 5.15 0.016 4.93 0.018对照组(n =34) 25.2±8.6 51.4±12.6 45.0±10.0 40.1±10.7 9.20 0.004 6.89 0.012 3.10 0.027 t 值 0.41 16.29 10.69 3.30 P 值 0.491 0.001 0.004 0.025
3 讨论
本研究表明,术中使用PRP 与关节镜联合治疗膝关节退行性病变的临床结局优于关节镜单独治疗,能够降低VAS 评分,并增加Lysholm 和SF-36 评分,提示PRP 具有缓解疼痛、改善膝关节功能和提高患者生活质量的作用。此外,PRP 组患者膝关节功能术后6 个月显著改善,且优于单独关节镜治疗。以往研究[6]证实,PRP 能够有效治疗年轻健康的运动损伤患者,而本研究则证实PRP 对中至重度OA 患者也有同样的作用。
BRAUN 等[7]研究表明,富含白细胞的血小板制剂(leukocyte-rich formulations,LR-PRP)和红细胞浓缩物明显增加了细胞的死亡率。TNF-α 是炎症的关键介质,软骨细胞TNF-α 浓度与OA 相关疼痛直接相关[8]。TNF-α 在LP-PRP 中含量较低,通过LP-PRP 直接减少循环中TNF-α 含量是PRP 明显降低VAS评分的重要原因。本组患者术中应用PRP 后随访12个月,Lysholm 评分明显改善。PRP 可减少关节积液和肿胀时间,从而扩展运动范围和活动水平。PRP通过暂时恢复促炎和抗炎间的生理平衡,能够在一段有限的时间内改善疼痛和功能,但不能修复结构受损组织,这也可能是PRP 治疗严重OA 失败的原 因[9-11]。此外,本研究显示,关节镜检查减轻疼痛的效果与同时使用PRP 无关,两组患者术后6 周和术后12 个月时VAS 评分无差异,HAK 等[12]研究结果与本研究类似。值得注意的是,既往大多数研究不能为关节镜清创术和部分半月板切除术治疗退行性病变提供统计支持[13]。本研究认为,膝关节镜手术且术中使用PRP 是OA 治疗的有效手段,PRP 能够减少关节镜手术并发症也是术中使用PRP 的重要理由[14]。
本研究存在一些局限性,随机化分组程序导致两组参与人数不等。由于PRP 影响暂时,后续随访至术后12 个月,未能发现PRP 潜在的长期影响。本研究未分析血小板或白细胞浓度在PRP 中的含量是否有影响,因本研究在手术室内使用双注射器技术直接准备制剂,可立即应用。本研究评估的临床结局注重患者术后疼痛和膝关节功能等主观方面,但缺乏白细胞介素-6(interleukin-6,IL-6)、超声检查评估积液量或运动范围等客观参数。
综上所述,本研究表明,对于退行性半月板或软骨病变,关节内PRP 应用可能是膝关节镜检查中相当有效的额外治疗,可在6 ~12 个月的有限时间内明显减轻疼痛并改善功能,患有严重OA 的患者可能无法从此过程中受益。进一步的研究包括在同等分组中寻求更多患者,以及随访24 个月或更长时间来确认PRP 的效果。

