不同麻醉下经皮椎间孔镜髓核摘除术治疗腰椎间盘突出症的疗效观察
叶辉,任秋生,朱峰,杨丹峰,张鸿燕
(1.鄞州人民医院 麻醉科,浙江 宁波 315100;2.鄞州人民医院 骨科,浙江 宁波 315100; 3.海曙二院 麻醉科,浙江 宁波 315000)
腰椎间盘突出症(lumbar disc disease,LDH)是骨科临床常见病症,由于腰椎间盘长期承受体重压迫,在缺氧缺血状态下极易导致椎间盘退行性改变的发生,从而压迫马尾神经或神经根,也可使纤维环破裂,进而促使髓核向外突出,导致发病[1]。有研究[2]显示,LDH 大都以中年患病群体为主,临床发病率高达40.00%,且有年轻化趋势。近年来,随着人们生活水平的日益提高,患者对疾病治疗的期望值也越来越高,以往仅是缓解或解除患者痛苦已无法满足其需求,现需要一种更为科学有效的手术方法,能够降低术后并发症、促进腰椎功能恢复、提高生活质量及恢复正常工作能力[3]。传统开放性手术能够将病变髓核组织有效摘除,使腰椎疼痛症状得以缓解,但也极易破坏患者赖以维持平衡的腰椎解剖结构,造成腰椎不稳,且创伤性较大,术中出血量多,术后恢复缓慢,预后效果较差[4]。随着现代显微外科医疗技术水平的不断提高,经皮椎间孔镜下髓核摘除术已逐渐用于骨科相关疾病的治疗,并取得了一定的治疗效果[5]。本研究选取2016年1月-2017年12月鄞州人民医院所收治的LDH 患者作为临床研究对象,并就不同麻醉下经皮椎间孔镜髓核摘除术在LDH 患者中的临床应用价值予以探讨和分析。现报道如下:
1 资料与方法
1.1 一般资料
经医院医学伦理委员会批准,选取鄞州人民医院所收治的110 例LDH 患者作为研究对象,采用随机数字表法将入选研究对象随机分为观察组56 例和对照组54 例。观察组中,男30 例,女26 例;年龄31 ~69 岁,平均(46.87±5.79)岁;病程0.7 ~7.0年,平均(3.82±0.50)年。对照组中,男29 例,女25 例;年龄32 ~70 岁,平均(46.93±5.81)岁;病程0.6 ~7.0年,平均(3.81±0.49)年。两组患者在性别、年龄和病程等一般资料方面比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:①与《外科学》[6]中关于LDH 的临床诊断标准相符合,并经CT 或核磁共振成像(magnetic resonance imaging,MRI)等影像学检查确诊;②经保守治疗后症状无明显缓解或反复发作,并符合经皮椎间孔镜髓核摘除术的手术适应证;③临床资料完整,可以判定疗效;④对本研究目的意义知悉,并签署知情同意书。排除标准:①心、脑、肺、肝和肾等重要脏器功能不全者;②恶性肿瘤及全身系统性疾病者;③既往存在同节腰椎手术史者;④精神类疾病及意识障碍者。
1.2 研究方法
1.2.1 观察组麻醉方案观察组给予腰硬联合麻醉方案。于患侧L3-4间隙处行麻醉阻滞,当脑脊液出现回流后,注入1.5 ml 浓度为0.50%的盐酸布比卡因注射液(生产厂家:上海禾丰制药有限公司,批准文号:国药准字H31022839),手术过程中依照患者的实际情况,注入0.1 ml/kg 浓度为1.50%的盐酸利多卡因注射液(生产厂家:中国大冢制药有限公司,批准文号:国药准字H20065387)维持麻醉。
1.2.2 对照组麻醉方案对照组给予气管插管全麻方案。采用2.5 mg/kg 丙泊酚注射液(生产厂家:四川国瑞药业有限责任公司,批准文号:国药准字H20040079)、2.0 mg/kg 枸橼酸芬太尼注射液(生产厂家:宜昌人福药业有限责任公司,批准文号:国药准字H42022076)和0.6 mg/kg 罗库溴铵注射液(生产厂家:浙江仙琚制药股份有限公司,批准文号:国药准字H20123188)进行诱导,采用浓度为0.80%的七氟烷(生产厂家:上海恒瑞医药有限公司,批准文号:国药准字H20070172)加60.00% N2O 和40.00% O2进行麻醉维持。
1.2.3 手术方法两组均行经皮椎间孔镜髓核摘除术治疗。取患者俯卧位,完成消毒铺巾处理,并于经皮椎间孔镜的全程监护下开展手术操作。对于中央型LDH 患者行后路椎板间隙术,于棘突中线位置附近的3 cm 处经皮穿刺;对于旁中央型LDH 患者行椎间孔镜手术,于棘突中线位置附近的12 cm 处经皮穿刺;对于外侧型LDH 患者行杨氏椎间孔镜术,于棘突中线位置附近的10 cm 处经皮穿刺。成功穿刺后,将针芯拔出并注射对比剂,于椎间孔镜的直视下将椎间盘突出位置及病变程度分别予以确定,插入导丝并将穿刺针拔除,沿导丝插入导管以扩大手术通道,并于椎间孔镜下将病变椎间盘髓核组织彻底摘除,用生理盐水对其进行仔细清洗,行椎间盘消融减压术后关闭切口。
1.3 观察指标
分别于术前和术后24 h 对两组患者的各项功能指标和临床治疗情况进行比较和分析。认知功能障碍采用蒙特利尔认知评估量表(Montreal cognitive assessment,MoCA)和简易精神状态检查量表(minimental state examination,MMSE)予以评定,MoCA 包括注意与集中、执行功能、记忆、语言、视结构技能、抽象思维、计算和定向力等8 个认知领域的11 个检查项目,总分为30 分,分值在26 分以下表示存在认知功能障碍,分值越低表示认知障碍越严重。MMSE包括时间定向力、地点定向力、即刻记忆、注意力及计算力、延迟记忆、语言、视空间等7 个方面的30个检查项目,总分为30 分,分值在27 分以下表示存在认知功能障碍,分值越低表示认知障碍越严重。疼痛程度采用疼痛视觉模拟量表(visual analogue scale,VAS)予以评定,VAS 评分标准为0 ~10 分,0 分:无痛;3 分以下:有轻微的疼痛,患者能忍受;4 ~6 分:患者疼痛并影响睡眠,尚能忍受;7 ~10 分:患者有较强烈的疼痛,疼痛难忍。功能障碍采用Oswestry 功能障碍指数(Oswestry disability index,ODI)予以评定,ODI 是由疼痛的强度、生活自理、提物、步行、坐位、站立、干扰睡眠、性生活、社会生活和旅游等10 个方面的问题组成,每个问题6 个选项,每个问题的得分为0 ~5 分,记分方法为:实际得分/50×100%,所得数值越高表明功能障碍越严重。临床疗效采用Macnab 疗效评定标准予以评定,优:腰腿痛消失,下肢感觉运动正常,活动无受限;良:偶有轻微腰腿疼痛但不影响工作和生活;可:腰腿痛较术前减轻,偶尔使用止痛药;差:手术后症状无改善,甚至加重,需长期使用止痛剂。
1.4 统计学方法
采用SPSS 20.0 软件对本研究所得数据进行统计学处理和分析,计量资料以均数±标准差(±s)表示,组间比较采用t检验;计数资料以例(%)表示,组间比较采用χ2检验,P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组患者MoCA 及MMSE 评分情况的比较
观察组患者术后的MoCA 评分(28.25±3.94)分和MMSE 评分(29.72±4.08)分明显高于对照组,差异均有统计学意义(P<0.05)。见表1。
2.2 两组患者VAS 评分和ODI 指数比较
与对照组比较,观察组患者术后VAS 评分(2.97±0.40)分和ODI 指数(20.54±3.16)%明显低于对照组,差异均有统计学意义(P<0.05)。见表2。
2.3 两组患者临床治疗情况比较
与对照组比较,观察组术后临床治疗效果达到优的比率66.07%(37/56)和总的优良率94.64%(53/56)明显高于对照组,差异均有统计学意义(P<0.05)。见表3。
表1 两组患者MoCA 和MMSE 评分比较 (分,±s)Table 1 Comparison of MoCA and MMSE scores between the two groups (score,±s)
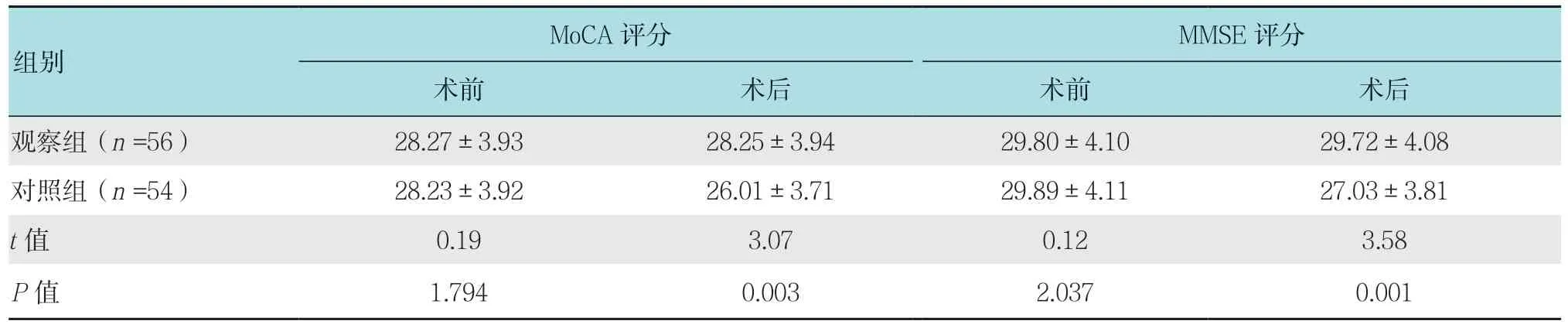
表1 两组患者MoCA 和MMSE 评分比较 (分,±s)Table 1 Comparison of MoCA and MMSE scores between the two groups (score,±s)
组别MoCA 评分 MMSE 评分术前 术后 术前 术后观察组(n =56) 28.27±3.93 28.25±3.94 29.80±4.10 29.72±4.08对照组(n =54) 28.23±3.92 26.01±3.71 29.89±4.11 27.03±3.81 t 值 0.19 3.07 0.12 3.58 P 值 1.794 0.003 2.037 0.001
表2 两组患者VAS 评分和ODI 指数比较 (±s)Table 2 Comparison of VAS score and ODI index between the two groups (±s)
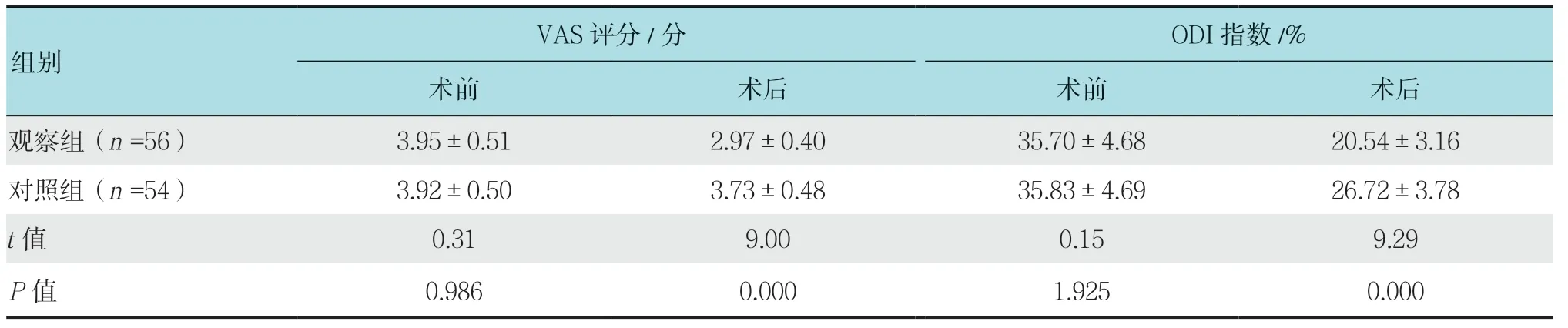
表2 两组患者VAS 评分和ODI 指数比较 (±s)Table 2 Comparison of VAS score and ODI index between the two groups (±s)
组别VAS 评分/分 ODI 指数/%术前 术后 术前 术后观察组(n =56) 3.95±0.51 2.97±0.40 35.70±4.68 20.54±3.16对照组(n =54) 3.92±0.50 3.73±0.48 35.83±4.69 26.72±3.78 t 值 0.31 9.00 0.15 9.29 P 值 0.986 0.000 1.925 0.000

表3 两组患者临床治疗情况比较 例(%)Table 3 Comparison of the efficacy between the two groups n(%)
3 讨论
LDH 的致病因素相对较多,其中以纤维环破裂、椎间盘变性、压迫神经根或马尾神经以及髓核突出刺激等为主要病因[7]。有临床研究[8]显示,LDH 患者病发时多伴有不同程度的腰腿疼痛症状,使患者的工作、学习和生活受到严重影响。据文献[9]报道,由于传统开放性手术对患者机体的创伤相对较大,患者恢复时间相对较长,再加之潜在的脊柱不稳定性,这些因素都在一定程度上促使LDH 的外科治疗逐渐呈现微创化的发展趋势。经皮椎间孔镜治疗LDH 作为一种微创治疗技术,具有创伤小、出血量少、并发症少和恢复迅速等优点,对于脱出、游离、巨大突出的髓核组织,经皮椎间孔镜可以在直视状态下切除受压神经根,从而达到直接减压的目的,也不会对脊柱生物稳定性造成破坏,临床治疗效果较为确切和显著[10]。
经皮椎间孔镜下髓核摘除术对于麻醉的要求相对较高,手术麻醉方式的选择对于保证手术顺利进行及患者术后康复具有重要意义。相关研究[11]表明,全身麻醉是临床上较为常用的一种麻醉方式,其麻醉效果往往较为明显,但术中极易对患者的神经功能造成损伤,并对患者的预后造成严重影响。腰硬联合麻醉是将脊麻和硬膜外阻滞两者有机结合,不但可以发挥脊麻起效迅速、效果确切、肌肉松弛和局麻药用量小的优势,还可以发挥硬膜外麻醉可任意延长麻醉时间、便于控制平面和术后镇痛等优点,并逐渐成为下肢和下腹部手术麻醉的首选方案[12]。
本研究采用腰硬联合麻醉下经皮椎间孔镜髓核摘除术治疗LDH 患者,对患者进行认知功能障碍的评估后发现,观察组患者术后MoCA 评分和MMSE 评分均明显高于对照组,这与孔维军等[13]的研究报道相一致,可见腰硬联合麻醉方案下行经皮椎间孔镜髓核摘除术,可以使LDH 患者的认知能力和精神状态显著改善,表明腰硬联合麻醉对患者脑组织的损伤程度低于气管插管全麻。本研究还对患者疼痛程度及功能障碍进行评估,发现观察组患者术后VAS 评分和ODI指数均明显低于对照组,这与王冲[14]的临床研究相符合。据此推测,可能是由于腰硬联合麻醉方案能够有效切断经皮椎间孔镜髓核摘除术的伤害刺激传导,可以大幅度减轻患者术后疼痛,从而达到镇痛的目的,有助于患者康复,改善患者功能障碍。本研究通过对临床治疗情况的评价后发现,观察组患者手术后临床治疗效果达到优的比率和总的优良率均明显高于对照组,这与石燕会[15]的研究报道相一致。说明腰硬联合麻醉方案可以通过缓解疼痛及改善认知等功能障碍,进一步提高经皮椎间孔镜髓核摘除术治疗LDH 患者的临床效果。
综上所述,腰硬联合麻醉下经皮椎间孔镜髓核摘除术对于LDH 患者认知功能的改善、疼痛症状的缓解和临床治疗效果的提升均有积极的现实意义。

