阿立哌唑对抑郁症患者抗抑郁剂所致高泌乳素血症的影响☆
顾春红 姚琳 薛雪
高泌乳素血症(hyperprolactinemia,HPL)会对人体产生一定的不良影响,如抑郁、焦虑、泌乳、闭经、不孕、血糖升高、骨质疏松,以及增加患乳腺癌及前列腺癌的风险等[1-2]。HPL 是抗精神病药物常见的不良反应,已有众多文献证实[3-5]。除了抗精神病药物外,抗抑郁剂也可以引起HPL,抗抑郁剂中5-羟色胺再摄取抑制剂类 (selective serotonin reuptake inhibitors,SSRIs)是最常见造成 HPL 的药物之一,且任何SSRIs 药物都可能引起HPL[6]。回顾性研究发现,药源性HPL 占HPL 患者的45.9%,其中由抗抑郁剂引起的占12.7%[7]。KIM 等[8]对55例应用SSRIs 治疗的抑郁症患者进行调查,发现HPL 的患病率为10.9%。但国内相关报道较少,抗抑郁剂引起泌乳素增高尚未引起足够重视,且如何改善抗抑郁剂引起的泌乳素增高,国内也少有研究。众多文献证实,阿立哌唑能有效改善抗精神病药物所致的HPL[9-10],那么阿立哌唑对抗抑郁剂所致的HPL 是否也有效,目前尚不明确。为此,本研究在抑郁症患者中比较不同剂量阿立哌唑对SSRIs 类抗抑郁剂所致HPL 的影响及安全性,为临床治疗提供依据。
1 对象与方法
1.1 研究对象收集 2017 年 1 月至 2019 年 3 月在上海市浦东新区南汇精神卫生中心门诊及住院确诊的抑郁症患者,共计135 例。入组标准:①符合《国际疾病与相关健康问题统计分类》(International Statistical Classification of Diseases and Related Health Problems,ICD-10)抑郁症诊断标准;②年龄22~65 岁; ③近3 个月内未使用过抗精神病药物;④使用单一SSRIs 抗抑郁剂1 个月以上,24 项汉密尔顿抑郁量表 (24-item Hamilton depression scale,HAMD-24)>20 分 ; ⑤血 清泌乳素≥651.7 μIU/mL(女)或≥483.4 μIU/mL(男);⑥未合并使用其他可致泌乳素升高的药物。排除标准: ①头颅CT 或MRI 检查发现有脑器质性病变,如垂体及下丘脑等病变;②患有其他内分泌疾病及严重躯体疾病者; ③酒精或药物滥用及依赖者;④妊娠或哺乳期妇女;⑤口服激素类药物或使用多巴胺受体激动剂者; ⑥存在严重消极自杀意念或严重兴奋激越无法配合研究者。
共纳入135 例患者,采用随机数字表法随机分为研究1组、研究2组及对照组。其中研究过程中脱落 40 例,研究1组脱落13 例,研究2组脱落12例,对照组脱落15例,脱落原因主要是未按时间点进行血样采集及量表评定。最终95 例患者完成干预并纳入分析。本研究获得本单位的伦理委员会批准。入组患者本人及其监护人均对本研究知情同意并签字。
1.2 研究方法
1.2.1 治疗方案研究1组在服用原有SSRIs类抗抑郁剂的基础上加用阿立哌唑 (博思清)5 mg/d;研究2 组在服用原有SSRIs 类抗抑郁剂的基础上加用阿立哌唑 (博思清)10 mg/d; 对照组维持原SSRIs 类抗抑郁剂治疗。同时3 组均联合认知行为治疗 (cognitive behavioral therapy,CBT)。治疗 12周。治疗期间原有抗抑郁剂剂量不变,不可合用其他抗抑郁药物及抗精神病药物。
1.2.2 评估疗效 在患者入组时收集其一般情况,内容包括患者性别、年龄、病程、总服药时间及本次服药时间等。在治疗前及治疗后2周、4 周、8周、12 周末采用HAMD-24 及功能总体评定量表(global assessment function,GAF)评估患者抑郁程度及社会功能情况,采用药物副反应评定量表(treatment emergent symptom scale,TESS)评估药物不良反应。量表评估由经过一致性培训的2 名高年资主治医生完成,并由1 名主任医师复核。
1.2.3 检测血清泌乳素 分别在治疗前及治疗后4周、8 周、12 周末,在清晨空腹基础状态下抽取患者静脉血4~5 mL,离心血清,置低温-20℃下保存,统一送至上海兰卫医学检验所股份有限公司,1周内集中检测。严格采用化学发光法检测各标本血清泌乳素含量,检测仪器为罗氏e602,试剂盒为该公司配套的PRL 检测试剂盒。定义血清泌乳素≥651.7 μIU/mL(女)或≥483.4 μIU/mL(男)为 HPL。
1.3 统计学方法采用SPSS 19.0 进行数据分析。性别等组间比较使用χ2检验,年龄、服药时间、病程等组间比较采用单因素方差分析。对各组各时点泌乳素值及量表得分采用重复测量方差分析,各时点上泌乳素水平及量表得分的组间两两比较采用LSD 法,各组内不同时点泌乳素水平及量表得分比较采用配对样本t 检验。3 组泌乳素水平在治疗前后变化值的比较采用单因素方差分析,LSD 法两两比较。检验水准 α=0.05。
2 结果
2.1 一般资料3 组间性别、年龄、病程、总服药时间及本次服药时间无统计学差异(P>0.05),见表1。95 例患者中,服用帕罗西汀57 例,西酞普兰及草酸西酞普兰23 例,氟西汀7 例,舍曲林5 例,氟伏沙明3 例,各组原使用药物差异无统计学意义(χ2=11.14,P=0.19)。
2.2 血清泌乳素水平治疗前3 组泌乳素水平差异无统计学意义(P>0.05)。各组各时点泌乳素水平见表2 和图1。重复测量方差分析结果显示,时间因素主效应(F=30.10,P<0.01)、分组因素主效应 (F=6.94,P<0.01)、 时间和分组交互作用 (F=15.50,P<0.01)均具有统计学意义。
比较各时点上3 组患者间血清泌乳素水平,治疗 4 周末、8 周末、12 周末,研究 1 组和研究 2组泌乳素水平均低于对照组(均P<0.05),但研究1 组与研究2 组泌乳素水平差异无统计学意义(P>0.05)。比较各组内不同时点的泌乳素水平,研究1 组和研究2 组每个时间点泌乳素水平均低于该组前一个时间点(均P<0.01);对照组每个时间点泌乳素水平与前一个时间点相比差异均无统计学意义(均P>0.05)。各组泌乳素治疗12 周末与治疗前相比的变化值存在统计学差异 (F=23.46,P<0.01),其中研究1 组、研究 2 组变化值均大于对照组(P<0.01),但研究 1 组与研究 2 组差异无统计学意义(P>0.05)(见表2 与图1)。
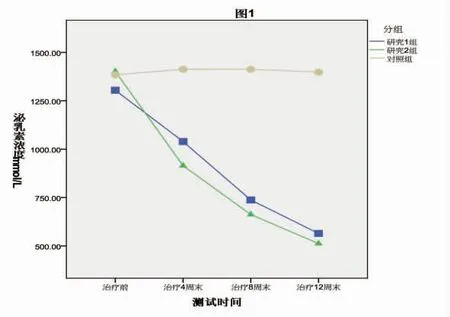
图1 3 组患者治疗前后血清泌乳素水平

表1 3 组SSRIs 抗抑郁剂所致高泌乳素血症抑郁症患者一般资料

表2 3 组患者治疗前后血清泌乳素水平(μIU/mL)
2.3 量表评分
2.3.1 HAMD 评分 重复测量方差分析结果示,时间因素主效应(F=383.46,P<0.01)、时间和分组交互作用(F=6.98,P<0.01)有统计学意义,分组因素主效应无统计学意义(F=2.78,P=0.07)。
治疗前及治疗 2 周末、4 周末,3 组 HAMD 评分无统计学差异(P>0.05);治疗 8 周末、12 周末,研究1 组和研究 2 组HAMD 评分低于对照组(P<0.01),但研究1 组和研究2 组之间差异无统计学意义(P>0.05)。研究1组、研究2组和对照组每个时间点HAMD 评分均低于该组前一个时间点(均P <0.01)。各组治疗12周末与治疗前相比 的HAMD 评分变化值组间存在统计学差异 (F=11.80,P<0.01),其中研究 1 组、研究 2 组变化值均大于对照组(P<0.01),研究 1 组与研究 2 组差异无统计学意义(P>0.05)(见表3与图2)。
2.3.2 GAF 评分 重复测量方差分析结果示,时间效应(F=176.07,P<0.01)、分组效应(F=16.96,P=0.07)、时间和分组交互作用(F=12.82,P<0.01)有统计学意义。
治疗前3 组GAF 评分差异无统计学意义(P>0.05);治疗 2 周末,研究 2 组的 GAF 评分高于对照组(P<0.05),而研究1组 GAF 评分与对照组无统计学差异(P>0.05);治疗 4 周末、8 周末、12 周末,研究 1 组和研究2 组GAF 评分高于对照组(P<0.01),但研究 1 组和研究 2 组之间差异无统计学意义(P>0.05)。研究 1 组和研究 2 组每个时间点GAF 评分均高于该组前一个时间点的GAF评分(均P<0.01);对照组在治疗 2 周末、4 周末和8 周末的GAF 评分均高于该组前一个时间点(P<0.01)。治疗12周末与治疗前相比的 GAF 评分变化值在组间存在统计学差异(F=18.71,P<0.01),其中研究1 组、研究 2 组变化值均大于对照组(P<0.01),研究1组与研究2组差异无统计学意义(P>0.05)(见表4与图3)。
2.4 治疗期间不良反应12 周治疗期间,研究1组、研究2 组和对照组分别有11 例、18 例和 8 例患者出现不良反应,3 组之间差异无统计学意义(P>0.05)(见表5)。
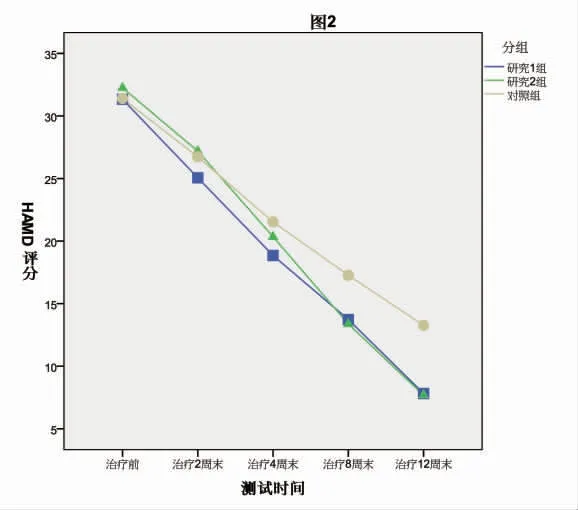
图2 3组患者治疗前后HAMD 评分

表3 3 组患者治疗前后HAMD 评分

表4 3 组患者治疗前后GAF 评分
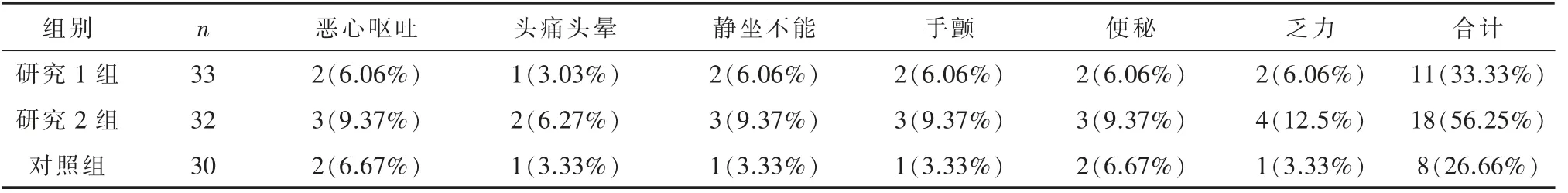
表5 3 组患者治疗期间不良反应

图3 3 组患者治疗前后GAF 评分
3 讨论
泌乳素分泌受到多种神经递质调节,其中最重要的是多巴胺(dopamine,DA)和 5-羟色胺(5-hydroxytryptamine,5-HT)。DA 是最重要的泌乳素抑制因子(prolactin inhibiting factor,PIF),能够抑制泌乳素释放,而5-HT 作为泌乳素刺激因子(prolactin-release factor,PRF)则具有增加泌乳素分泌的作用[11]。5-HT 通过突触后 5-HT1a、5-HT1c/2、5-HT2、5-HT2c和 5-HT3受体调节催乳素分泌。且 5-HT 抑制 γ-氨基丁酸(γ-aminobutyric acid,GABA)中间神经元,减少多巴胺能抑制,最终导致催乳素分泌增加[12]。机体主要通过这两种神经递质的相互影响共同调节泌乳素水平[13]。
抗抑郁剂主要通过对5-HT 受体作用而引起HPL。阿立哌唑是 DA 和 5-HT 系统的平衡稳定剂,对神经元具有双向调节作用,维持泌乳素自身负反馈调节机制完整性,可以起到治疗HPL 的作用[14]。另外,动物研究已证实,阿立哌唑也能够原发性地抑制垂体前叶泌乳素分泌[15]。
本研究提示,SSRIs 抗抑郁剂联合不同剂量阿立哌唑治疗4 周、8 周和12 周后患者血清泌乳素水平明显下降(P<0.05),随着阿立哌唑治疗的延续,泌乳素有降低趋势,提示阿立哌唑对SSRIs 抗抑郁剂引起的高泌乳素血症有明显治疗效果。同时,本研究发现使用不同剂量阿立哌唑的患者泌乳素下降程度无显著差异。近期有病例报告显示,阿立哌唑可作为治疗度洛西汀所致HPL 的有效药物[12]。本研究结果支持该观点。但阿立哌唑具体使用剂量目前未见相关报告。
此外,治疗8 周末、12 周末时,研究组和对照组的 HAMD 评分有统计学差异(P<0.05),表明阿立哌唑作为增效剂对治疗抑郁症也有一定效果,这与多项研究结果一致[16-18]。治疗 4 周末、8 周末、12 周末,研究组和对照组的GAF 评分有显著差异(P<0.05),表明阿立哌唑能改善抑郁症患者的GAF 评分,有助于患者社会功能的改善。同时本研究发现,5 mg 和10 mg 剂量阿立哌唑降低HAMD和改善GAF 评分的作用无明显差异(P>0.05)。
不良反应方面,3 组患者虽然都出现一定的不良反应,但其发生率无显著差异(P>0.05),表明联合不同剂量阿立哌唑治疗,不良反应无显著增加,3 组所出现的症状均较轻微,未见明显严重不良反应。
综上所述,抑郁症患者使用SSRIs 抗抑郁剂所致HPL,可通过联合阿立哌唑来降低血清泌乳素水平,并且阿立哌唑对抗抑郁治疗也具有一定的增效作用。本研究发现5 mg 和10 mg 剂量的阿立哌唑在降低泌乳素和抗抑郁的增效作用中效果相似,且联合阿立哌唑并不增加不良反应的发生率。因不同患者对不良反应的耐受性不同,应于降低血清泌乳素、增效及不良反应之间权衡,但建议尽量选用低剂量为宜。本研究的不足之处主要在于,研究时间相对较短,样本量较少,也未进行长期的随访观察。此外,血清泌乳素下降后阿立哌唑是否可以减量或停用,远期疗效如何,均需进一步探讨。

