微创钢板接骨术联合高压氧治疗成人胫骨骨折的疗效研究
陈 鑫 吴飞鹏
( 梅州市五华县中医医院骨伤科 , 广东 梅州 514400 )
胫骨骨折是临床常见的骨折类型之一,据报道其发生率约占全身骨折的12%[1]。胫骨骨折临床以高能量、暴力损伤为主,患者常伴严重软组织挫伤,严重时骨折会累及损伤周围组织及血供,患者因骨质断裂缺损、滋养动脉损伤以及继发局部感染等影响,甚至危及患者的生存[2]。目前临床上治疗胫骨骨折的方案如外固定支架、钢板内固定、塑形夹板外固定及髓内钉固定等,但临床资料显示该病患者术后骨折不愈合的风险较高,其骨不连发生率可达7%-15%[3]。近年微创经皮钢板固定术获得较快发展,该术式符合生物及力学原则,为骨折局部提供了血运充足及稳定的愈合内环境,是临床治疗胫骨骨折的有效手术[4]。高压氧疗法属临床常用物理治疗方法,能够增加胫骨骨折骨痂组织中的胶原蛋白水平,促进骨折愈合[5]。目前将高压氧辅助用于微创钢板接骨术治疗成人胫骨骨折的报道较少。本研究选取2016年1月-2017年5月本院就诊的胫骨骨折(开放性骨折)患者,观察高压氧辅助微创钢板接骨术对胫骨骨折的疗效,并探讨其对患者血清学指标的影响。报告如下。
临床资料
1 一般资料:选取本院2016年1月-2017年5月收治胫骨骨折(开放性骨折)患者82例作为研究对象,参照数字表法随机分为对照组和观察组,每组均41例。对照组:男性30例,女性11例;年龄30-62岁,平均(51.03+6.65)岁;骨折原因:交通伤18例,跌伤12例,重物砸伤6例,高空坠落伤5例;Gustilo分型[6]:Ⅱ度27例,Ⅲa度11例,Ⅲb度3例;受伤至手术时间:4小时-10天,平均(4.41±0.66)天。观察组:男性34例,女性13例;年龄31-61岁,平均(50.44+7.21)岁;骨折原因:交通伤20例,跌伤13例,重物砸伤4例,高空坠落伤4例;Gustilo分型:Ⅱ度28例,Ⅲa度11例,Ⅲb度2例;受伤至手术时间:4.5小时-13天 ,平均(4.60±0.63)天。2组之间的基本临床资料(性别、年龄、病因、Gustilo分型以及病情)等基线临床资料比较差异无统计学意义(P>0.05)。胫骨骨折诊断标准[7]:患者均经X线片或CT检查诊断为胫骨骨折。纳入标准:(1)具备胫骨开放性骨折以及相应Gustilo分型诊断标准。(2)年龄25-65岁,性别不限。(3)首次胫骨骨折者。(4)取得知情,能配合检查,且签署知情协议。排除标准:(1)妊娠或哺乳期女性。(2)伴膝关节损伤或骨性关节炎者。(3)伴心、肺、肝、肾等严重疾病者。(4)智力障碍或精神病者。(5)不能适应高压氧治疗者。
2 治疗方法:对照组:行微创钢板接骨术。操作方法:患者仰卧于手术床,常规麻醉和消毒,标识骨折局部;骨折位于胫骨干者采取窄4.5mm直锁定板,骨折位于胫骨干上1/3段或近侧干骺端者用3.5或4.5mm胫骨近端内侧或外侧锁定板,胫骨干下1/3段或干骺端骨折者用3.5mm胫骨远端内侧或前外侧锁定板;板长一般3倍于骨折长度,在骨折两端留孔4个;采取器械牵引或手法复位,在远近折段均置入3-4枚螺丝钉,予双皮质固定。待手术完成后,患肢膝关节支具保护2周直至手术局部软组织肿胀消退,取出保护性支具,逐步行膝关节主动、被动活动锻炼,6周内避免负重活动,根据骨折、软组织稳定情况,采取石膏托制动时间,对患者建议早期扶拐下地活动或协助患者行床上膝或踝主、被动活动。观察组:在对照组基础上采取高压氧干预。具体操作:患者进入氧舱,用纯氧排出舱内空气,给舱内加压直至0.2MPa,稳压1小时,结束后缓慢减压20分钟;所有患者于术后1天进行,每天1次,连续4周。
3 观察指标:(1)2组术后疼痛消失时间。参照疼痛视觉模拟评分(VAS)法[8]。(2)2组术后骨折愈合时间。骨折愈合指标:①局部无压痛、纵向叩击痛。②局部无异常活动。③X线片结果:骨折线模糊,出现连续性骨痂越过骨折线,无扶拐可在平地连续步行3分钟,且≥30步。④连续2周观察骨折局部无变形。(3)2组骨折区骨密度。采取双线骨密度仪分别在术前以及术后6个月、12个月检测。(4)2组血清胰岛素样生长因子-1(IGF-1)和成纤维细胞生长因子-2(FGF-2)水平。血清采集:取空腹静脉血约3ml,常规离心提取血清,保存于-20℃;分别于术后1天、4周采取酶联免疫吸附法测定。
4 疗效标准:根据Johner-Wruhs法[9]评价患者膝、踝关节功能,在术后12个月评价。优:膝、踝关节活动度>75%,无疼痛,步行、日常活动正常。良:膝、踝关节活动度50%-70%,偶有疼痛,日常活动轻度受限。中:膝、踝关节活动度<50%,中度疼痛,轻度跛行,日常活动明显受限。差:膝、踝关节不能活动,疼痛、跛行明显,生活不能自理。优良率=(优+良)例数/总例数×100%。

6 结果
6.1 2组术后骨折愈合时间及疼痛消失时间比较:观察组患者的疼痛消失、骨折愈合时间显著少于对照组(P<0.01),见表1。
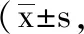
表1 2组术后疼痛消失时间和骨折愈合时间比较个月)
6.2 2组骨折区骨密度水平比较:术后6个月,观察组的骨折区骨密度显著升高(P<0.01),对照组变化不明显(P>0.05)。术后12个月,2组骨密度均显著增加(P<0.01)。术后6个月、12个月,观察组患者的骨密度水平显著高于对照组同期(P<0.01),见表2。

表2 2组骨折区骨密度水平比较
注:与本组术前比较*P<0.01;与对照组术后同时点比较#P<0.01。
6.3 2组临床疗效比较:观察组优良率为97.56%,明显高于对照组的80.49%(x2=4.493,P<0.05),见表3。
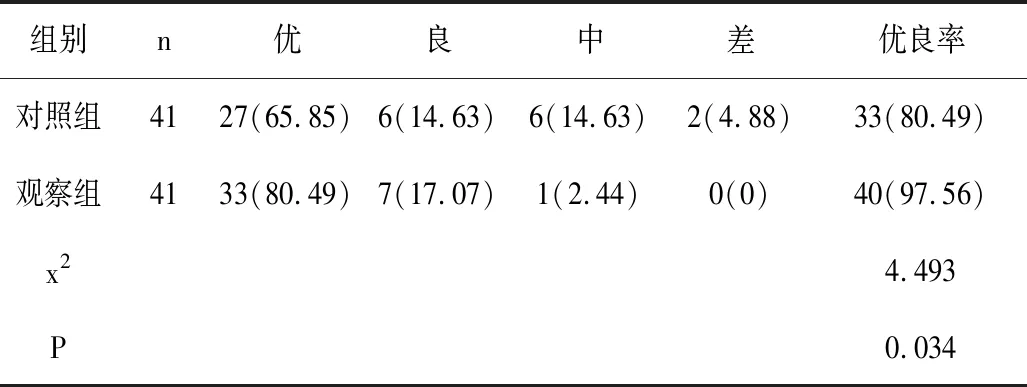
表3 2组临床疗效比较(n,%)
6.4 2组血清IGF-1和FGF-2水平比较:术后4周,2组患者血清IGF-1和FGF-2水平明显升高(P<0.01)。观察组术后4周患者血清IGF-1和FGF-2水平明显高于对照组(P<0.01),见表4。
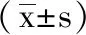
表4 2组血清IGF-1和FGF-2水平比较
注:与本组术前比较*P<0.01;与对照组术后12个月比较#P<0.01。
讨 论
目前临床治疗胫骨骨折的手术疗法包括外固定、交锁髓内钉等,由于该类骨折部位位于膝部,局部组织韧带较多及结构较为复杂,常规手术易引起关节僵硬、愈合畸形以及关节炎等,出现多种并发症,不利于患者康复[10]。微创钢板接骨术以“间接复位、生物学固定”为原则的一种内固定术式,不直接暴露骨折区,手术损伤较小,减少了局部感染机会,同时对骨折断端血供的损伤几乎为零,维持了骨折局部血液循环,使骨折的愈合有更好的生物学环境,促进了术后骨折愈合[11-12]。对胫骨进行解剖发现,胫骨内侧面直接位于皮下,骨折时易损伤局部血供,故胫骨骨折患者宜给予微创钢板接骨术方案。本研究对照组患者给予微创钢板接骨术干预,结果显示:在消除疼痛、促进骨折愈合以及提高骨折局部骨密度方面均起到一定治疗效果。刘小聪等[13]采取微创经皮钢板接骨治疗胫骨骨折,与传统切开复位内固定法比较,其可缩短骨折愈合时间,且在关节功能恢复方面优势明显。本研究与上述报道基本一致。
胫骨骨折过程中局部的血液供应障碍,手术和术后骨折局部遭受缺血、缺氧打击,而骨折愈合和局部组织的康复与血供、氧张力等联系密切[14]。高压氧疗法是骨折患者治疗过程中的有效疗法,可增加骨折局部的血氧张力、弥散量以及弥散距离,促进动脉侧支循环形成、成骨细胞的生长、机体对钙磷的吸收等[15]。同时高压氧能增强机体的非特异性免疫效应、白细胞的杀菌能力以及防御能力,使机体及时清除坏死组织和吸收炎症物质等,促进骨折组织愈合[16]。本研究采取高压氧辅助微创钢板接骨术干预胫骨骨折显示:观察组患者的疼痛消失、骨折愈合时间显著少于对照组,术后6个月、12个月,观察组患者的骨密度水平显著高于对照组同期,观察组优良率为97.56%,明显高于对照组(80.49%)。冯阳阳等[17]采取微创钢板接骨术联合高压氧治疗48例成人胫骨骨折,其优良率为97.92%,明显高于对照组的82.98%,且该方案较单纯微创钢板接骨术明显促进了疼痛消除、骨折愈合以及提高了骨折区骨密度。本研究结果与上述报道基本相似。骨折愈合受多个因素的影响,IGF-1、FGF-2是与骨折愈合密切联系的因子。IGF-1为骨细胞含量丰富的细胞因子,以自分泌、旁分泌形式对成骨细胞的功能进行调节,通过不依赖促有丝分裂途径,促进骨基质的合成、矿化以及骨折愈合,同时IGF-1通过平衡骨形成、骨吸收,促进成熟板层骨形成,利于骨的重建[18]。FGF-2是一种存在于机体组织的多聚肽,可刺激成骨细胞内骨钙素增加,加快骨矿化,促进新骨形成,FGF-2也能直接刺激成软骨细胞的增殖、分化,使成软骨细胞自身数量增加,促进软骨内骨化[19]。章坚林等[20]采取Spearman相关分析法和操作特性曲线分析胫骨骨折骨不连与血清IGF-1和FGF-2水平的关系,发现血清IGF-1和FGF-2水平是预测胫骨骨折骨不连的有效指标。本研究结果显示:术后4周,观察组患者血清IGF-1和FGF-2水平明显高于对照组。文献报道高压氧疗法可促进神经系统疾病患者体内IGF-1和FGF-2含量,促进神经修复[21-22]。因此,提示了在高压氧辅助微创钢板接骨术治疗胫骨骨折过程中,其提高患者体内IGF-1和FGF-2水平可能与其疗效有关。
综上所述,高压氧辅助微创钢板接骨术治疗胫骨骨折的疗效确切,上调患者血清IGF-1和FGF-2水平可能是其疗效途径之一。

