持续灌流模式耳内镜下Ⅰ型鼓室成形术
廖华 杨希林 汪雷 王文静 任杰 蒋梦炎
耳内镜极大弥补了显微镜视野的不足,其图像清晰、视野广阔,抵近观察,可以利用自然孔道和腔隙处理复杂病变,极大地拓展了术者视野的深度和广度。然而,耳内镜也不可避免地存在很多不足之处,其单手操作、2D视角、术中出血镜头起雾以及光源的热损伤等,都在一定程度上限制了耳内镜外科的推广和发展;其中,最大障碍在于术中止血困难,同时出血起雾极易污染镜头,虽然可以通过温水加热镜头、助手持镜或吸引器辅助配合等方法部分缓解这一问题,但术中仍然需要反复擦拭镜头,极大地影响了手术的流畅度及术者的操作体验,延长了手术时间。作者近来采用了一种全新的持续灌流模式耳内镜下手术,极大克服了术中因出血起雾等所致镜头污染问题,利于操作的连续性,减少副损伤,明显缩短了手术时间,现以Ⅰ型鼓室成形术来说明其技术特点及临床效果,报道如下。
1 资料与方法
1.1研究对象及分组 以2018年9月~2019年4月经武汉大学人民医院耳鼻咽喉头颈外科确诊并行耳内镜下Ⅰ型鼓室成形术的56例慢性化脓性中耳炎患者(均为单侧鼓膜紧张部穿孔)为研究对象,按操作模式不同分为两组:持续灌流操作模式组(灌流模式组)19例,男10例,女9例 ;年 龄21~63岁,中位年龄34岁;病程 3个月~40 年,平均10.8±4.2年;其中鼓膜紧张大穿孔(直径≥5 mm)11例,中等穿孔(3 mm≤直径<5 mm)8例。常规操作模式组(常规模式组)37例,男21例,女16例;年龄18~65岁,中位年龄37岁;病程3个月~42年,平均11.3±5.7年,其中小穿孔(直径<3 mm)5例,中等穿孔19例,大穿孔13例。术前两组患者0.5~4 kHz纯音气导平均听阈分别为34.8±7.3 dB HL和35.7±9.5 dB HL,平均气骨导差分别为23.7±3.1和22.9±3.0 dB。所有患者常规行颞骨CT检查,均排除了鼓室、鼓窦、乳突胆脂瘤及肉芽等病变。
1.2手术方法
1.2.1手术设备 直径3.0 mm、长度为11 cm的0°耳内镜、显示屏及视频采集系统来自德国Xion公司,手术器械为常规耳科显微器械。
1.2.2手术步骤 所有患者均由作者本人完成手术,采用夹层法,移植材料均为耳屏软骨-软骨膜复合物;所有手术步骤均保存完整视频资料。
均采用全身麻醉,用含肾上腺素的利多卡因局部浸润患侧耳屏皮肤,沿耳屏内侧距离边缘2 mm左右行弧形切口,根据穿孔大小切取合适尺寸的软骨-软骨膜备用。
灌流模式组:助手持冲洗管置于外耳道中,由灌注泵以100 mmHg压力、0.3~0.4 L/min流速持续泵入生理盐水,并根据视野暴露需要适当调整冲洗管位置,保持术野清晰,同时不阻挡手术操作,将溢出的生理盐水从耳甲腔吸出,通过水流的持续冲洗保持内镜的清晰视野(图1a),从耳道切口开始直至将软骨-软骨膜复合移植物放置完成全程在流水中操作。在内镜下距鼓环6~8 mm弧形切开外耳道皮肤,由外向内分离皮肤至鼓环处,自纤维鼓环及残余鼓膜纤维层外侧将鼓膜上皮层与纤维层360°完全分离(图1b)。耳内镜观察鼓室及其前方耳咽管口,探查听骨活动情况;将适当大小的耳屏软骨-软骨膜复合移植物(去除上1/2软骨,但保留软骨膜)置于鼓膜纤维层与上皮层之间(图1c),鼓室不放置明胶海绵。回纳外耳道皮肤及鼓膜上皮层瓣,使其贴合严密稳固。
常规模式组:除术中不采用生理盐水持续灌注外,其他手术步骤同灌流模式组,术中为保持内镜视野清晰,需要助手手持吸引器辅助(图1d),或采用肾上腺素小棉片辅助止血。
1.2.3手术时间及术中拭镜次数的统计 通过回放56例患者完整视频资料,统计每例患者手术时间及拭镜次数。
1.3术后随访 患者术后1、3、6个月来院复诊,术后1个月于耳内镜下清理外耳道残存明胶海绵,观察鼓膜形态;术后1、3、6个月分别行耳内镜检查,观察鼓膜愈合情况,并行纯音听阈测试(计算500、1 000、2 000、4 000 Hz气导平均听阈及气骨导差,与术前比较)。
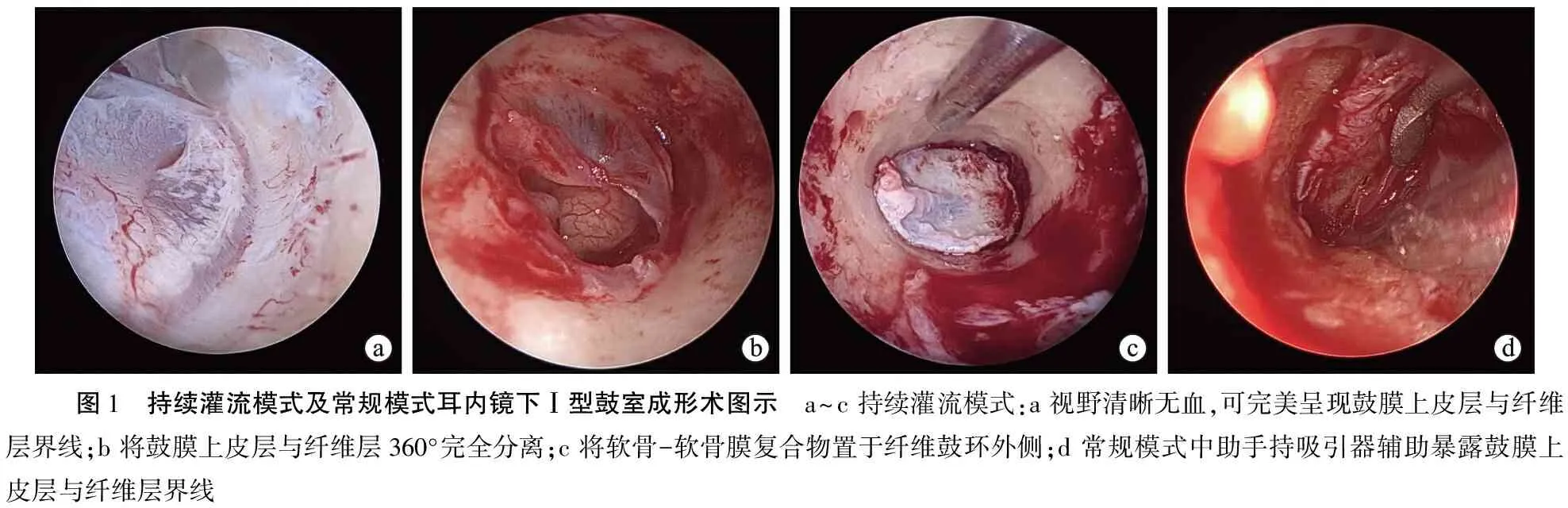
图1 持续灌流模式及常规模式耳内镜下Ⅰ型鼓室成形术图示 a~c 持续灌流模式:a 视野清晰无血,可完美呈现鼓膜上皮层与纤维层界线;b 将鼓膜上皮层与纤维层360°完全分离;c 将软骨-软骨膜复合物置于纤维鼓环外侧;d 常规模式中助手持吸引器辅助暴露鼓膜上皮层与纤维层界线

2 结果
2.1两组手术时间及术中拭镜次数比较 常规模式组手术时间52~128 min,平均为70.6±12.5 min,灌流模式组手术时间为37~57 min,平均42.8±5.3 min,差异有统计学意义(P<0.0001);常规模式组术中拭镜次数27~108次,平均42.6±11.8次,灌流模式组术中拭镜次数4~12次,平均6.7±1.6次,差异有统计学意义(P<0.000 1)。
2.2两组手术疗效比较 常规模式组中有1例患者术后1个月复诊时见移植鼓膜出现后上方裂隙,经局部换药处理2周后愈合,术后一个月鼓膜愈合率为97.30%(36/37);灌流模式组术后一个月鼓膜愈合率为100%,两组差异无统计学意义(P>0.05)。术后3个月复查,两组56例患者鼓膜穿孔均完全愈合,两组患者术前及术后3个月0.5~4 kHz纯音气导平均听阈及气骨导差比较见表1。

表1 两组患者术前及术后3个月0.5~4 kHz气导平均听阈及气骨导差比较
注:*与术前比较,P<0.0001。
3 讨论
耳内镜技术最早于1967年被Mer等[1]用于耳科检查与诊断,并首次使用耳内镜外科这一名称。近10年来,随着耳内镜相关仪器设备的不断进步,其局限性逐渐被克服,其操作灵活、视野广阔、高清显示的优势得到极大程度的发挥和应用。但耳内镜缺点也十分突出,如:单手操作、2D视角、出血起雾污染镜头以及光源热损伤可能等[2],其中,出血起雾导致镜头污染视线模糊迫使术者反复进出内镜,擦拭镜头,严重影响手术的流畅性和手术操作体验,也是导致手术时间明显延长的主要原因,同时视野模糊也有可能导致精细结构的副损伤。Khan[3]报道采用内镜支架以期望获得类似显微镜下的双手操作,本研究常规模式中采用助手持吸引器辅助的方式以尽量保持视野的清晰,但依然无法避免术中因镜头污染起雾而反复拭镜。为解决这一难题,作者近期采用了一种全新的耳内镜下持续灌流操作模式,为排除其他因素影响评估的客观性,本研究选择Ⅰ型鼓室成形术来评估该模式的技术特点及临床效果。
目前在耳内镜手术中,水下操作的文献报道[4,5]仅有数篇,主要报道的是在手术某个阶段采用之,如:水下磨骨时。而本研究在耳内镜手术中采用持续灌流是一种理念和操作模式的转变,目前尚未见报道。术者从切开外耳道皮肤开始直至铺放软骨-软骨膜复合物全程均在高速流水中操作,高速水流会将少量出血很快冲洗干净,非常好的解决了出血起雾污染镜头这一难题,时时保持术野清晰,使手术几乎在一种完全无血的状态下完成;且由于内镜一直置于流水中,可以始终保持镜头的清洁而无需拭镜,从而保证了手术的连续性。在实践中,内镜下单手操作分离鼓膜上皮层与纤维层较为困难,即使极少量出血也会导致视野及界线不清;在常规模式下术者一般需要1名助手用吸引器辅助,而由于耳道空间狭小、弯曲,吸引管往往难以到位,会明显影响术者的操作,而持续灌流下操作时,在高速水流的作用下,外耳道皮肤鼓膜瓣会由于水的浮力向上漂浮,得其助力使单手在内镜下分离鼓膜上皮层与纤维层变得极为容易,从而部分解决单手操作的不便。从文中结果看,灌流模式组手术平均时间为42.8±5.3 min,明显短于常规模式组(70.6±12.5 min),同时灌流模式组拭镜次数(平均为6.7次)也明显少于常规模式组(平均42.6次),大大改善了手术的流畅度和术者的操作体验,同时,由于视野更清晰,也增加了手术的安全性。对于内镜的热损伤问题,研究显示内镜光源有可能产热造成面神经等重要结构的损伤[6,7],但术中全程水下操作可以完全避免热损伤。
值得一提的是,Ⅰ型鼓室成形术主要手术方式有内植法、夹层法和外植法三种,内置法可以通过掀起鼓环较快进入鼓室腔从而减少出血对手术的影响,因而成为目前耳内镜下鼓室成形手术的主流术式;然而其减少鼓室腔容积、前下鼓室粘连几率增高等劣势也无法避免。夹层法和外植法可以很好的克服内置法的不足之处,但均需要360°掀起鼓膜上皮层,保留纤维层及鼓环,并将移植物置于鼓环外侧,在该操作过程中出血不可避免[8],而由于内镜下常规操作模式的缺陷,即使术中少量出血也会明显影响操作。Marchioni等[9]认为这种操作极为复杂,因此不推荐采用。鉴于夹层法鼓室成形术的优势,作者认为在耳内镜手术中,不应放弃该术式。从文中结果看本组56例患者除常规模式组1例患者在术后1个月出现移植鼓膜后上方裂隙延期愈合外,其余55例均获得鼓膜一期愈合;同时术后听力也获得显著改善,显示在耳内镜下采用夹层法完成Ⅰ型鼓室成形术同样具有良好的安全性及可靠性。
作者已将持续灌流模式耳内镜下手术应用于各类中耳手术,包括:鼓室硬化症、上鼓室胆脂瘤、先天性中耳畸形、面神经减压等,而且还完成了持续灌流模式耳内镜下小听神经瘤切除术,均获得了满意效果;但目前持续灌流模式耳内镜下手术的术中需要一名助手持连接于灌注泵的冲洗管,以恒定压力和流速将生理盐水注入术腔,保持术腔水量使手术操作全程于流水中完成,并根据需要适当调整冲洗管的位置,以防影响术者操作。现已开发相关辅助器械,以减少助手操作对术者的干扰,更好地服务于临床。
综上所述,耳内镜下高速水流的持续灌流操作模式完全不同于常规模式,极大克服了内镜下出血起雾污染镜头、反复拭镜的弊端,使手术的连续性操作得以实现,并部分解决单手操作的难题;极大地改善手术体验,明显缩短了手术时间,提高了手术安全性,是一种全新的耳内镜手术操作模式。
——扶镜手

