血小板抗体产生的影响因素分析
冯红梅,蔡祥胜,杨兆收,钟惠英,汤颖思,王若帆,林翠琼,郭煜
(广东药科大学附属第一医院输血科,广东 广州 510080)
输注血小板作为临床治疗和预防血小板减少或血小板功能缺陷所致的出血的重要支持手段,有不可替代的临床作用[1]。但是在血小板输注的过程中,反复的输血也可能埋下一定的安全隐患,比如可能导致患者形成血小板抗体,对输注的效果产生不良影响,进而影响治疗的效果[2]。血小板抗体主要包括白细胞(HLA)抗体和血小板特异性抗体(HPA)。为了预防血小板输注无效,保证患者的输血安全,节约宝贵的血液资源,指导临床合理用血,本文采用固相法对本院2018年8月—2019年5月收住的有过输血史的患者和产妇进行血小板抗体检测,以分析影响血小板抗体产生的主要因素,情况如下。
1 材料与方法
1.1 研究对象
选取2018年8月—2019年5月在我院接受输血治疗的934例患者进行研究,其中待产妇190例,有输血史的患者744例。有输血史的患者中,男393例,女351例;年龄1~94岁;其中血液病181例,肿瘤患者223例,急性出血74例,肾病5期56例,其他疾病210例。无输血史妊娠史的对照组22例。
1.2 检测试剂
固体凝集法血小板抗体检测试剂盒(MASPAT kit)由北京汉泰旭和生物科技有限公司提供(注册证编号:国械注进 20153401537,生产批号:8000255611)。
1.3 实验方法
1.3.1 准备工作 使用前将所有试剂恢复至室温(18~25 ℃),配制洗涤液(用蒸馏水1∶24稀释),标本离心(1 500g,10 min)。
1.3.2 操作步骤 ① 标记反应板,每孔加入50 μL筛选血小板抗原,轻摇反应板10 s后,用平板离心机650 r/min离心5 min,甩干后洗涤3次;②每孔加低离子溶液2滴(100 μL),再分别加待检者样本、阳性对照及阴性对照各1滴(50 μL),轻轻振荡后封孔,放置37 ℃水浴孵育30 min,甩干后洗涤5次;③每孔加入1滴MASPAT抗IgG试剂后,再加MASPAT指示细胞1滴,轻摇反应板10 s,平板离心机200g离心5 min后判读结果。
1.4 结果判定
① 阳性或弱阳性结果:指示细胞散开在反应孔底部平铺为阳性;若指示细胞只结合到部分孔底,并且结合的区域比阴性对照大为弱阳性。表明待检者血清或血浆中含有血小板抗体。 ②阴性结果:指示细胞在反应孔底部中央形成细胞聚集。表明待检者血清或血浆中不含血小板抗体。
1.5 统计学处理
采用SPSS 20.0 进行数据分析,计数资料以频率及百分率表示,组间比较采用卡方检验,P<0.05为差异有统计学意义。
2 结果
2.1 被检者总阳性率
934例被检者血小板抗体阳性有141例,阳性率为15.10%(141/934)。
2.2 不同病种间血小板抗体阳性率比较
按患者临床诊断分组,产妇组阳性例数37例,阳性率19.47%(37/190);血液病组阳性例数31例,阳性率为17.13%(31/181);肿瘤病组阳性例数37例,阳性率为16.59%(37/223);急性出血病组阳性例数8例,阳性率10.81%(8/74);肾病5期病组阳性例数9例,阳性率16.07%(9/56);其他病组阳性例数19例,阳性率9.05%(19/210);对照组阳性例数1例,阳性率为4.55%(1/22)。产妇组、血液病组、肿瘤病组与其他病组比较差异有统计学意义(P<0.05)。见表1和表2。
2.3 男女间血小板抗体阳性率比较
男性患者血小板抗体阳性率13.49%(53/393)、女性患者阳性率14.53%(51/351),各组男女间阳性率比较差异无统计学意义(P>0.05)。见表3。
2.4 有输血史患者不同年龄段组间的血小板抗体阳性率比较
744例有输血史的患者按年龄分组,不同年龄段组间的血小板抗体阳性率比较,差异无统计学意义(P>0.05)。见表4。
表1 不同病种间的血小板抗体阳性率比较
Table1Comparison of platelet antibody positive rates among different diseases
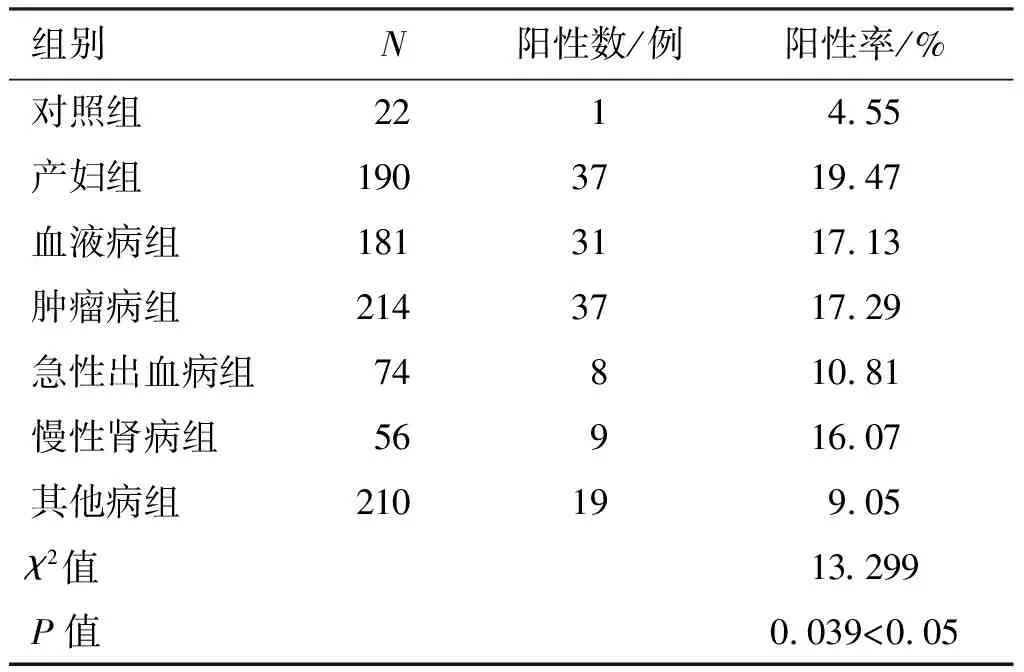
组别N阳性数/例 阳性率/% 对照组2214.55 产妇组1903719.47 血液病组1813117.13 肿瘤病组2143717.29 急性出血病组74810.81 慢性肾病组56916.07 其他病组210199.05 χ2 值13.299 P值0.039<0.05

表2 不同病种两组间的血小板抗体阳性率比较的P值Table 2 Comparison of positive rate of platelet antibody between two groups of different diseases
两组间比较:*P<0.05。
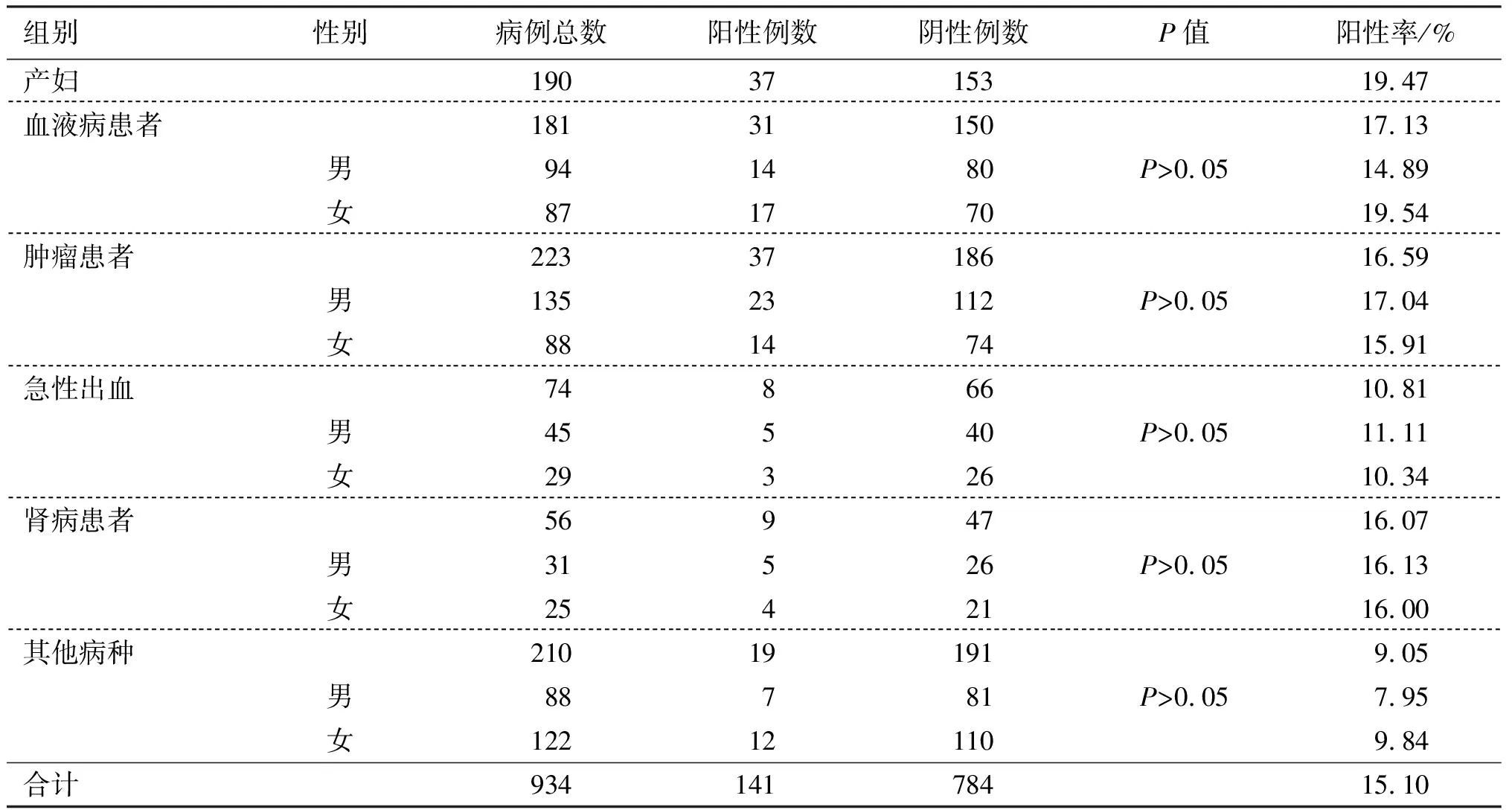
表3 各组男女间血小板抗体阳性率比较Table 3 Comparison of the positive rate of platelet antibody between men and women in each group
表4 744例有输血史患者不同年龄段组间的血小板抗体阳性率比较
Table4Comparison of platelet antibody positive rates among 744 patients with transfusion history in different age groups

组别N阳性数/例 阳性率/% 1-20岁1101614.55 21-50岁2113818.02 51-80岁3113812.22 81-100岁1121210. 71 χ2值 5.634 P值0.131>0.05
2.5 不同输血次数组间的血小板抗体阳性率比较
744例有输血史的患者按输血次数分组,输血≥5次的组别阳性病例56例,阳性率20.97%(56/267),2≤输血≤4次的组别阳性病例23例,阳性率13.29%(23/173),输血1次的组别阳性病例25例,阳性率8.22%(25/304)。输血≥5次的组别阳性率差异有统计学意义(P<0.05)。见表5。
表5 不同输血次数组间的血小板抗体阳性率的多组间比较
Table5Multigroup comparison of platelet antibody positive rates among different transfusion frequency groups
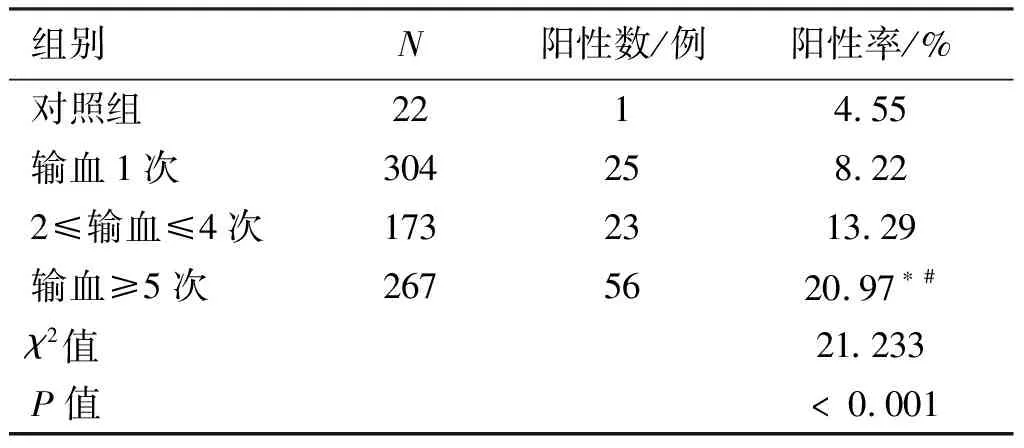
组别N阳性数/例 阳性率/% 对照组2214.55 输血1次304258.22 2≤输血≤4次1732313.29 输血≥5次2675620.97∗# χ2 值21.233 P值﹤0.001
与输血1次组比较:*P<0.001;与2≤输血≤4次组比较:
#P<0.05。
3 讨论
血小板血型抗原主要分为两类:一类是为非特异性抗原,与ABO血型系统和HLA有关,另一类是血小板特异的抗原(HPA)[3]。血小板血型抗原不合是导致机体产生血小板抗体的主要原因,机体被HPA或HLA抗原免疫获得血小板抗体,这种免疫可由输血、妊娠而获得[4-5]。
徐学新[6]认为血小板抗体的产生与妊娠、输血与移植等带入患者体内的同种抗原提呈细胞(APCs)有关。本文研究显示,输血次数越多,产生血小板抗体的机会就越高,输血≥5次的组别与输血小于5次的组别比较抗体阳性率差异有统计学意义;产妇、经常需要反复输血治疗的病种比如血液病、肿瘤患者的血小板抗体阳性率明显高于其他病种,差异有统计学意义;而有输血史的病例中不同性别、不同年龄之间差异无统计学意义,说明多次反复输血和妊娠是产生血小板抗体的主要因素。与杜振军[7]报道的一致,血小板抗体多由妊娠、输血或器官移植等免疫因素产生。
血小板抗体引起的临床问题和疾病越来越受到关注。本研究所检测的血小板抗体包括了HLA和/或HPA抗体。引起血小板输注无效的抗体中HLA抗体占90%,HLA+HPA抗体占8%,HPA抗体占2%。HLA抗原在人群中高度多态性,输入异体血小板或者带有白细胞的其他血液制品均可能诱发同种免疫,导致血小板抗体的产生。在临床上,有些疾病比如血液病和肿瘤,必须要反复输注红细胞或/和血小板作为支持治疗的重要手段,而输血是一种血液成分的移植,如果供受者血型抗原不合,容易刺激机体的免疫系统引起反应,输血后患者同种异型白细胞与血小板抗原将会对机体产生刺激,使其产生抗体,血小板抗体阳性率也就增大[8]。患者体内产生血小板抗体后,对患者产生很大的困扰和危害,造成血小板输注无效,影响到患者的治疗效果,如果造成大出血,甚至危及生命。在年龄分组中,虽然各组之间无统计学上的差异,但21~50岁的阳性率18.02%明显比其他组高,可能与这个阶段机体的免疫系统功能处于最佳状态,更易发挥作用有关。
血小板抗体与妊娠密切相关,其产生机制可能是由于胎母血小板抗原不相容引起,即胎儿血小板表面带有特异的父源性抗原成分,这些抗原可以通过胎盘进人母体循环使母体致敏,从而产生特异性的血小板同种抗体。妊娠妇女的血小板抗体危害也很大,既可以引起新生儿同种免疫性血小板减少性紫癜(NAIT);如果作为献血者,其血液中的血小板抗体也会破坏受血者体内的血小板,引起血小板输注无效、输血后紫癜和非溶血性发热反应等输血不良反应[9],导致宝贵的血液资源浪费,给患者造成伤害,甚至危害患者的生命安全。免疫性血小板减少性紫癜(ITP)是孕期比较常见的合并症,患该病的孕妇因其体内的血小板抗体可通过母婴垂直传播进入新生儿血液循环导致新生儿血小板减少,发病较急,如果缺乏有效的诊断和治疗会导致婴儿血小板迅速减少,造成婴儿出现出血倾向,甚至出现婴儿颅内出血、死亡等严重并发症[10]。
由于血小板抗体在有妊娠史女性献血者中阳性率比较高,国外也很重视这个问题,在日本、加拿大等一些欧美经济发达国家已经禁止女性有妊娠史献血者捐献机采血小板,而其所献全血的血浆成分不可供应临床,仅供制作生物制品,但我国血小板不能满足临床需求是常态,剔除有妊娠史的妇女献血不现实,为了保证临床用血安全,对有妊娠史的献血妇女进行血小板抗体筛查很有必要。
综上所述,为了输血安全,减少无效输血,以免浪费宝贵的血液资源,建议临床医生要严格控制输血指征,能不输尽量不输血。对需要反复输血的患者最好进行滤除白细胞或辐照处理血液后再输注;对有过输血史的患者常规进行血小板抗体筛选,对血小板抗体筛选阳性或阴性但输注无效的患者进行配型;对有妊娠史的献血妇女进行血小板抗体筛查,以免将含有抗体的血液成分输给患者。

