以反复咯血为表现的肺炎型肺腺癌1例
王建军,徐长青,胡向荣,吕群
(杭州师范大学附属医院,浙江 杭州 310015)
肺炎型肺癌 (Pneumonia-type lung cancer,PTLC)是临床上较为少见的一种特殊影像学类型的周围型肺癌,多见于肺腺癌[1]。其影像学缺乏肿瘤常见的团块影或结节影,以大片状渗出或实变影为主要影像学表现,易与肺炎混淆而得名,容易导致临床误诊漏诊。本文报道1例以反复咯血为主要表现的PTLC,结合相关文献,以提高对该病的认识,降低误诊误治风险。
1 病例介绍
患者 男,62岁,因“反复咯血20余天”于2014年4月3日收住入院。20余天前无明显诱因下出现咯血,日咯血量50~200mL,色鲜红,无畏寒发热,感胸闷气急,无胸痛,当地医院肺部CT提示“双肺肺气肿,右下肺大片状密度增高影,病灶内多发小气囊形成”,先后予亚胺培南/西司他丁钠、哌拉西林他唑巴坦抗感染治疗12天,垂体后叶素止血,并行2次支气管动脉栓塞术治疗,咯血症状好转,复查CT无明显改善遂于本院治疗。入院查体:T 37.0℃,P81 次/min,R 19 次/min,BP 146/88mmHg,呼吸略促,浅表淋巴结未及肿大,桶状胸,双肺呼吸活动度下降,右下肺语颤增强,右下肺叩诊浊音,右下肺可闻及湿啰音。心律齐,各瓣膜区未闻及病理性杂音。腹平软,肝脾肋下未触及,双下肢无水肿。血常规:WBC 7.13×109/L,NE%78.7%,Hb 76g/L,CRP 15.8mg/L;血生化、尿常规及肾功能未见异常;抗中性粒细胞胞浆抗体及抗核抗体谱均阴性;鼻窦CT阴性;肿瘤标志物阴性;痰找抗酸杆菌3次均阴性;PPD 皮试弱阳性,T-SPOT.TB 阴性;1,3-β-D葡聚糖抗原<70pg/mL,血清半乳甘露聚糖抗原<0.5ng/L;肺吸虫抗体阴性;肺动脉CTA未见异常;胸部增强CT提示右下肺大片状密度增高影伴多发囊性改变(图1),血管影增多增粗,强化明显(图2),且不均匀,局部低密度影,胸膜局限性增厚,肺门及纵隔未见增大淋巴结影,右侧少许胸腔积液(图1-2)。临床诊断:右下肺病变性质待查,肺结核、肺血管炎、肺癌考虑。
治疗予莫西沙星 0.4g,1次/d, 利奈唑胺600mg,1次/12h抗感染,垂体后叶素 24U/d、氨甲环酸1g/d止血,仍间断咯血。于2014年5月7日行CT引导下经皮肺穿刺活检术,最终诊断为黏液型肺腺癌(图 3)。 免疫组织化学:CK7(-)、CgA(-)、Syn(-)、p63(+)、CD56(-)、CK5/6(-)、TTF-1(-)、Napsin-A(+)。 组织标本送检 EGFR、ALK、ROS1基因检测均阴性。2014年5月16日行培美曲塞800mg d1+卡铂600mg d1化疗,21天为1个周期,化疗后逐渐血止,4个化疗周期后复查胸部CT见肺部病灶较前明显改善(图4)。
2 讨论
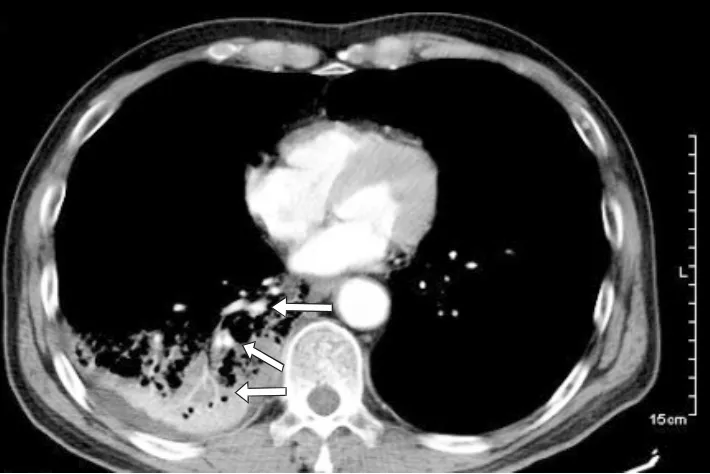
图1 肺部增强CT示,右下肺大片状密度增高伴多发囊性改变,右下肺血管显影明显,出现“肺血管包埋征”。
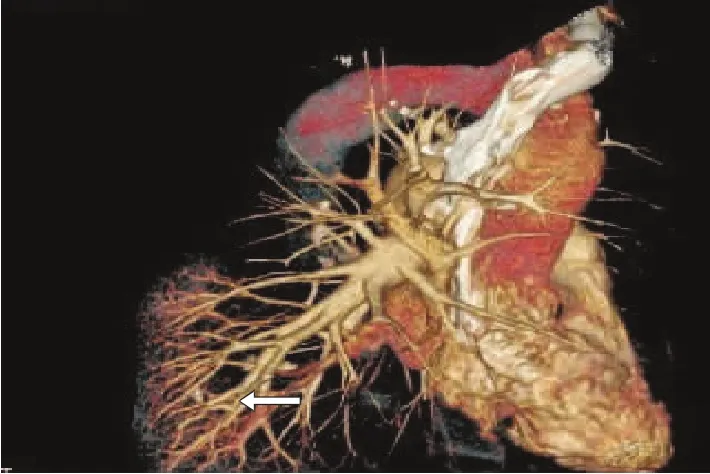
图2 血管重建显示,右下肺滋养血管增多、增粗,末端细小血管扩张,血管丛形成。
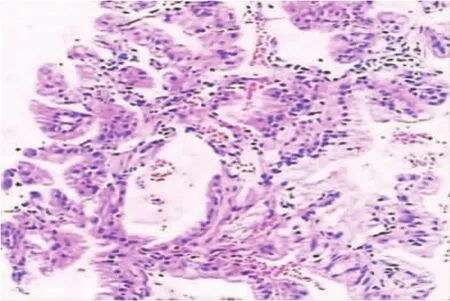
图3 组织中含黏液的癌细胞呈高柱状分布,局灶见杯状细胞,呈乳头状生长。 (HE×100)
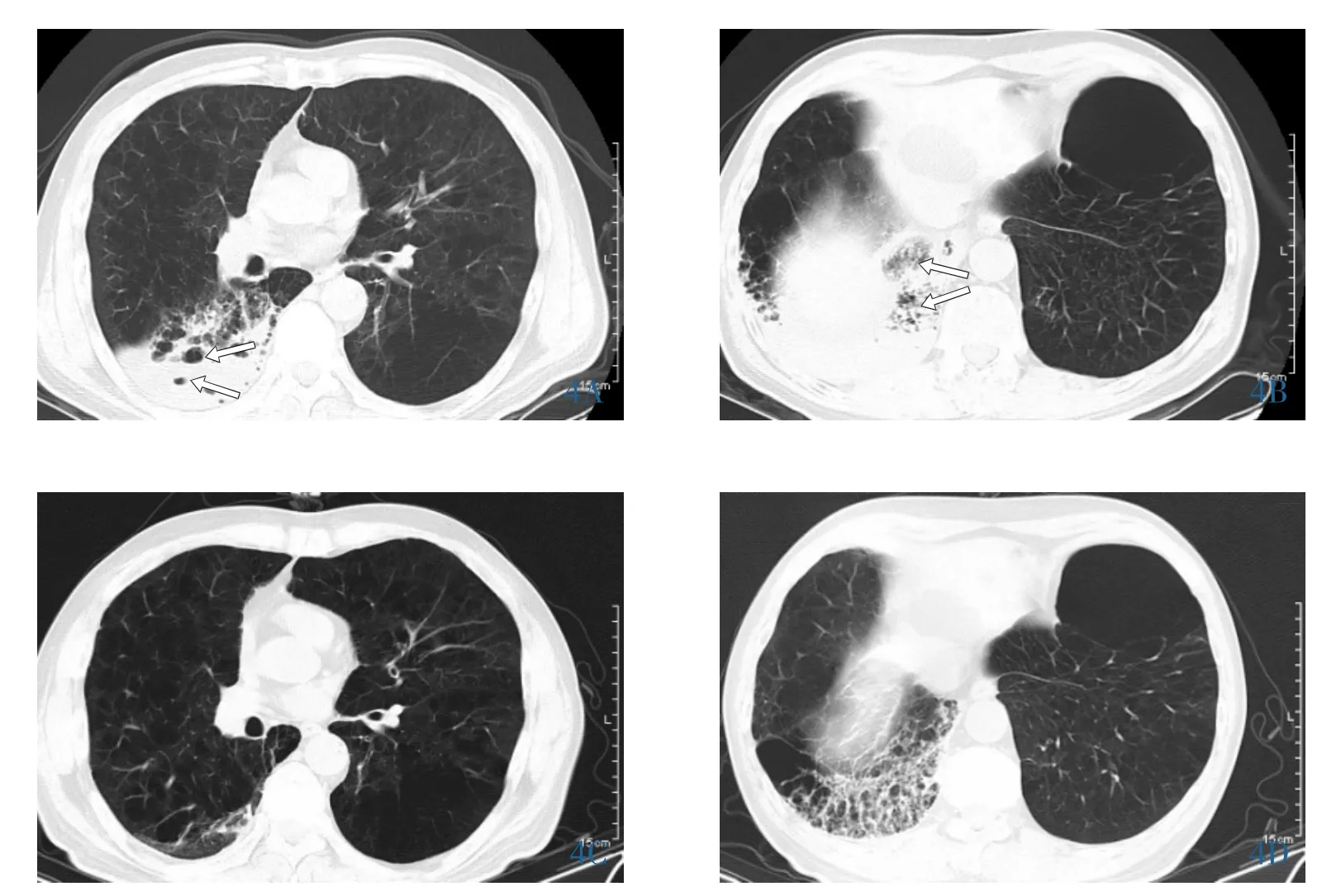
图4 化疗前后胸部CT病灶改变。4A:化疗前右下肺大片状阴影,病灶内可见多发类圆形小透亮区;4B:化疗前肺窗见实变内较多小空泡,小囊状影,蜂房征;4C-4D:化疗4个周期后,病灶较前显著改善。
本例以反复咯血为主要症状,肺部影像学不典型,表现为右下肺大片状密度增高影伴多发囊性改变,结合症状及影像学表现初步考虑:(1)感染性疾病:临床表现为反复咯血,需鉴别坏死性肺炎、肺脓肿、肺结核、肺真菌病及肺寄生虫病。本例无急性感染表现,抗感染治疗无效,均不支持坏死性肺炎及肺脓肿诊断,且无结核中毒症状,3次痰找抗酸杆菌阴性,且T-SPOT.TB阴性,不支持肺结核。刘红等[2]报道在疑似肺结核患者中,T-SPOT.TB敏感度为86.2%,特异度为91.1%,阴性预测值92.3%,TSPOT.TB阴性排除结核感染的诊断意义更大。患者无免疫抑制基础,血清1,3-β-D葡聚糖及半乳甘露聚糖抗原均阴性,痰培养等无真菌感染依据,且无外周血嗜酸性粒细胞升高,否认生食鱼蟹史,肺吸虫抗体阴性,不支持寄生虫感染诊断。(2)非感染性疾病:反复咯血及固定部位浸润影,需排除ANCA相关性肺小血管炎,但本例鼻窦CT无异常,无肾脏损害,ANCA谱阴性,均不支持ANCA相关性肺小血管炎诊断。(3)肺癌:本例为中老年男性,长期吸烟,有咯血症状,但血肿瘤标志物阴性,肺部影像学不典型,需要进一步排查肺癌。
详细查阅胸部增强CT后发现患者存在以下可疑肺部CT表现:(1)右下肺血管明显增大增粗,呈现“肺血管包埋征”(图1),该征象常见于肺粘液腺癌及原发性肺淋巴瘤[3-4]。(2)支气管充气征:支气管走形僵直,远端可出现截断,该征象是与大叶性肺炎鉴别要点之一。此征是由于癌细胞沿着气道及肺泡壁伏壁生长,导致支气管狭窄、僵直,伴肺泡壁塌陷,致远端支气管受压闭塞,多见于肺腺癌。(3)蜂房征(图4B):本例多发小囊性低密度改变,因细支气管被肿瘤浸润形成活瓣效应导致管腔不同程度扩张,存留气体或黏液时即出现蜂房征[3,5]。坏死性肺炎常为大片坏死伴液平,结核干酪样肺炎除有好发部位外,常为无壁空洞,伴结核播散灶,易于鉴别。(4)血管聚集征(图2):胸部增强CT及肺血管重建均显示右下肺血管明显增多增粗聚集,血管重建显示末端细小血管扩张,血管丛形成,提示该区域滋养血供丰富。肺癌因富血管的特征,常伴随周边细小血管增粗增多。本例出现较多PTLC影像学特征,最终经肺穿刺明确为黏液型肺腺癌。
PTLC又称“实变型肺癌”,影像学容易与炎性肺实变混淆而得名,好发于中老年女性,以肺腺癌病理类型常见[1,3,6]。 本例多种影像学特征提示 PTLC 可能,但以反复咯血为表现的PTLC鲜有报道,患者反复咯血,经支气管动脉栓塞及止血药物治疗仍咯血不止,考虑与患者右下肺血管丛集,滋养血管丰富,同时受支气管动脉及肺动脉双重血管供应有关。因PTLC常为局灶区域内弥漫性浸润,经皮肺穿刺具有较好优势,此外因PTLC多伴有充气支气管征,经支气管镜肺活检亦能取得较好效果,配合透视下或径向超声引导下肺活检取材常能取得更好的效果。经支气管冷冻肺活检技术因取材标本大,通常可达4~8mm,被广泛应用于弥漫性间质性肺病诊断,亦有通过经支气管冷冻肺活检技术诊断PTLC的报道[7]。
本例为男性,长期吸烟,病理提示黏液型腺癌,EGFR基因检测阴性。Liu等[8]报道了85例经手术切除的PTLC,以女性为主,其中腺癌82例,仅3例为其他类型肿瘤。75%的患者发现有EGFR突变,突变率远高于普通肺腺癌人群。黏液型腺癌为PTLC的一种少见类型,研究认为黏液型PTLC与KRAS突变驱动密切相关,常为EGFR野生型,酪氨酸激酶抑制剂疗效不佳[9-10]。免疫治疗是近年来晚期非小细胞肺癌治疗的热点,程序性细胞死亡受体-配体1高表达人群疗效优于化疗[11],但目前尚缺乏免疫治疗用于黏液型PTLC的疗效评估。本病例经培美曲塞联合卡铂治疗后疗效确切,病情得到控制,Garfield等[10]发现紫杉醇类药物对黏液型PTLC效果可能更佳。
综上所述,本病例经详细阅片后仍能通过影像学发现PTLC的踪迹,因此,需要对常见病的少见临床表现有一定的认识,尤其是有肺癌临床表现的患者以及一些表现为肺部感染、但治疗后未见改善的患者,当影像学出现较多PTLC特征时,需要考虑肺癌可能。

