早产儿Notch3变化在支气管肺发育不良伴肺动脉高压发病中的临床意义
张金凤 曾 娜 黄润忠 黄冠芬 柳国胜
1.广东医科大学顺德妇女儿童医院(佛山市顺德区妇幼保健院),广东佛山 528300;2.暨南大学附属第一医院,广东广州 510630
支气管肺发育不良(bronchopulmonary dysplasia,BPD)是肺泡和肺内血管发育受阻的一种慢性肺部疾病,重度BPD 病死率为25%,下呼吸道反复感染、持续肺动脉高压、肺心病以及猝死是主要的死亡原因。近年来研究表明肺血管内皮损伤后多种细胞因子、生长因子使血管正常发育和生长的平衡被打乱,引起肺血管结构重构[1]。

表1 BPD组与非BPD组临床资料比较
Notch 信号可调控肺泡上皮和血管内皮细胞的增殖、分化、迁移等生物学活动。同时,肺血管重塑也是导致肺脉管系统的减少的原因,增加了BPD 患儿肺动脉高压(pulmonary hypertension,PH)的发病率,也与早产儿死亡率居高不下有关[2-3]。支气管肺泡灌洗液(bronchoalveolar lavage fluid,BALF)有助于早产儿BPD 的诊断、治疗、预后判断及发病机制研究。
本研究通过检测2013 年1 月~2015 年12 月我院收治的胎龄<32 周、出生体质量<1500g 并需要机械通气的早产儿BALF 及血液中Notch3 水平,探讨其在BPD 及合并PH 中的意义,从而寻找BPD复杂的发病环节中新的干预靶点,为今后临床治疗及并发症的预防提供依据。
1 资料与方法
1.1 一般资料
选取顺德区妇幼保健院2013 年1 月~2015年12 月收治胎龄<32 周、出生体质量<1500g、需机械通气的早产儿纳入研究,入院后应用鼻塞持续气流正压通气(NCPAP),反复呼吸暂停或经吸氧治疗不能纠正的呼吸衰竭,达通气指征情况予呼吸机辅助通气,根据NRDS 治疗指南应用固尔苏100~200mg/kg,控制液体量,感染者选择有效的抗生素;贫血者给予输红细胞悬液;呼吸暂停者给予氨茶碱。排除严重先天性心脏病(房缺或PDA 除外)、中枢神经系统畸形、膈疝、呼吸系统畸形等先天畸形,染色体异常等,遗传代谢性疾病等。出生后28d 左右,依据氧依赖程度判断BPD 的严重程度及分组。非BPD 组40 例,BPD 组58 例,其中轻度BPD 40 例,中重度BPD 18 例。
1.2 方法
选取胎龄<32 周、出生体质量<1500g 并需机械通气的早产儿,搜集生后第1、3、7 天气管冲洗时的BALF,操作方法参照黄勇等操作[4]。同时在出生后第1、3、7、14、21、28 天进行常规血液检查时留取静脉抗凝血1.0mL,离心后留取血浆置-70℃冰箱备用,采用 ELISA 法进行血液及BALF 中Notch3 蛋白的检测(严格按照试剂盒的要求进行);出生后28d 左右进行无创超声心动图监测肺动脉压及Tei 指数,肺动脉压力、肺动脉高压的发病率、左室射血分数及右室流出道内径,比较两组之间的差异。
1.3 统计学处理
所有数据采用SPSS16.0 统计软件包处理。数据资料采用()表示,单因素分析计量资料,采用t检验,组间对比应用重复测量设计的方差分析,两组检测指标均数的相关性分析采用Pearson相关和回归分析,以α=0.05 作为检验水准。
2 结果
2.1 两组间一般临床资料比较
选取顺德妇幼保健院2013 年1 月~2015 年12 月收治胎龄≤32 周、出生体质量<1500g 早产儿105 例,28d 内死亡5 例(合并肺出血3 例,遗传代谢病脂肪代谢异常1 例,消化道畸形1 例),合并重度窒息放弃治疗2 例,存活28d 以上并搜集到完整血液及BALF 样本者共98 例,男56 例,女42 例,诊断为BPD 58 例(BPD 组),其中轻度BPD组40 例,中重度BPD 组18 例,胎龄(28.72±1.70)周,体质量(1127.10±141.06)g,性别男21例;非BPD 组40 例,胎龄(31.12±0.75)周,体质量(1433.87±143.39)g,性别男32 例。比较两组资料,发现性别无统计学差异(P>0.05),与非BPD 组比较,BPD 组胎龄、出生体质量明显降低(P<0.05),差异有统计学意义,见表1。
2.2 各组间无创超声心动图的资料比较
中重度BPD 组Tei 指数、肺动脉压力、PH 的发病率与轻度BPD 组及非BPD 组相比明显增高,差异有统计学意义(P<0.05);中重度BPD 组左室射血分数明显低于轻度BPD 组及非BPD 组,右室流出道内径与轻度BPD 组及非BPD 组相比增宽,差异有统计学意义(P<0.05)。轻度BPD 组Tei指数、肺动脉压力及PH 的发病率明显高于非BPD组,差异有统计学意义(P<0.05),而右室流出道内径(ROVT)及左室射血分数与非BPD 组比较差异无统计学意义(P>0.05),见表2。
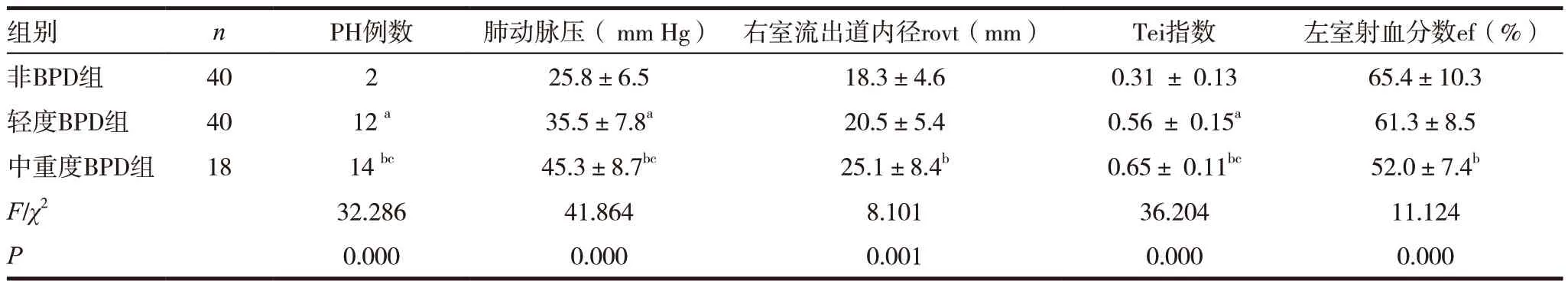
表2 各组间超声心动图的资料比较
2.3 两组间BALF中Notch3表达的比较
ELISA 结果显示非BPD 组各时间点Notch3 变化不明显,BPD 组第7 天升高,与第1、3 天比较,差异有统计学意义(P<0.05);两组间第1、3 天比较无明显差异,第7 天比较BPD 组Notch3 蛋白的表达明显高于非BPD 组,差异有统计学意义(P<0.05)。见表3。
表3 两组间BALF中Notch3表达的比较(,u/mL)
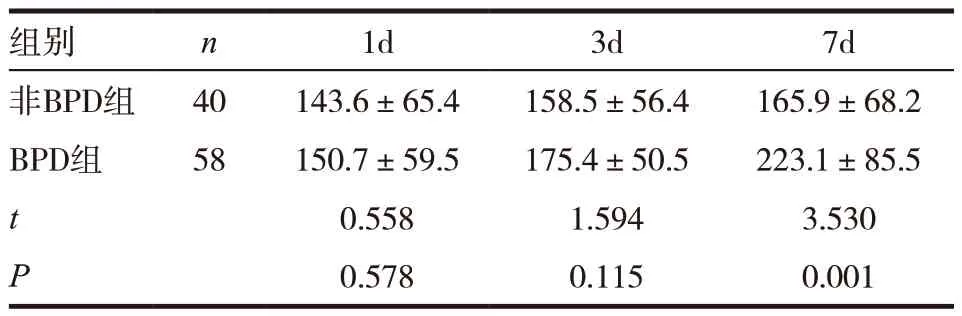
表3 两组间BALF中Notch3表达的比较(,u/mL)
2.4 两组间血液中 Notch3蛋白表达的比较
非BPD 组各时间点Notch3 变化不明显,BPD组第7 天开始升高、21d 达高峰,28d 较前下降,各个时间点比较差异有统计学意义(F=6.89,P<0.05);两组间第1、3 天比较无明显差异,余各时间点比较BPD 组Notch3 蛋白的表达明显高于非BPD 组,差异有统计学意义(P<0.05)。见表4。
2.5 BPD合并PH肺动脉压力与Notch3的相关性分析
BPD 合并PH 的患儿无创超声心动图测得的肺动脉压力为(42.6±11.9)mm Hg,7d时BALF及血中Notch3 蛋白表达的相对量分别为(223.1±85.5)u/mL 和(368.1±75.5)u/mL。通过直线相关回归结果显示:BPD 组合并PH 组肺动脉压力与BALF 中Notch3蛋白的表达呈正相关(r1=0.704,P<0.001),与血液中Notch3 蛋白的表达呈正相关(r2=0.611,P<0.001)。
表4 两组间血液中 Notch3蛋白表达的比较(,u/mL)

表4 两组间血液中 Notch3蛋白表达的比较(,u/mL)
3 讨论
引起BPD 的因素有多种,关键环节是肺组织发育不成熟、急性肺损伤、损伤后的异常修复。近年来肺微血管发育逐渐受到重视,BPD 患儿往往伴有肺微血管发育不良,导致肺泡数量减少、结构简单化。国内外近年来研究通过促进肺微血管的发育来促进肺泡发育,以期望达到治疗BPD 的效果,但目前尚在探索阶段。组织缺氧可以引起肺血管张力或结构改变,导致肺循环阻力增高,可产生右向左分流,患儿表现为严重发绀、呼吸困难等症状。
PH 诊断的金标准是通过右心导管检查测定肺动脉压力及肺血管阻力。但由于此检查操作的侵入性,在早产儿中的应用有较大危险性。尽管心脏超声有局限,仍被认为是检测BPD 合并PH 的主要工具[5]。据文献报道,确诊为BPD 的患儿中PH 的发病率25%~40%,在极低出生体质量儿PH 发病率为18%,1/4 的BPD 患儿在生后2 个月的心脏超声检测中有PH[6]。本研究显示在BPD 患儿中合并肺动脉高压的发病率为40%,与文献报道一致。Tei指数用于心脏收缩和舒张功能评价具有更好的可靠性和重复性,且重复测量变异小[7]。侯彰华等[8]在新生儿缺氧性肺动脉高压患儿研究中发现右室Tei 指数等有助于右心功能障碍的诊断,且右室Tei指数与肺动脉压正相关,肺动脉压越高,其心功能障碍越明显。本研究显示中重度BPD 组PH 的发病率,Tei 指数、肺动脉压力明显高于轻度BPD 组及非BPD 组,差异有统计学意义,提示Tei 指数、肺动脉压力监测是BPD 患儿并发PH 及右心功能不全较为敏感的指标。因此,及时识别中重度BPD 患儿,监测肺动脉压及心脏功能,可早期采取干预措施,预防合并PH,保护心脏功能。
Notch 信号可能参与支气管树及气血屏障的形成,且对呼吸道上皮细胞、肺泡上皮和血管内皮细胞的增殖、分化及迁移等生物学活性有重要调节作用[9-10]。在大鼠肺动脉高压的模型中发现肺小动脉中有Notch3 的高表达[11],抑制Notch 信号通路后,能抑制血管紧张素Ⅱ诱导的肺血管重构,降低肺动脉压力[12-13]。在低氧诱导的肺动脉高压的大鼠动物模型发现,随着低氧时间延长,肺动脉压进行性升高,在第2 周达高峰,同时右心室肥厚程度明显增长,Notch3 受体在肺动脉压力升高的过程中动态变化,参与了肺动脉高压的发病过程[14]。早产儿出生后对肺循环的早期损伤引起PH 的快速发展[15]。本研究可发现Notch3 的表达在BPD 的发病过程中呈动态变化,与BPD 发病的病理过程相符。在BPD合并PH 患儿中随着Notch3 表达的增高,肺动脉压力升高。因此,推测Notch3 的高表达参与了BPD的发病过程,同时与合并PH 患儿肺动脉压力有明显的相关性。
因此,如能在BPD 发病的早期监测Notch3 的动态变化,采取干预措施,减轻BPD 的损伤,降低肺动脉高压的发生率,保护心脏功能,提高患儿生存质量,也将会为BPD 的临床治疗提供参考依据。

