心源性猝死一级预防植入心律转复除颤器前非持续室性心动过速与植入后恰当治疗的关系
王 震,程中伟,陈太波,高 鹏,方 全
中国医学科学院 北京协和医学院 北京协和医院心内科, 北京 100730
室性心律失常较常见,24 h持续心电监测显示,39%的健康人至少会出现1次室性早搏[1],75岁以上人群中69%存在室性心律失常[2],几乎所有缺血性或非缺血性心力衰竭患者都存在室性心律失常[3]。其中室性早搏是多种疾病不良预后的危险因素,如缺血性心肌病、心力衰竭、卒中、心源性猝死、全因死亡等[4- 7]。
研究证实[8- 9],接受植入型心律转复除颤器(implantable cardioverter defibrillator,ICD)二级预防的患者出现恰当放电治疗的风险显著高于ICD一级预防者,非持续室性心动过速(non-sustained ventricular tachycardia,NSVT)对ICD一级预防患者预后的影响目前尚无统一定论。有研究表明,无症状NSVT并不会增加心源性猝死的风险[10],且NSVT患者接受恰当治疗的比例与其他患者无显著差异[11]。然而,另有研究显示, ICD植入后6个月内或长期随访中出现NSVT是预后不良的指标之一[12- 13],国内外多项研究也提示植入后NSVT是ICD恰当放电治疗的独立危险因素[14- 15]。目前尚无ICD植入前出现NSVT与预后关系的报道。本研究主要观察一级预防患者ICD植入前NSVT与恰当放电治疗及全因死亡的关系。
1 资料与方法
1.1 研究对象
本研究为单中心回顾性研究,将2006年1月1日至2017年12月31日在北京协和医院心内科住院接受ICD或心脏再同步化除颤器(cardiac resynchronization therapy defibrillator,CRTD)植入用于心源性猝死一级预防且完善Holter检查的心脏病患者纳入本研究。
入选标准:(1)缺血性心脏病或非缺血性心力衰竭患者,同时满足优化药物治疗至少3个月,心肌梗死后至少40 d或血运重建后至少90 d,预期生存期>1年,左心室射血分数 (left ventricular ejection fraction,LVEF) ≤35%,纽约心脏协会(New York Heart Association,NYHA)心功能分级为Ⅱ或Ⅲ级;(2)缺血性心脏病,同时满足优化药物治疗至少3个月,心肌梗死后至少40 d或血运重建至少90 d,预期生存期>1年,LVEF≤30%,NYHA心功能Ⅰ级。(3)心肌梗死后非持续室速,LVEF≤40%,电生理检查诱发出室颤或持续室速。(4)肥厚型心肌病伴一个或以上心源性猝死危险因素患者;(5)等待心脏移植患者。
排除标准:既往有持续性室性心动过速、室颤者。
1.2 分组及观察指标
根据植入前是否存在NSVT的Holter检查结果,将患者分为NSVT组和无NSVT组。
收集患者一般临床资料,包括性别、年龄、血肌酐水平、相关病史 (缺血性心肌病、心肌梗死病史、高血压、糖尿病、阵发或持续性房颤),以及ICD植入时NYHA心功能分级、入院静息血压及心室率、入院心电图QRS间期 (QRS duration,QRSD)、心脏超声检查结果 (左心房前后径、左心室舒张末期内径、左心室收缩末期内径、LVEF),并记录植入装置是否为CRTD。
1.3 随访
包括门诊随访及电话随访,截止日期为2018年8月31日。
门诊随访内容包括门诊ICD远程控制结果或门诊病例有关治疗事件的记录。电话随访内容包括患者生存状况及外院医师告知患者的远程控制结果,如有无治疗,是否恰当,放电治疗还是抗心动过速起搏(antitachycardia pacing,ATP)治疗。
随访事件包括全因死亡、术后放电治疗及ATP治疗。通过ICD治疗时腔内心电图判断是否为恰当治疗,鉴别要点包括腔内心电图QRS波形态及宽度、心律失常事件突发性、心动周期稳定性、有无干扰或T波过感知 (图1,2),双腔ICD还可根据心房及心室的心率比、房室起源点、房室传导关系鉴别。将恰当放电治疗及恰当ATP治疗合并为恰当ICD治疗进行统计分析。
1.4 统计学处理
符合正态分布的计量资料采用均数±标准差表示,不符合正态分布的计量资料采用中位数 (四分位数间距)表示,计数资料采用例数(百分比)表示,分别应用t检验、非参数检验、卡方检验进行统计学分析。采用Kaplan-Meier曲线及Log-Rank检验分析NSVT与全因死亡的相关性。应用Kaplan-Meier曲线、Log-Rank检验、单因素及多因素竞争风险回归分析NSVT与术后恰当治疗的关系。数据分析采用SPSS和STATA软件。P<0.05为差异有统计学意义。
2 结果
2.1 一般临床资料
共60例符合入选和排除标准的患者入选本研究,无NSVT组36例,NSVT组24例 (表1)。中位随访时间37 (14~61)个月,随访事件中,两组全因死亡率无统计学差异,NSVT组中接受恰当治疗的患者比例高于无NSVT组 (P=0.035)(表2)。
2.2 两组恰当治疗事件的比较
Kaplan-Meier曲线及Log-Rank检验的分析结果显示,NSVT组ICD的恰当治疗风险高于无NSVT组(P=0.033)(图1),两组患者全因死亡风险差异无统计学差异(P=0.108)(图2)。
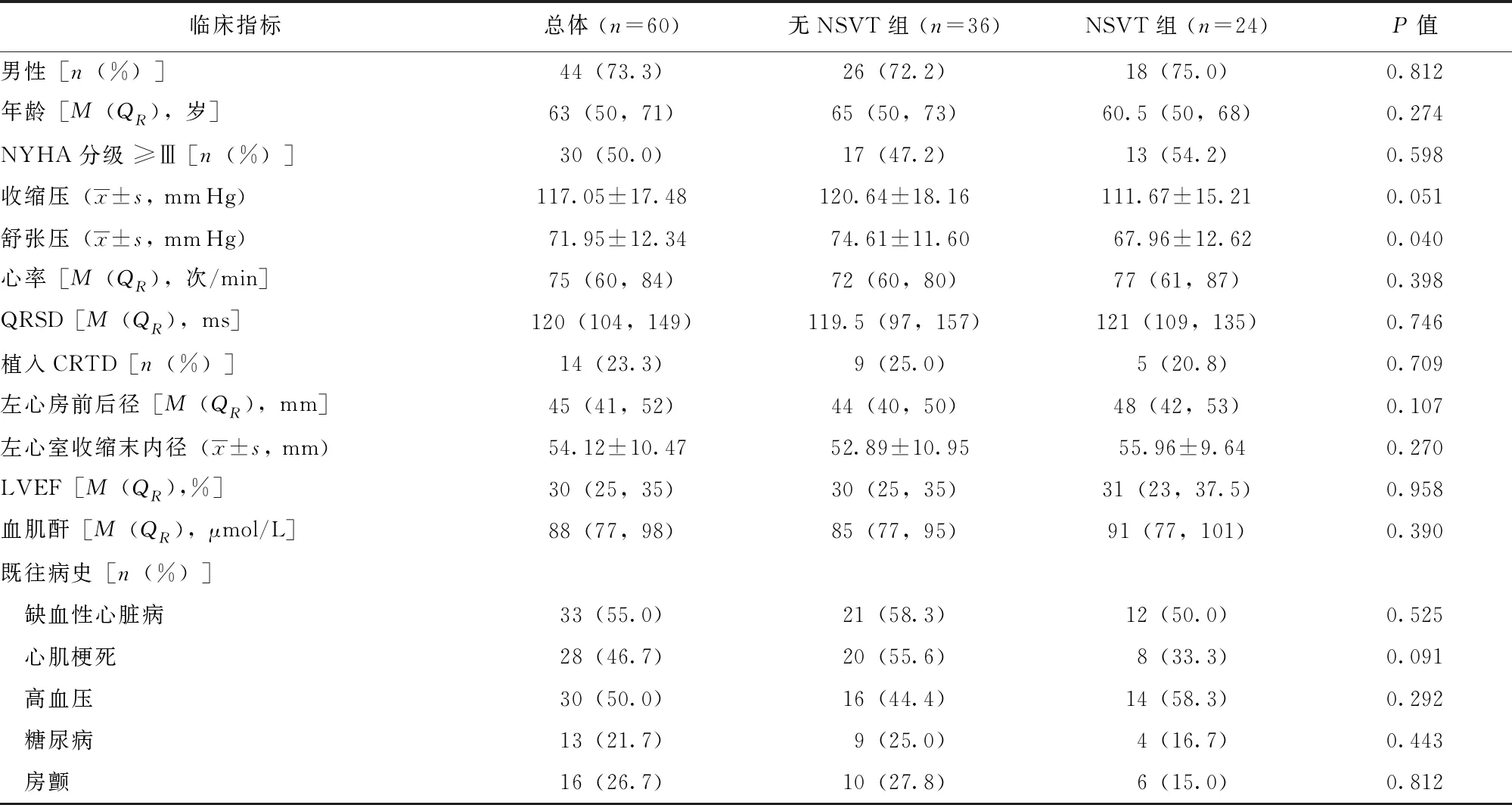
表 1 两组植入心律转复除颤器一级预防患者一般临床资料比较
NSVT:非持续性室性心动过速; NYHA:纽约心脏协会; QRSD:QRS间期; CRTD:心脏再同步化除颤器; LVEF:左心室射血分数

表 2 两组植入心律转复除颤器一级预防患者随访事件比较
NSVT: 同表1
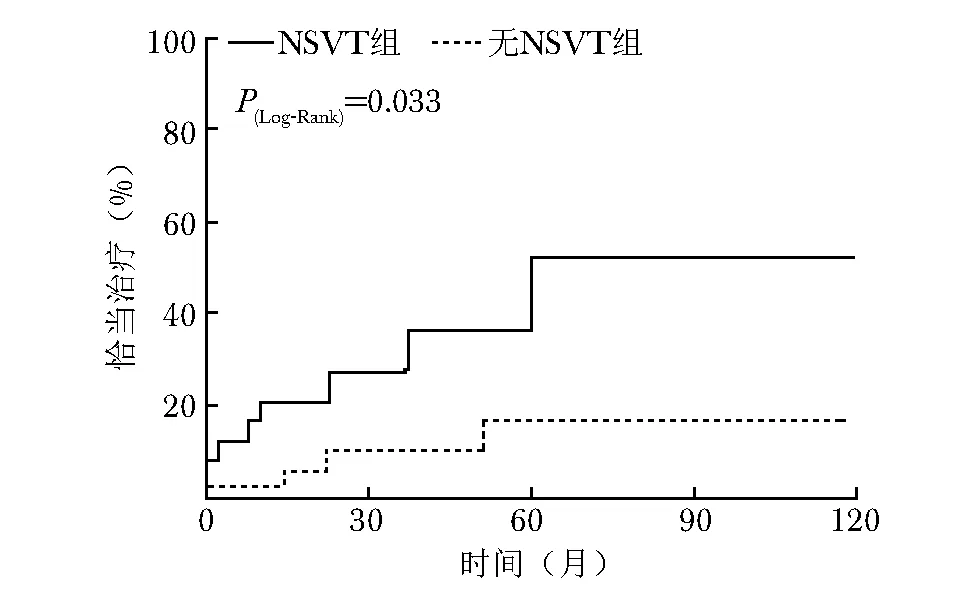
图 1 两组植入心律转复除颤器一级预防患者的Kaplan-Meier恰当治疗曲线NSTV:同表1
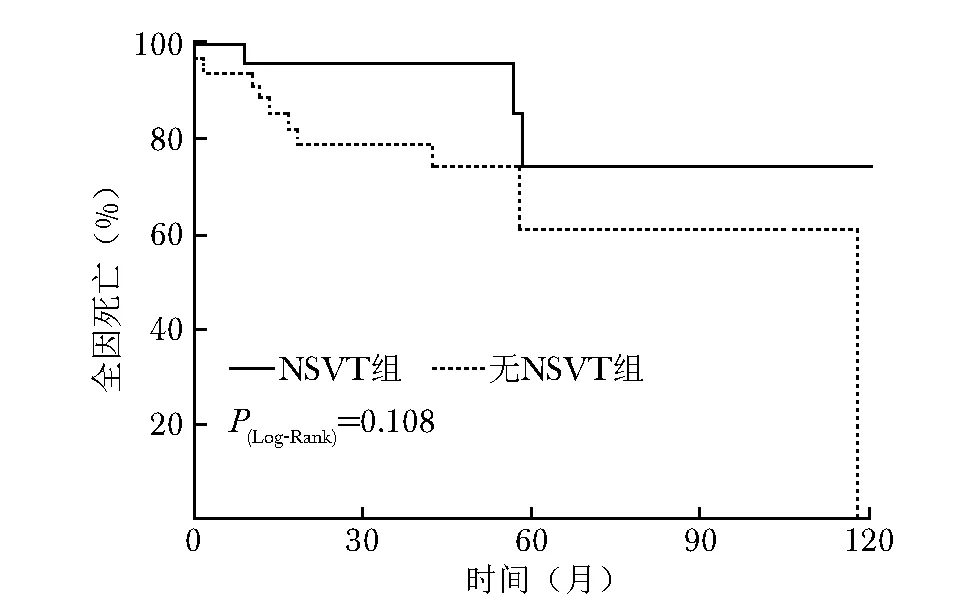
图 2 两组植入心律转复除颤器一级预防患者的Kaplan-Meier生存曲线NSTV:同表1
2.3 ICD恰当治疗的危险因素分析
单因素竞争风险回归分析提示,NSVT和LVEF是ICD恰当治疗的危险因素(表3)。将NSVT和LVEF纳入多因素竞争风险模型进一步分析,显示NSVT和LVEF是ICD恰当治疗的独立危险因素(NSVT:HR=5.099, 95% CI:1.399~18.588,P=0.014; LVEF:HR=1.077,95% CI:1.013~1.145,P=0.018)。
3 讨论
本研究随访ICD植入前完善Holter检查的一级预防患者,分析植入前NSVT与预后的关系,结果显示,植入前有NSVT的患者在ICD植入后接受恰当治疗的风险高于无NSVT者,NSVT和LVEF是ICD恰当治疗的独立危险因素。
研究显示,ICD植入后只有约52.9%的患者接受过恰当治疗[15],而11%的患者死亡前从未接受过放电治疗[16]。因此,需要更精准地明确ICD获益人群,合理分配医疗资源。而ICD植入前完善动态心电图检查有助于评估ICD的获益人群。
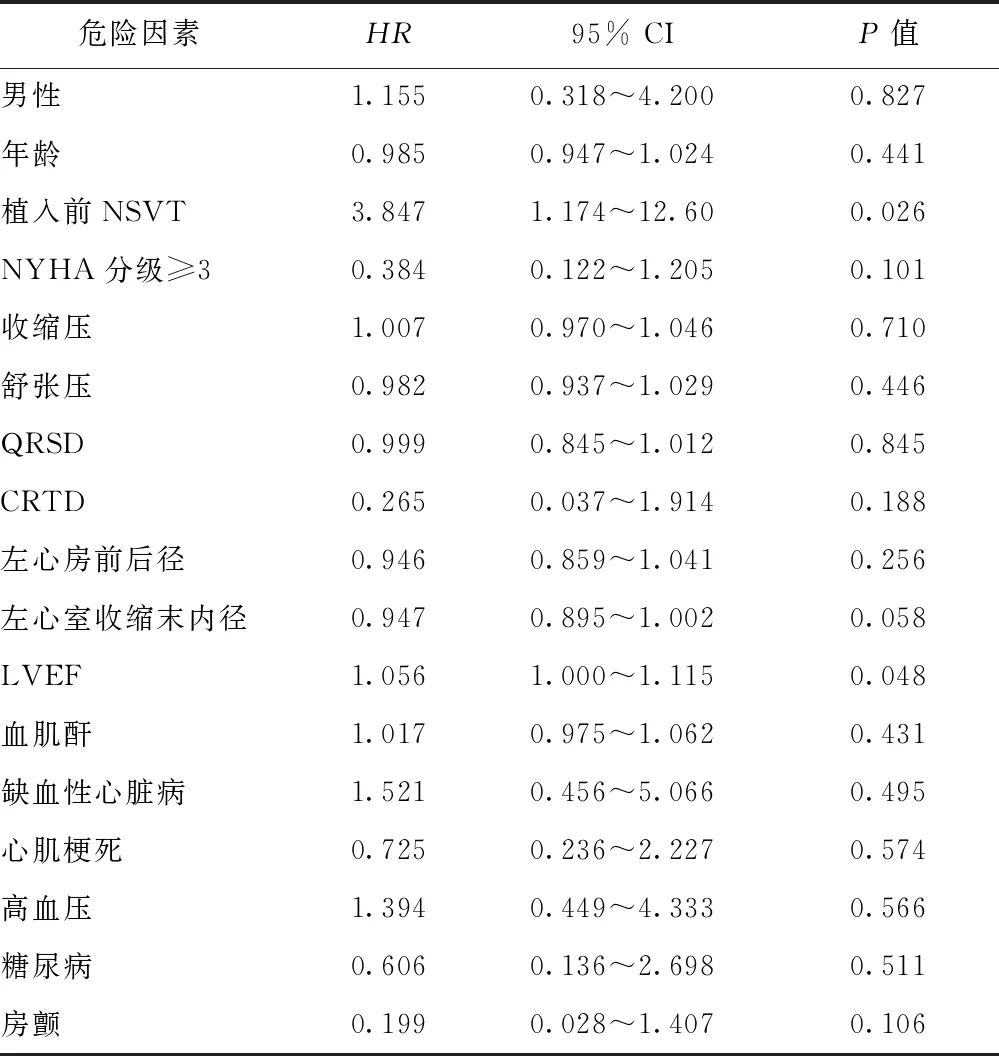
表 3 单因素竞争风险回归分析ICD恰当治疗危险因素
NSVT、NYHA、QRSD、CRTD、LVEF:同表1
目前对ICD一级预防患者接受恰当治疗的独立危险因素尚无统一共识。例如,欧洲一项多中心回顾性队列研究纳入ICD一级预防患者,中位随访33个月,结果显示,男性、缺血性心肌病、CRTD是ICD一级预防患者恰当放电治疗的独立危险因素[17]。一项单中心回顾性队列研究则纳入了ICD一、二级预防的患者,平均随访4.9年,男性接受恰当治疗的比例更高[18]。另一项单中心前瞻性研究则提示,性别并非ICD恰当治疗的独立危险因素[19]。
国内有关ICD一级预防患者恰当治疗独立危险因素的研究较少。本研究中,LVEF较高者更易出现ICD恰当治疗,可能是由于ICD一级预防患者LVEF均低于35%,更低的LVEF提示患者更可能死于心力衰竭而非心律失常性猝死。有研究提示,较低的LVEF是无恰当放电死亡的独立危险因素,即LVEF越低,患者接受恰当放电之前死亡的可能性越大[18,20]。
NSVT患者接受恰当治疗风险较高,提示NSVT患者发生持续性室性心动过速、室颤风险更高。NSVT发生的基础是心室电生理异常,而随着病情的持续恶化,NSVT的数量和持续时间可能会增加,甚至进展到持续的心动过速/室颤,因此,NSVT和持续性心动过速/室颤之间可能存在时间关系[15]。
该研究为单中心回顾性队列研究,样本量较少,可能存在入院及失访偏倚,与其他医院相比,三级甲等医院ICD植入患者的合并症更多,结果可能并不适用于合并症较少的ICD植入患者。因此,需进一步开展多中心大样本研究进一步证实本文的结论。
ICD植入前出现NSVT是ICD一级预防患者接受恰当治疗的独立危险因素,该发现有利于进一步明确ICD获益人群,指导临床实践。

