脑室-腹腔分流术在创伤性脑损伤脑积水患者中的临床效果及对T淋巴细胞、炎症因子的影响研究
刘 畅 李 祥 顾佳炜 王新栋 包爱军
(徐州医科大学附属医院神经外科,徐州221004)
脑损伤是指暴力作用在头部造成脑组织发生器质性损伤[1]。数据报道显示,每年我国约十万人死于脑创伤,且50%死于致敏的创伤性颅脑损伤,且发病后60%创伤性脑损伤患者会出现脑出血,从而形成颅内血肿(包括硬膜外血肿、脑内血肿及硬膜下血肿等),影响患者健康及生活[2]。国内学者研究表明,创伤性脑损伤患者伴有不同程度脑积水,加剧疾病发展[3]。我国颅脑创伤外科手术制定了手术治疗适应证:①出现意识障碍及神经功能损害,且经过药物干预后无法控制高颅压,CT检查下脑部明显占位;②额颞顶叶挫裂伤体积 >20 ml,中线移位 >5 mm,且患者常伴有基底池受压;③经过药物干预后颅内压≥25 mmHg,脑灌注压≤65 mmHg[4-6]。腰大池腹腔分流手术是创伤性脑损伤脑积水患者常用的手术治疗方法,虽然能改善患者症状,降低临床死亡率,但是手术风险性、创伤性较大,难以达到预期的治疗效果[7,8]。研究表明,将脑室-腹腔分流术用于创伤性脑损伤脑积水患者治疗能提高T淋巴细胞水平,降低炎症因子水平,但是该方案尚需验证[9]。因此,本研究以2014年3月~2016年11月收治的78例创伤性脑损伤脑积水患者作为对象,探讨脑室-腹腔分流术在创伤性脑损伤脑积水患者治疗中的临床效果及对T淋巴细胞、炎症因子的影响。
1 资料与方法
1.1一般资料 将2014年3月~2016年11月收治的78例创伤性脑损伤脑积水患者作为对象,根据随机数字表分为对照组(n=39)和观察组(n=39)。纳入标准:①符合创伤性脑损伤脑积水临床诊断标准[10],以头晕、呕吐、头痛及共济失调为主要症状;②符合脑室-腹腔分流术、腰大池腹腔分流手术治疗适应证;③对患者的检查、手术均在医嘱下完成。排除标准:①合并硬膜外血肿或硬膜下血肿者;②合并精神异常、肝肾功能异常或无法耐受手术治疗者;③合并血凝四项异常或围手术期伴有严重并发症而终止手术者。本研究均在医院伦理委员会监管下完成,两组临床资料比较差异无统计学意义(P>0.05),见表1。
1.2方法
1.2.1手术方法 对照组:给予腰大池腹腔分流手术治疗。手术前完善相关检查,采用气管插管全身麻醉,待麻醉生效后进行常规消毒、铺巾。术前给予抗生素行抗感染治疗,取合适体位,术中行常规腰椎穿刺术,建立皮下通道,将分流管与分流阀门进行连接,利用丝线结扎、固定,术后5 d给予抗生素预防感染[11,12]。观察组:采用脑室-腹腔分流术治疗。行全身麻醉,待麻醉生效后进行常规消毒、铺巾,根据患者实际情况调整其体位,保证头、胸、腹在一条直线上,对患者手术部位头皮行切口,颅骨钻孔,根据减压的部位确定穿刺的位置,建立分流管腹腔段,皮下隧道,将不同分流管与腹腔、脑室段相连接,围手术期均给予抗生素辅助治疗,手术后7 d对手术效果进行评估[13]。
1.2.2观察指标 ①临床效果:两组手术前、手术后7 d采用格拉斯哥预后量表(Glasgow outcome scale,GOS,总分5分,分值越高,治疗效果越理想)、改良Rankin量表(采用0~5分评分法进行评估,分值越低,治疗效果越理想)及日常生活能力(Activity of living,ADL,总分100分,分值越高,日常生活能力越强)量表对患者预后、日常生活能力进行评估[14,15]。②T淋巴细胞水平:两组手术前、手术后7 d取空腹静脉血5 ml,离心25 min,离心半径60 cm,速度4 500 r/min,采用流式细胞仪测定两组CD3+、CD4+、CD8+、CD4+/CD8+T淋巴细胞水平[16,17];别藻青蛋白(Allophycocyanin,APC)标记的鼠抗人CD4抗体、CD3抗体、CD8抗体均购自美国BD公司,流式细胞仪(FACsalibur)购自BD公司。③炎症因子:取上述分离的血清标本,采用酶联免疫吸附实验测定两组手术前、手术后7 d TNF-α、IL-6和IL-10水平[18]。TNF-α、IL-6、IL-10的ELISA试剂盒均购自美国BD公司,多功能酶标仪(Varioskan LUX)购自赛默飞世尔科技(中国)有限公司。④治疗预后:两组治疗后死亡、肺栓塞、深静脉血栓、感染及再出血发生率。

表1 两组一般资料比较
Tab.1 Comparison of general data between two groups

Clinical informationObservation group(n=39)Control group(n=39)χ2/tPGenderMale21201.085>0.05Female1819Age(year)49.58±5.7750.11±5.782.142>0.05Causes of traumatic brain injuryTraffic accident23210.878>0.05Falling from high altitude1011Heavy bruise67Cerebral blood loss(ml)20.14±3.5221.09±3.541.492>0.05Bleeding typeAcute epidural hematoma9103.205>0.05Acute subdural hematoma1112Acute epidural and subdural hematoma107Extensive brain laceration with910intracerebral hematoma
2 结果
2.1两组临床效果比较 两组治疗前GOS、改良Rankin、ADL评分差异无统计学意义(P>0.05);观察组手术后7 d GOS、ADL评分均高于对照组(P<0.05);观察组手术后7 d改良Rankin评分低于对照组(P<0.05),见表2。
2.2两组T淋巴细胞水平比较 两组治疗前CD3+、CD4+、CD8+、CD4+/CD8+T淋巴细胞比较无统计学意义(P>0.05);观察组手术后7 d CD3+、CD4+、CD4+/CD8+T细胞数量均高于对照组(P<0.05);观察组手术后7 d CD8+T细胞水平低于对照组(P<0.05),见表3。
2.3两组炎症因子比较 两组手术前TNF-α、IL-6、IL-10水平差异无统计学意义(P>0.05);观察组手术后7 d TNF-α、IL-6水平低于对照组(P<0.05);观察组手术后7 d IL-10水平高于对照组(P<0.05),见表4。


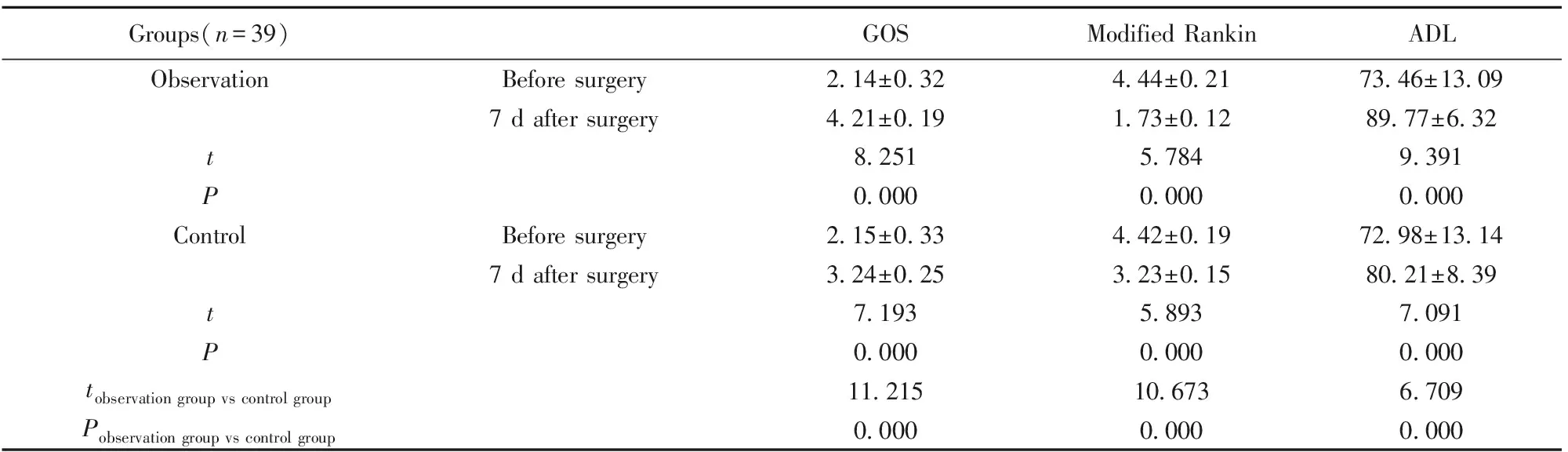
Groups(n=39)GOSModified RankinADLObservationBefore surgery2.14±0.324.44±0.2173.46±13.097 d after surgery4.21±0.191.73±0.1289.77±6.32t8.2515.7849.391P0.0000.0000.000ControlBefore surgery2.15±0.334.42±0.1972.98±13.147 d after surgery3.24±0.253.23±0.1580.21±8.39t7.1935.8937.091P0.0000.0000.000tobservation group vs control group11.21510.6736.709Pobservation group vs control group0.0000.0000.000
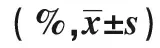

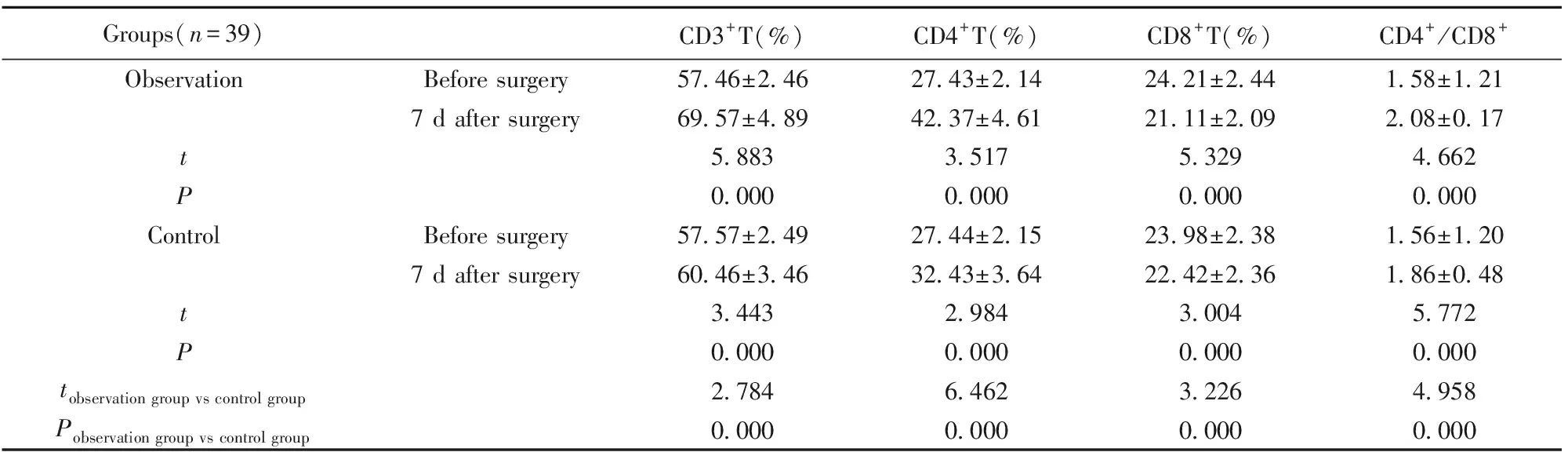
Groups(n=39)CD3+T(%)CD4+T(%)CD8+T(%)CD4+/CD8+ObservationBefore surgery57.46±2.4627.43±2.1424.21±2.441.58±1.217 d after surgery69.57±4.8942.37±4.6121.11±2.092.08±0.17t5.8833.5175.3294.662P0.0000.0000.0000.000ControlBefore surgery57.57±2.4927.44±2.1523.98±2.381.56±1.207 d after surgery60.46±3.4632.43±3.6422.42±2.361.86±0.48t3.4432.9843.0045.772P0.0000.0000.0000.000tobservation group vs control group2.7846.4623.2264.958Pobservation group vs control group0.0000.0000.0000.000


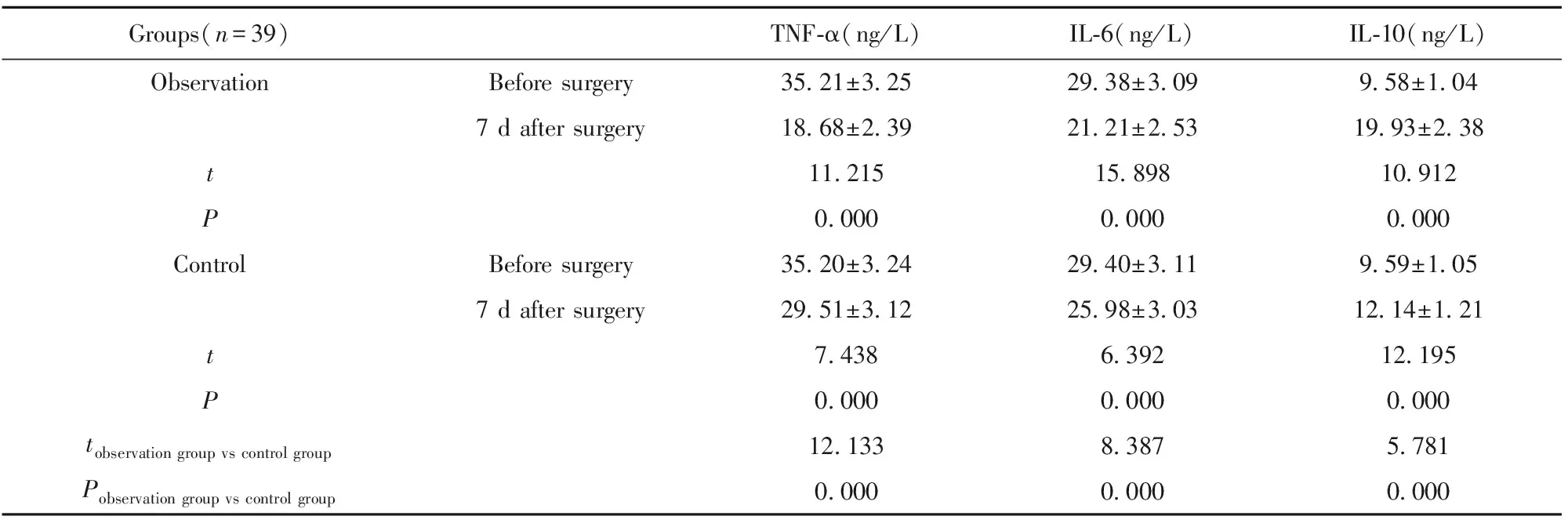
Groups(n=39)TNF-α(ng/L)IL-6(ng/L)IL-10(ng/L)ObservationBefore surgery35.21±3.2529.38±3.099.58±1.047 d after surgery18.68±2.3921.21±2.5319.93±2.38t11.21515.89810.912P0.0000.0000.000ControlBefore surgery35.20±3.2429.40±3.119.59±1.057 d after surgery29.51±3.1225.98±3.0312.14±1.21t7.4386.39212.195P0.0000.0000.000tobservation group vs control group12.1338.3875.781Pobservation group vs control group0.0000.0000.000
表5 两组治疗预后比较[n(%)]
Tab.5 Comparison of treatment prognosis between two groups[n(%)]

GroupsnDeathPulmonary embolismDeep vein thrombosisInfectionRebleedingObservation392(5.13)1(2.56)0(0.00)1(2.56)0(0.00)Control396(15.38)5(12.82)4(10.26)4(10.26)3(7.69)χ2/6.1955.3817.0996.3128.091P/0.0210.0350.0310.0430.015
2.4两组治疗预后比较 观察组手术后死亡、肺栓塞、深静脉血栓、感染及再出血发生率均低于对照组(P<0.05),见表5。
3 讨论
创伤性脑损伤发病相对急促,多数患者会引起不同程度脑积水,严重时将威胁生命[19]。腰大池腹腔分流手术是创伤性脑损伤脑积水患者常用的治疗方法,虽然能延缓病情发展,降低临床死亡率,但是对于脑组织减压不充分者,将会影响其治疗预后[20]。同时,腰大池腹腔分流手术后能产生后续的应激反应,无法实现脑组织压迫的完全缓解[21]。近年来,脑室-腹腔分流术在创伤性脑损伤脑积水患者中得到应用,且效果理想。本研究中,观察组手术后7 d GOS、ADL评分均高于对照组,改良Rankin评分低于对照组对照组。由此得出,将脑室-腹腔分流术用于创伤性脑损伤脑积水患者治疗能获得良好的临床疗效,有助于提高患者日常生活能力,利于患者恢复。脑室-腹腔分流术属于一种微创治疗方法,能有效地对脑损伤部位的脑脊液进行分流,有助于降低脑内压,能改善患者术后各项生理指标。同时,对于病情相对严重者,脑室-腹腔分流术的实施能为脑恢复提供一个相对稳定、平衡的内环境,能降低并发症发生率,使得患者早期恢复[22]。国内学者研究表明,脑室-腹腔分流术用于创伤性脑损伤脑积水患者治疗具有以下优点:①能提高手术高效协同效应,能在一次手术下完成对患者的治疗,减轻患者多次手术创伤;②避免患者多次手术肉体上的折磨,降低医疗费用,能降低术后感染率及并发症发生率[23,24]。
创伤性脑损伤脑积水患者发病后会对机体产生应激刺激,能引起脑缺血、缺氧,从而引起脑组织氧自由基损伤,加剧疾病的发生、发展[25]。IL-6是人体内重要的炎症因子,在整个炎症应激过程中发挥重要的作用,可参与破坏神经元细胞膜、神经纤维髓鞘及血脑屏障完整性的过程,从而加剧疾病的发生、发展[26]。而IL-10是一种抗炎因子,具有神经保护作用,在正常人体中表达水平较低,当脑部受到损伤后,IL-10水平升高。临床上,将脑室-腹腔分流术用于创伤性脑损伤脑积水患者能降低炎症因子水平,从根本上控制疾病的发生、发展[27]。本研究中,观察组手术后7 d TNF-α、IL-6水平低于对照组,IL-10水平高于对照组。这提示脑室-腹腔分流术在创伤性脑损伤脑积水患者中能降低炎症因子水平,提高抗炎因子表达,避免患者病情持续发展。此外,创伤性脑损伤脑积水的发生、发展还伴有机体免疫水平的改变。对于正常人而言,机体水平处于一个动态平衡,当脑部受到创伤引起脑出血后为了减轻机体产生的损伤,免疫细胞将迅速被激活,造成机体免疫力下降,过低的免疫将进一步加剧疾病的发展,形成一种恶性循环[28]。本研究中,观察组手术后7 d CD3+、CD4+、CD4+/CD8+T细胞数量均高于对照组,CD8+T细胞数量低于对照组。由此得出,脑室-腹腔分流术用于创伤性脑损伤脑积水患者中能改善T淋巴细胞水平。但是,脑室-腹腔分流术临床使用前应加强患者术前评估,充分了解患者身体状态,围手术期加强患者生命体征监测,对可能出现的并发症进行早期干预,改善患者预后[29,30]。本研究中,观察组手术后死亡、肺栓塞、深静脉血栓、感染及再出血发生率均低于对照组。这提示了脑室-腹腔分流术用于创伤性脑损伤脑积水患者治疗能获得良好的治疗预后。
综上所述,将脑室-腹腔分流术用于创伤性脑损伤脑积水患者能获得良好的临床效果,能提高T淋巴细胞水平,降低炎症因子水平,有助于改善患者预后,值得推广应用。

