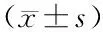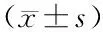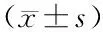多模式组合透析对慢性肾功能衰竭患者铁调素、骨硬化蛋白、N末端脑钠肽前体的影响
牛文明,薛兰芬,康希,张珊珊,刘娜
近年以来,随着我国医疗技术不断发展,对于慢性肾功能衰竭患者治疗方式多采取维持性血液透析,虽能够有效地改善临床症状,但仍有患者由于各种并发症的发生而死亡[1]。因此,及时控制患者的危险因素,是降低病死率的重要措施[2]。铁调素是铁代谢的一种关键调节因子,能够调节铁的吸收与释放,可导致患者出现肾性贫血,因此,铁调素水平变化能够反映患者的贫血状态[3]。骨硬化蛋白对于调节血管钙化与钙磷代谢等方面有着重要作用,能够反映出患者骨钙化严重程度[4]。BNP具有排钠、利尿以及扩血管等临床作用[5],并有研究表明,N末端脑钠肽前体(NT-proBNP)水平能够评估维持性血液透析患者死亡风险、判断患者的预后情况[6]。基于此,现观察多模式组合透析对慢性肾功能衰竭患者铁调素、骨硬化蛋白、NT-proBNP的影响,报道如下。
1 资料与方法
1.1 临床资料 收集2016年5月—2018年4月石家庄市第一医院肾内科维持性血液透析治疗慢性肾功能衰竭患者210例,按照透析方法不同分为血液透析组(HD)、HD+血液过滤组(HF)、HD+HF+血液灌流(HP)组,每组70例。3组患者的性别、年龄、体质量、透析月龄以及BMI、病程、病因及分期比较,差异均无统计学意义(P>0.05),具有可比性,见表1。本次研究已获得医学伦理委员会批准,患者及家属知情同意并签署知情同意书。
1.2 选择标准 纳入标准: (1)符合慢性肾功能衰竭的诊断标准[7];(2)进行维持性血液透析超过3个月者;(3)25岁<年龄<72岁。排除标准: (1)合并其他严重疾病者,急慢性感染者;(2)严重肝肾功能不全者、肿瘤疾病者;(3)透析时间<3个月者;(4)既往精神病史者;(5)在透析过程中进行其他贫血治疗。剔除标准:研究期间死亡、放弃治疗者。
1.3 血液净化方法 在治疗前对患者进行股静脉或颈静脉穿刺建立血液通路。HD组:采用由德国费森尤斯4008s型透析机、FX80型透析器(超滤系数为44 ml· h-1·mmHg-1,膜面积1.8 m2)进行血液透析,透析液为碳酸盐,每个月12次普通血液透析。HD+HF组:采用德国费森尤斯5008s血滤机、FX800聚砜膜透析器(超滤系数63 ml· h-1·mmHg-1,膜面积1.8 m2)进行血液滤过、流量3 L/h,血流量设定为180~200 ml/min,并同步均匀输入碳酸氢钠,根据患者的出液入液平衡情况设定超滤量,采用普通肝素20 mg/h抗凝,每个月10次普通血液透析并联合2次血液滤过。HD+HF+HP组:采用爱尔YTS100活性炭灌流器进行血液灌流,容量为65 ml,面积为1 000~1 500 m2,每个月9次普通HD、2次HF以及1次HP。一般1次透析时间为4 h,HP 2 h后去除灌流器,继续常规透析2 h。
1.4 观察指标与方法 于治疗前以及治疗后12个月时抽取患者肘静脉血5 ml,离心取上清,置于-20℃冰箱内保存备用。 (1)血清铁调素、骨硬化蛋白、NT-proBNP均采用酶联免疫吸附法检测,试剂盒分别为美国R&D、Cloud-Clone公司、上海泸宇生物科技公司产品;(2)肾功能指标:尿素氮(BUN)、血肌酐(SCr)、24小时尿蛋白(24 h UP);(3)血液指标:白蛋白(Alb)、血红蛋白(Hb)、红细胞(RBC)。采用7600型全自动生化分析仪进行检查,试剂盒由武汉自伊莱瑞特生物公司生产。

2 结 果
2.1 3组血清铁调素、骨硬化蛋白、NT-proBNP水平比较 治疗前,3组血清铁调素、骨硬化蛋白、NT-proBNP水平比较,差异无统计学意义(P>0.05);治疗后12个月,3组患者血清铁调素、骨硬化蛋白、NT-proBNP水平均明显降低(P均<0.01),且降低幅度HD组 2.2 3组肾功能指标比较 治疗前,3组BUN、SCr、24 h UP比较,差异无统计学意义(P>0.05);治疗后12个月,3组患者肾功能指标BUN、SCr、24 h UP均明显降低(P均<0.01),且降低幅度HD组 2.3 3组血液Alb、 Hb、RBC比较 治疗前,3组血液Alb、 Hb、RBC比较,差异无统计学意义(P>0.05);治疗后12个月,3组血清Alb水平均降低,血清Hb、RBC水平均明显升高(P均<0.01),Alb降低、Hb及RBC升高幅度HD组 2.4 3组1年生存率、并发症发生率比较 HD组、HD+HF组患者1年生存率均为97.14%,HD+HF+HP组为98.57%,3组比较差异无统计学意义(χ2=0.410,P=0.815);并发症发生率HD组为15.71%、HD+HF组为8.57%、HD+HF+HP组为2.85%,3组比较差异有统计学意义(χ2=7.060,P=0.029),其中HD组并发症发生率明显高于HD+HF+HP组(χ2=6.869,P=0.009)。 慢性肾功能衰竭是由于各种原因而造成慢性进行性肾实质损害,而出现肾脏萎缩,不能维持基本功能,从而出现水、电解质平衡紊乱以及全身系统受累为主要表现的临床综合征[8]。目前主要的病因是由于原发性的肾小球肾炎、高血压肾小动脉硬化等因素[9],其主要临床表现为恶心呕吐、上消化道出血、贫血、感染、高血压、心功能衰竭等症状,严重威胁到患者的生命安全[10]。慢性肾功能衰竭主要是由于体内聚集较多的代谢产物,包括大、中、小分子毒素物质,能够导致患者出现皮肤瘙痒以及免疫反应变化等临床特征。既往临床上对于慢性肾功能衰竭患者治疗多采用常规血液透析(HD)为主,虽能够清除患者体内的小分子物质,但对于中分子物质清除效果较差。随着血液透析滤过(HDF)技术的应用,虽能够有效地清除患者体内的中分子物质,但同时由于患者的蛋白结合清除率较低,不能够缓解患者的临床症状。而近年来,血液灌流(HP)在临床中应用较为广泛,具有较高的吸附作用,能够有效地清除中、大分子毒素[11-12]。因此,选择合适的血液净化方式对清除患者体内有害物质,降低患者并发症发生率是非常重要的。 表2 3组患者治疗前后各时间点血清铁调素、骨硬化蛋白、NT-proBNP水平的比较 注:a表示治疗12个月时HD组、HD+HF组患者各2例死亡,HD+HF+HP组患者1例死亡,下同 表3 3组患者治疗前后肾功能指标比较 表4 3组患者治疗前后血液指标的比较 慢性肾功能衰竭患者广泛存在血管中膜钙化,造成动脉僵硬度增加,顺应性下降,从而增加左心室负荷,导致左心室肥厚。慢性肾功能衰竭患者死亡的主要原因包括心血管疾病、 脑血管疾病、感染等,其中心血管疾病并发症占50%,其发生率为非肾功能衰竭人群的 10~20倍[13]。铁调素是一种由肝脏合成并分泌的富含半胱氨酸的抗菌多肽,能够参与机体免疫反应,对于调节体内铁平衡有着重要的调节作用[14]。在慢性病贫血的发生机制中,最主要的是铁调素水平的升高导致铁释放异常,并与其细胞受体膜铁转运蛋白相结合,从而阻断铁从巨噬细胞及空肠细胞中释放,引起红系骨髓的铁转运不足,导致缺铁性红细胞生成,最终形成功能性或相对性铁缺乏[15]。同时有相关研究发现,低骨密度增加能够提高慢性肾功能衰竭患者病死率[16]。骨硬化蛋白是一种骨形成的负调控因子,为“胱氨酸结”结构的分泌型糖蛋白,并有较高的组织特异性,能够反映骨细胞活性[17],有研究表明,维持性血液透析患者的骨硬化蛋白对于预测患者的血管钙化程度有着重要的作用[18]。 并有研究发现,慢性肾功能衰竭能够导致患者BNP水平升高[19-21]。NT-proBNP主要是通过肾脏进行代谢,其半衰期较长,稳定性较好,同时作为心力衰竭的标志物,能够反映心功能指标与体内BNP水平,同时对于评估心血管疾病的预后有着重要作用[22]。 而本研究显示,患者血清铁调素、骨硬化蛋白、NT-proBNP水平与治疗前比较均明显降低,且HD组>HD+HF组>HD+HF+HP组,其中HD+HF+HP组血清铁调素、骨硬化蛋白、NT-proBNP水平降低更加明显,可能是由于铁调素为中分子物质,骨硬化蛋白随着疾病恶化,导致体内水平逐渐增加,而临床中的单纯血液透析清除效果较差,无法有效地清除,而HD+HF+HP透析方式效果明显优于其他治疗方式。并且经过治疗后,患者肾功能指标(BUN、SCr、24 h UP)以及血液指标(Alb、Hb、RBC)均明显得到改善,并且HD+HF+HP组改善结果更加明显,HD组并发症发生率为15.71%,HD+HF组并发症发生率为8.57%,HD+HF+HP组并发症发生率为2.85%,3组患者并发症发生率比较有明显差异(P<0.05),可能是由于常规的血液透析能够导致患者血细胞黏附在透析管道中,导致血细胞改善不明显,而HD+HF+HP透析方式吸附效果更好,因此对于维持血管稳定以及保护肾脏方面更具有优势,同时能够降低不良反应发生。 综上所述,接受维持性血液透析的慢性肾功能衰竭患者应用多模式组合透析能够明显降低患者体内血清铁调素、NT-proBNP、骨硬化蛋白水平,有效改善患者肾功能、血液指标水平,并有利于患者康复。但由于本研究时间短、样本不足,更多结果需进一步研究。 利益冲突:无 作者贡献声明 牛文明:整理资料,分析资料,撰写论文;薛兰芬:修改总指导;康希:收集整理资料,分析数据,图表设计;张珊珊:收集整理资料,参考书籍查找;刘娜:收集资料3 讨 论