124例早发型重度子痫前期妊娠结局分析
凌利,李苒苒,马少平
(皖南医学院弋矶山医院 产科,安徽 芜湖 241000)
重度子痫前期是妊娠期特有的疾病,严重影响母婴健康,是孕产妇死亡及围生儿病死率升高的主要原因之一[1-2],而早发型重度子痫前期的围产儿的结局更差。目前临床上治疗早发型重度子痫前期的最有效方式是终止妊娠[3],但过早的终止妊娠会增加围生儿并发症及死亡率。因此在严密监测下期待治疗、权衡孕产妇病情的危重与早产儿预后情况来决定终止妊娠的时机[4],是提高母婴安全的主要方法。通过对本院2016年7月至2018年7月收治的124 例早发型重度子痫前期病例进行回顾性分析,探讨重度子痫前期治疗中注意事项及对母婴结局的影响,现报道如下。
1 资料和方法
1.1 一般资料
回顾本院2016年7月至2018年7月收治的早发型重度子痫前期病例共124 例。所有患者在临床诊断后均被充分告知病情,详细沟通并使其充分了解保守治疗的利弊后自愿参与本研究。根据不同发病孕周,将124 例病例分成两组,A 组52 例,孕28~31+6周,年龄21~38 岁,平均(25.56±3.56)岁;B 组72 例,孕32~34+6周,年龄20~38 岁,平均(27.04±3.54)岁。所有患者均为单胎,入院后行常规检查,排除慢性高血压、心脏病、脑血管疾病、慢性肾炎、糖尿病、不宜期待治疗和死胎者。所有入组病例一般资料比较差异无统计学意义(P>0.05),具有可比性。诊断标准:妊娠34 周之前发病的重度子痫前期称为早发型重度子痫前期[5]。
1.2 治疗方法
早发型重度子痫前期的治疗目的是控制病情,延长孕周,保障母婴的安全。期待治疗基本原则包括休息、镇静、解痉及降压,必要时利尿且密切监测孕产妇及胎儿宫内情况,适时终止妊娠。具体治疗方法如下:①一般治疗:注意休息并采取左侧卧位;②降压:以拉贝洛尔和硝苯地平进行紧急降压治疗,控制血压在130~150 mmHg/80~105 mmHg(1 mmHg=0.133 kPa);③解痉:硫酸镁4 g 溶于5%葡萄糖20 ml 中静推,继而予以硫酸镁维持1~2 g/h 静滴,硫酸镁24 h 用药总量不超过25 g;④镇静:口服地西泮2.5 mg~5.0 mg,每晚一次;⑤利尿:对于全身性水肿、肺水肿、脑水肿及早期心力衰竭患者酌情使用利尿剂;⑥促胎肺成熟:均予以地塞米松6 mg 肌肉注射,每12 h 一次,共4 次。
1.3 监测指标
①主诉症状:头痛、胸闷、心慌、眼花及上腹部疼痛等;②动态监测血压、血常规、血凝常规、尿常规、肝肾功能、眼底检查、胆胰脾双肾泌尿系超声、心脏超声,了解有无胸腹水及心包积液等情况,每3 d 重新评估,必要时每天评估;③胎儿监测:数胎动,每日一次胎心监护,每周复查超声了解胎儿生长情况、羊水量的变化和脐动脉血流收缩期与舒张期比值(systolic phase/diastolic phase,S/D)等。
1.4 终止妊娠时机
①经治疗后仍严重高血压或出现视物模糊及持续性严重头痛等不适症状;②出现全身性水肿、子痫及HELLP 综合政征(hemolysis, elevated liver enzymes and low platelets syndrome);③出现凝血功能障碍及肝肾功能损害加重;④胎盘早剥;⑤胎儿宫内窘迫及胎儿停止生长。
1.5 统计学方法
用SPSS 20.0 统计软件进行统计学处理。计量资料以均数±标准差(±s)表示,组间比较采用t检验;计数资料以百分比(%)表示,比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 不同症状患者保守治疗天数比较
回顾入院时患者病情症状,发现子痫前期患者单纯因为血压高诊断重度者较出现其他症状者如高血压伴发血小板减少、高血压伴发肝肾功能损害、肺水肿、新发生的中枢神经系统异常及上腹部疼痛等保守治疗时间长,差异有统计学意义(P<0.05)。见表1。
表1 不同症状患者保守治疗天数比较(±s)

表1 不同症状患者保守治疗天数比较(±s)
症状收缩压≥160 mmHg和/或舒张压≥110 mmHg合并其他症状t值P值保守治疗天数/d 29.03±7.05 6.10±4.12 73.25 0.000
2.2 早发型重度子痫前期患者不同发病孕周对孕妇结局的影响
将两组不同孕周的早发型重度子痫前期患者在保守治疗过程中的并发症进行比较。研究结果表明发病孕周越早,孕妇的相关并发症(HELLP综合征、低蛋白血症、胎盘早剥、视物模糊及持续性严重头痛等) 增加,差异有统计学意义(P<0.05)。见表2。其中胎盘早剥在B 组发病率高,可能是因为B 组保守治疗时间长、孕周晚及子宫更敏感。
2.3 早发型重度子痫前期患者不同发病孕周对新生儿结局的影响
对两组围生儿并发症进行比较,结果表明,两组新生儿疾病发病率及新生儿死亡率之间差异均有统计学意义(P<0.05),其中新生儿缺血缺氧性脑病及新生儿黄疸的发病率A 组明显高于B 组。见表3。

表2 早发型重度子痫前期患者不同发病孕周对孕妇结局的影响 例(%)
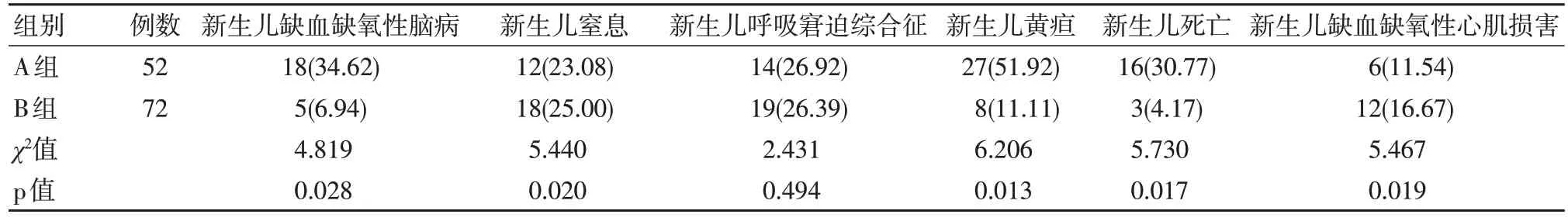
表3 早发型重度子痫前期患者不同发病孕周对新生儿结局的影响 例(%)
3 讨论
早发型重度子痫前期发病早,病情重,可使多脏器的功能受损。如何在保证母婴安全的前提下进一步延长孕周,改善孕妇和新生儿结局是临床医师重点关注的问题之一。研究表明早发型重度子痫前期主要病理生理改变为小动脉痉挛狭窄,导致血流动力学改变,造成孕妇胎盘及主要脏器血流灌注量明显减少及胎盘血栓形成,最终出现组织缺血坏死,导致宫内胎儿严重缺氧,生长受限甚至胎死宫内[6],终止妊娠是临床治疗早发型重度子痫前期的唯一有效方式,但积极地终止妊娠可造成医源性早产,增加围生儿病死率[7-8]。亦有研究报道盲目延长孕周可使孕妇发生严重并发症[9],因此,积极治疗并选择适当的时机终止妊娠会改善母婴结局。
通过对本院124 例早发型重度子痫前期患者妊娠结局的研究发现:单纯血压增高的患者保守期待治疗时间比发生其他并发症的患者时间明显延长,差异有统计学意义(P<0.05)。因此,孕期严密监测血压,门诊及早发现高血压,科学管理,降压治疗预防发生其他并发症对延长孕周非常重要。
124 例早发型重度子痫前期患者中母体相关严重并发症共34 例(27.42%),124 例围生儿中总围生儿死亡率19 例(15.32%),其中因母体合并严重并发症导致围生儿死亡共9 例,占死亡围生儿的47.37%。B 组围生儿死亡、新生儿缺血缺氧性脑病及新生儿黄疸的发病率显著低于A 组,差异有统计学意义(P<0.05),结果表明围生儿的死亡与发病孕周及母体的严重并发症息息相关,期待治疗时间的适当延长有助于改善新生儿的相关疾病发病率,明显减少新生儿死亡。
注意硫酸镁的使用原则:期待治疗中由于长期使用硫酸镁,患者出现头痛不适、水肿和面部浮肿,静滴药物时长时间卧床易引发其他孕期合并症。建议硫酸镁可以短疗程、间歇地使用。在治疗过程中尤其注意胎盘早剥,本研究有3 例在期待过程中发现胎盘早剥,一旦疏忽观察,误诊为先兆早产予以安胎而错过了及时终止妊娠的时机,危及母儿安全,有违期待治疗的初衷。故重度妊高征出现下腹痛和少量阴道出血时不能轻易认为早产,应仔细与胎盘早剥鉴别。
严密观察:早发型重度子痫前期患者孕32 周以后终止妊娠能明显改善围生儿的结局,究其原因,在于临床会给予促胎肺成熟治疗,延长期待治疗时间能尽量将孕周延长,提高胎儿肺及其他脏器的成熟度,进而提高围生儿的存活率[10]。但是重度妊高征期由于微血管病变,胎盘功能影响胎儿,使胎儿宫内慢性缺氧、胎儿生长受限等。因此要多方面判断胎儿宫内情况,包括胎动、胎心监护、B 超、羊水情况和脐血管S/D 比值等以便早期发现胎儿窘迫。重度子痫前期的发生发展受到多方面因素的影响,仅仅从加长期待治疗时间来改善孕妇和新生儿的健康情况是非常不严谨的,因此在期待治疗实施前应对母体及胎儿状况进行合理评估。对于早发型重度子痫前期的患者应实施个体化治疗原则,严密监测,每天评估患者病情变化,权衡孕产妇并发症的高风险性与有限的新生儿生存率以及早产及其后遗症的发生率来决定终止妊娠的时机[11]。所以产科医生面临的最困难的临床挑战之一是如何在由医源性早产引起的新生儿发病率和死亡率以及促进胎儿成熟治疗延迟分娩而带来的不良孕妇结局这两者之间取得平衡[12]。
综上所述,本研究的目的在于探讨对于早发型重度前期患者如何去选择治疗方式及对保守治疗时间的研究。研究发现单纯血压增高的患者比血压升高同时合并其他并发症的患者更适合期待治疗,可以使新生儿在新生儿重症监护病房中的停留时间明显减少。对于早发型重度子痫前期的进一步研究应侧重于创建与疾病相关影响因素的科学模型,以方便临床医生将患有先兆子痫的早产妇进行分类管理,并对与不良妊娠结局相关的因素进行干预。

