超声与CT测量声门至隆突气道解剖结构的一致性评价
王 宁 余卓颖 霍 然 刘凯茜 周佳宏 李 民
(北京大学第三医院麻醉科,北京 100191)
临床麻醉气道管理中,气管插管导管型号的选择、经皮气管切开位置及深度的掌控,是影响患者围术期安全至关重要的问题。传统的放射影像学检查方法中,CT被认为是测量气道解剖结构的金标准[1,2]。与其他检查相比,CT成像能更好地描绘空气-组织界面,不会导致气道结构的扭曲,从而最大限度减少测量误差[3,4]。然而,CT检查有放射性,费用较高。超声图像与CT图像具有良好的解剖学对应关系[5],近年来,超声因无创、无放射性、床旁应用方便的特点,在麻醉气道管理中的应用得到青睐。已经开展的超声气道临床研究包括预测困难气道[6]、定位环甲膜以指导环甲膜穿刺[7]、判断气管插管的位置[8]和深度[9,10]、指导放置喉罩[11]等。既往超声与CT测量数据比较的文章聚焦于声门上结构,包括舌体厚度、舌颏距离、下颏区域厚度、会厌深度等[12],舌体厚度、舌厚度与口腔深度比值、舌体积、舌体积与口腔容积比例[13]。超声测量麻醉相关声门至隆突气道数据的研究尚少,这些数据的准确性对于能否将超声用于指导单腔和双腔气管插管、紧急困难气道经皮气管切开起至关重要的作用。本研究将超声与CT测量声门至隆突气道数值进行比较,评估超声在气道管理中的应用价值。
1 临床资料与方法
1.1 一般资料
本研究经北京大学第三医院伦理委员会审批通过[批文号:(2019)医伦审第(022-02)号]。病例选择标准:拟行颈椎手术,术前有数字成像颈椎CT影像,患者自愿参加本研究并签署知情同意书。排除标准:放置颈托、颈部肿块或肿瘤、气管切开术、气管软化、头颈部接受过放疗的患者。2019年1~4月共纳入90例。男49例,女41例。年龄49~76岁,(65.0±5.3)岁。身高154~177 cm,(164.7±5.3)cm。体重53~83 kg,(66.2±7.6)kg。BMI 17.43~33.67,24.5±3.0。
1.2 方法
1.2.1 超声扫描 超声图像由已完成50例以上气道超声的麻醉主治医师获取。患者平卧位,颈部呈中立位,将6~13 MHz 高频线阵探头(迈瑞)放置于颈部正中线,进行矢状位超声扫描,从头端向尾端移动探头,依次辨认甲状软骨、环甲膜(cricothyroid membrane, CTM)、环状软骨(cricoid cartilage,CC)、气管环(图1A)。在矢状位,甲状软骨、CC、气管软骨环为椭圆形、低回声结构。气管上段内层的黏膜和管腔内气体相交界处(A-M交界)表现为线性高亮回声影。在CTM、CC投影分别进行标记后,探头旋转90°后横向放置,再次确定CTM、CC。CC是位于甲状软骨和气管之间的圆形低回声结构。CTM表现为在甲状软骨尾端和CC头端的高回声带。将探头水平侧移确定C7横突(此处没有前结节,只有后结节),探头横位置于颈前双侧C7横突水平连线上取超声图像。在上述位置分别测量皮肤至气管内壁的最短垂直距离,以及气管内横径(图1 B~D 黄线)。
1.2.2 颈部CT检查 患者行数字成像颈椎CT检查。平卧位,头部呈中立位,64-MDCT (Somatom Definition Flash, Siemens, Munich, Germany) 薄层厚度 1.5 mm。由影像科医生测定CTM、CC和第2、3气管环间隙截面皮肤与气管内壁垂直距离以及气管横径。
1.3 统计学处理
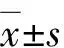
2 结果
超声下所有患者均能清楚显示CTM、CC、气管环影像。超声与CT在CTM水平、CC水平和C7水平测定的皮肤至气管内壁垂直距离及气管横径数值及相关性分析见表1。Bland-Altman分析结果表2。图2~7显示绝大多数散点在差值±1.96SD线内均匀分布,且均值线接近0,表明这2种测量方法有较好的一致性。
3 讨论
本研究结果显示超声可以清楚地观察到CTM、CC、颈部气管环等结构,较为准确地测量皮肤与气管内壁的垂直距离,并测定气管横径。
超声技术测定气管横径的临床应用之一在于指导选择适当的气管导管型号。气管导管过粗可导致气管黏膜受压和摩擦,从而造成气道水肿、拔管后喘鸣、声门下狭窄;气管导管过细可能导致气道阻力增加,甚至通气不足。采用超声技术测定气管横径,通过应用插管后漏气实验或测定漏气压力作为选择导管是否合适的标准,从而判断超声技术选择气管导管的准确性,其中CC水平是最常用的测定平面[12~14]。目前,有少量研究比较超声与CT或核磁测定气管横径的一致性。Sustic等[15]在胸锁关节水平上0.5 cm测定气管外横径,结果显示超声测定的数值与CT测量值具有良好的相关性(r=0.882,P<0.05),但此研究仅计算了相关系数,没有进行一致性分析。Lakhal等[16]将CC水平超声测定横径与MRI测定的数据相比,两者有很强的相关性 (r=0.99,P<0.05),Bland-Altman 分析2种测定方法的一致性,所得的平均差异非常小,仅为0.14 mm, SD为0.33 mm,95%一致性界限为-0.68~0.96 mm。
本研究结果显示超声与CT测定的3个层面气管横径相关性分别为0.846、0.801、0.856,Bland-Altman分析2种方法3个不同平面测定的平均差异分别为-0.18、-0.42、-0.53 mm,标准差分别为1.07~1.35 mm,95%一致性界限的下限在-3.04~-3.14 mm,上限在2.02~2.78 mm,一致性略低于Lakhal的结果。Or等[17]采用三维超声与MRI测定声门下(CC上半部)气管横径,2种方法的相关系数为0.82,Bland-Altman分析2种测定方法的平均差异为1.6 mm, 标准差为0.8 mm,95%一致性界限为0.7~2.5 mm,与本研究结果相近。
图1 A.颈前正中矢状位超声图像 绿色-甲状软骨,红色-环甲膜,蓝色-环状软骨,紫色-气管,橙色-气体与黏膜交界面;B.环甲膜水平;C.环状软骨水平;D.C7水平

表2 Bland-Altman分析超声与CT 2种方法的一致性(n=90) mm
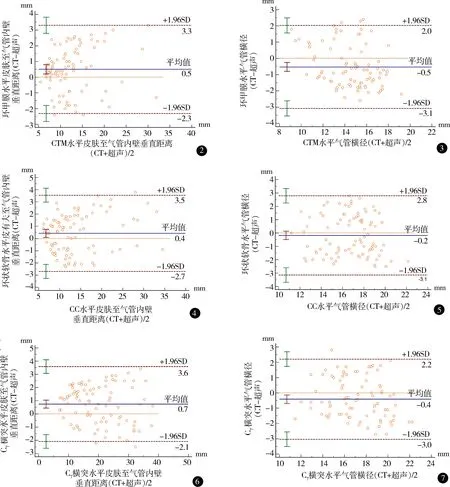
图2 超声与CT分别测量CTM水平皮肤至气管内壁垂直距离的 Bland-Altman图 图3 超声与CT分别测量CTM水平气管横径的 Bland-Altman图 图4 超声与CT分别测量CC水平皮肤至气管内壁垂直距离的Bland-Altman图 图5 超声与CT分别测量CC水平气管横径的Bland-Altman图 图6超声与CT分别测量C7横突水平皮肤至气管内壁垂直距离的Bland-Altman图 图7 超声与CT分别测量C7横突水平气管横径的Bland-Altman图
综合本研究和之前文献采用Bland-Altman分析的研究,可以看到绝大多数测定点都在95%一致性界限内,最大差异在3 mm之内,属于临床可以接受的范围。超声测定气管横径主要通过气体-黏膜交界处产生的轮廓评估边界,不同患者、不同部位边界的清晰度不一,这是影响超声测定准确性的主要原因。超声与CT测量的系统误差,影响因素之一是由于超声探头对皮肤的压迫。此外,由于超声与CT或MRI都是独立测定的,无法保证超声与CT或MRI选取的平面完全一致,这也是影响测定结果的另一因素。
除CC水平,本研究还关注CTM水平和C7这2个平面,因为这2个位置对于紧急气道处理至关重要。在不能插管、不能通气的紧急情况,CTM穿刺或切开、经皮快速气管切开技术是被推荐的有创气道建立方法,经皮快速气管切开术的常用部位是第1~3气管软骨环之间[18]。因CT不能分辨气管环,故本研究取超声和CT都能确定的C7水平,C7通常对应第1~3气管环。近年来,大量研究[7, 19, 20]显示超声引导CTM定位能够提高CTM穿刺的准确性,缩短定位时间。本研究应用超声技术测定CTM水平和C7水平之间这2个平面皮肤距离气管内壁垂直距离及相应部位的气管横径,与CT测量值具有较强的相关性,较好的一致性,对超声引导外科紧急气道的建立提供依据。
本研究仅测定气管的横径,无法测定气管纵径。因气管管腔内气体产生的“气柱”和回声伪影,无法直接看到气管后壁。矢状位超声可见多个水平线状高回声图像,易误判为气管后壁。实际上,使用目前2D超声技术,由于气道管腔内气体对成像的干扰,不能显示气管后壁,也无法测量气管的前后径。Or等[17]采用三维超声测量声门下间隙前后径的数值。但3D超声设备要求高,成像需要花费的时间长,目前临床麻醉使用的超声设备尚不具备3D功能。
综上所述,超声技术作为一种安全、无创的方法,可以快速实施,提供实时成像结果,能够较为准确地测定声门下气道横径及皮肤与气管内壁的距离,是临床麻醉医生进行围术期气道管理的有效辅助工具,值得进一步推广和应用。

