双镜联合微创手术与开腹手术治疗肝外胆管结石患者的临床效果
孙运涛
天津北大医疗海洋石油医院普外科 (天津 300452)
肝外胆管结石为临床常见的结石病理类型,发作时伴有诸多临床表现,严重影响患者日常生活,降低患者生命质量。随着生活水平的提高及饮食结构的改变,肝外胆结石发病率不断上升,受累人群广泛。临床针对肝外胆管结石患者多建议采用手术治疗,常规开腹手术治疗对患者机体损伤较大,预后时间长,并发感染率高。随着内镜技术发展及完善,内镜辅助微创手术治疗该病患者取得良好效果。与开腹手术比较,微创手术具有操作简单、术后并发感染率低、手术费用低及患者接受程度高的特点。本研究旨在比较双镜联合微创手术与开腹手术治疗肝外胆管结石患者的疗效,现报道如下。
1 资料与方法
1.1 一般资料
选取2018年1—12月接受手术治疗的70例肝外胆管结石患者作为观察对象,按照随机数字表法分为试验组和对照组,每组35例。试验组男18例,女17例;年龄30~74岁,平均(53.02±3.41)岁;结石大小0.45~2.30 cm,平均(1.29±0.48)cm;病程11个月至9年,平均(4.18±1.37)年。对照组男17例,女18例;年龄32~77岁,平均(54.18±3.08)岁;结石大小0.50~2.20 cm,平均(1.36±0.41)cm;病程9个月至8年,平均(4.06±1.42)年。两组孕周、年龄、体重及病情等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。纳入标准:(1)符合临床对肝外胆管结石的诊断标准,经磁共振胰胆管造影(MRCP)及B超确诊;(2)患者及家属对本研究知情,并签署知情同意书;(3)治疗依从性较好;(4)年龄30~77岁,具有良好的认知功能。排除标准:(1)具有手术禁忌证患者;(2)既往腹部手术史患者[1];(3)合并严重的全身性感染疾病患者。
1.2 方法
两组术前均接受全面的身体检查,确保患者符合手术适应证。
对照组采用开腹手术治疗:常规麻醉剂铺巾后,于右上腹部做一长约15 cm的切口,逐层分离;充分了解腹腔情况后切除胆囊,于胆总管前段做纵向切口,借助胆道镜完成取石;取石成功后留置T形管及引流装置,关腹结束手术。
试验组采用双镜联合微创手术:于脐部下1 cm做切口,采用10 mm规格的Trocar穿刺腹壁;建立气腹后,充分了解腹腔情况,于剑突下方2 cm处采用10 mm规格的Trocar进行穿刺,再于右腋前线与肋骨交接下2 cm做5 mm规格的Trocar穿刺,了解胆囊三角情况后进行胆囊切除;于胆总管前段做1 cm切口,将胆道镜置入探查结石情况,取石完成后根据胆道情况留置T形管,结束手术[2-3]。
1.3 临床评价
比较两组手术手术时间、术中出血量、胃肠道功能恢复时间及住院时间相关手术指标。观察治疗效果情况。治疗效果分为显效、有效及无效3个等级:显效,临床症状及体征消失;有效,临床症状及体征改善;无效,临床症状无改善甚至加重。治疗有效率=(显效例数+有效例数)/总例数×100%。观察两组术后并发症发生情况,并发症主要包括切口感染、胆汁漏、胰腺炎、肺部感染、胆道出血及幽门梗阻。
1.4 统计学处理
2 结果
2.1 两组手术相关指标比较
试验组手术时间、胃肠道恢复时间及住院时间均短于对照组(P<0.05);试验组术中出血量少于对照组(P<0.05)。见表1。

表1 两组手术相关指标比较
2.2 两组临床疗效比较
试验组治疗有效率明显高于对照组,差异有统计学意义(P<0.05)。见表2。
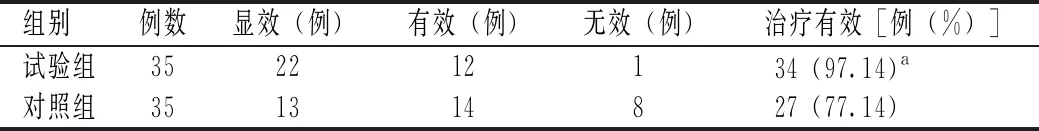
表2 两组临床疗效比较
注:与对照组比较,χ2=6.248,aP=0.012
2.3 术后并发症发生情况
试验组术后胆汁漏1例,胰腺炎1例,并发症发生率为5.71%;对照组切口感染2例,胆汁漏2例,胰腺炎2例,肺部感染1例,胆道出血1例,幽门梗阻2例,并发症发生率为28.57%。试验组术后并发症发生率低于对照组,差异有统计学意义(P<0.05)。
3 讨论
随着人们生活压力的增大,日常饮食结构的改变,以肝胆为主的胆管结石疾病发病率逐年上升。该病发病时伴有不同程度的疼痛、发热、寒战等症状,当疾病发展到一定程度后会继发黄疸,严重影响患者身体健康[4]。现代临床针对肝外胆管结石一般采用手术治疗,常规开腹手术创伤较大、手术时间长、腹腔暴露时间长、术后继发感染率较大,手术效果不甚理想,且术后恢复时间长,无形中增加治疗费用。
双镜联合微创手术借助胆道镜与腹腔镜,手术取石完成质量高,创口小,预后时间短,可减少手术对腹腔周围组织的损伤,有利于患者预后[5-6]。本研究结果显示,采用双镜联合微创手术的试验组手术时间、胃肠道恢复时间及术后住院时间均短于开腹手术,术中出血量较少,手术治疗有效率高,术后并发症发生率低,与开腹手术比较临床效果显著。
综上所述,与开腹手术比较,双镜联合微创手术治疗肝外胆管结石患者疗效显著,可缩短手术时间和预后时间,减少术后并发症的发生。

