益生菌对非酒精性脂肪性肝病的疗效及T淋巴细胞亚群的影响
简玲丽 杨烨

[摘要] 目的 探讨益生菌对非酒精性脂肪性肝病的疗效及对T淋巴细胞亚群的影响。 方法 收集2017年1月~2018年12月来我院进行治疗的非酒精性脂肪性肝病60例患者的临床资料。按照治疗方案不同分为观察组30例和对照组30例。观察组中肝功能异常者在常规护肝治疗基础上联合常规益生菌,对照组只单纯予常规护肝药或随访治疗。比较两组患者治疗前后肝功能指标[门冬氨酸转氨酶(AST)、丙氨酸转氨酶(ALT)]及T淋巴细胞指标(CD3+、CD4+、CD8+)水平变化情况。 结果 观察组治疗后AST、ALT水平均显著低于对照组,差异显著(P<0.05);观察组治疗后CD3+、CD4+水平均显著高于对照组,差异显著(P<0.05)。 结论 益生菌能够改善非酒精性脂肪性肝病的肝功能预后,调节患者免疫功能,值得临床推荐。
[关键词] 益生菌;非酒精性脂肪性肝病;肝功能;T淋巴细胞
[中图分类号] R575.5 [文献标识码] A [文章编号] 1673-9701(2019)17-0001-03
[Abstract] Objective To investigate the therapeutic effect of probiotics on nonalcoholic fatty liver disease and its effect on T lymphocytes. Methods The clinical data of 60 patients with nonalcoholic fatty liver disease who were treated in our hospital from January 2017 to December 2018 were collected. According to the different treatment options, 30 cases were assigned to the observation group and 30 cases were assigned to the control group. The observation group was given combined conventional probiotics on the basis of conventional liver protection treatment for patients had abnormal liver functions. The control group was only given conventional liver protection drugs or follow-up treatment. The changes of liver function indices [aspartate aminotransferase(AST), alanine aminotransferase(ALT)] and T lymphocyte indicators(CD3+, CD4+, CD8+) before and after treatment were compared between the two groups. Results The levels of AST and ALT in the observation group after treatment were significantly lower than those in the control group, and the differences were significant(P<0.05); the levels of CD3+ and CD4+ in the observation group after treatment were significantly higher than those in the control group, and the differences were significant(P<0.05). Conclusion Probiotics can improve the prognosis of liver function in nonalcoholic fatty liver disease and regulate the immune function of patients. It is worthy of clinical recommendation.
[Key words] Probiotics; Nonalcoholic fatty liver disease; Liver function; T lymphocyte subsets
脂肪肝是指因各种原因引起的肝细胞内脂肪堆积过多的病变,是临床常见的肝脏病理改变,脂肪肝对人类的健康有着严重的威胁,而且发病率在不断升高。早期诊断并及时干预,可以恢复正常,改善患者的生活质量。现阶段,随着人们生活质量的改善、饮食结构的变化,使肥胖、高脂血症、胰岛素抵抗等基础疾病的发病率不断增加,这也是非酒精性脂肪性肝病的主要诱发因素[1-2]。对脂肪肝患者积极进行治疗,对改善患者的临床症状具有重要意义。非酒精性脂肪性肝病患者肠道菌群明显失衡。有研究表明,益生菌能够直接补充机体的肠道益生菌,维护肠道的微生物平衡[3-4]。基于此,本文主要研究益生菌对非酒精性脂肪性肝病的疗效及对T淋巴细胞的影响,以期改善患者的生活质量。现报道如下。
1 资料与方法
1.1 一般资料
收集2017年1月~2018年12月来我院进行治疗的非酒精性脂肪性肝病60例患者的临床资料。按照治疗方案不同分为观察组30例和对照组30例。观察组男18例,女12例,年齡49~71岁,平均(62.59±8.46)岁;病程2~6年,平均(4.89±1.44)年。对照组男19例,女11例,年龄50~71岁,平均(61.47±8.55)岁;病程2~6年,平均(4.77±1.25)年。两组患者的性别、年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准
纳入标准:符合非酒精性脂肪性肝病诊断标准[5];经影像学诊断确诊;患者均知情同意,签署知情同意协议书。
排除标准:饮酒史;肝功能失代偿者;合并糖尿病、高血压等慢性疾病者;恶性肿瘤者;不符合本研究干预方案者;病毒性肝炎者;近2周使用过影响肠道菌群的制剂者。
1.3 方法
观察组中肝功能异常者在常规护肝治疗的基础上联合常规益生菌:双歧杆菌乳杆菌三联活菌片(批准文号:国药准字S10950032;生产单位:上海信谊药厂有限公司;药品特性:生物制品,0.5 g/片,每片含长双歧杆菌活菌应不低于0.5×107 CFU,保加利亚乳杆菌和嗜热链球菌活菌均应不低于0.5×106 CFU),2片,口服,2次/d,对照组只单纯常规护肝药或随访治疗。患者均治疗1个月。
治疗前行T淋巴细胞检测,治疗中至少行2次T淋巴细胞检测;如两组患者肝功能恢复正常,观察组继续益生菌治疗,对照组给予随访,动态监测T淋巴细胞亚群,最后行数据统计研究。
1.4 观察指标
比较两组患者治疗前后肝功能指标[门冬氨酸转氨酶(AST)、丙氨酸转氨酶(ALT)]及T淋巴细胞亚群(CD3+、CD4+、CD8+)水平变化情况。采用全自动生化分析仪检测肝功能指标,免疫荧光法检测T淋巴细胞。
1.5 统计学方法
使用SPSS 17.0处理数据,计量资料用均数±标准差(x±s)表示,采用t检验,计数资料用百分率(%)表示,采用χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组治疗前后肝功能指标比较
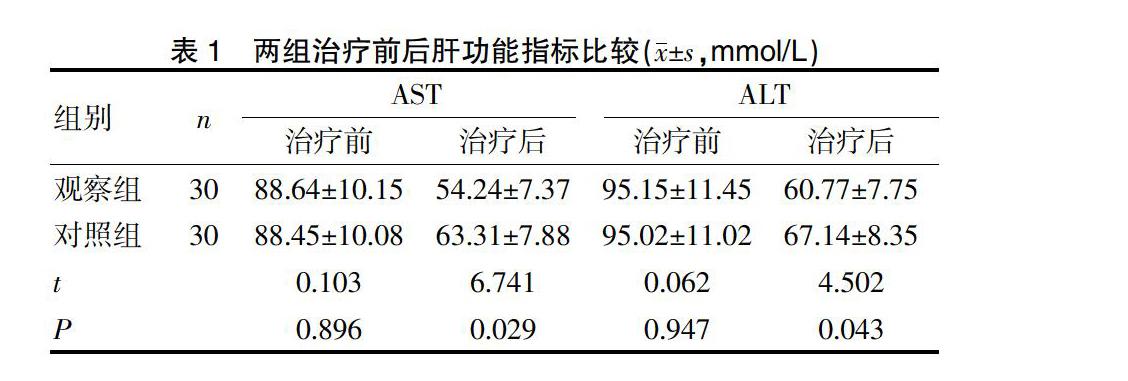
治疗前,两组AST、ALT水平比较,差异无统计学意义(P>0.05);两组治疗后AST、ALT水平均显著低于治疗前,差异显著(P<0.05);观察组治疗后AST、ALT水平均显著低于对照组,差异显著(P<0.05),见表1。
2.2 两组治疗前后T淋巴细胞亚群比较
治疗前,两组CD3+、CD4+、CD8+水平比较,差异无统计学意义(P>0.05);两组治疗后CD3+、CD4+水平均显著高于治疗前,CD8+水平均显著低于治疗前,差异显著(P<0.05);观察组治疗后CD3+、CD4+水平均显著高于对照组,差异显著(P<0.05),见表2。
3 讨论
肠道菌群主要由500~1000种不同的菌属组成,以杆菌和硬壁菌为主[6-7]。非酒精性脂肪性肝病患者肠道菌群明显失衡,使肠道黏膜屏障渗透性增加,出现内毒素血症、小细菌过度生长等情况[8-10]。肠道免疫应答会促进炎性细胞因子分泌,加重肝脏负担,加剧肝脏损伤[11-12]。CD3+、CD4+、CD8+等主要参与机体的免疫调节功能[13-14]。有专家指出,非酒精性脂肪性肝病患者除肝部病理损伤外还存在明显的免疫功能异常,因此检测结果显示患者存在AST、ALT、CD8+水平异常升高,而CD3+、CD4+则会出现异常下降的状态[15]。有国内文献报道认为,非酒精性脂肪性肝病患者脂代谢紊乱、转氨酶水平异常,采取益生菌治疗后,相关指标可以得到改善[16]。
本研究显示,观察组治疗后AST、ALT水平均显著低于对照组,差异显著(P<0.05);观察组治疗后CD3+、CD4+水平均显著高于对照组,差异显著(P<0.05)。可见使用益生菌患者肝功能得到改善,免疫指标也得到调节,分析原因主要與非酒精性脂肪性肝病患者肠道菌群失衡,经治疗后肠道菌群水平得到改善有关,证实益生菌对非酒精性脂肪性肝病有良好的治疗效果。
非酒精性脂肪性肝病的发病主要与肥胖、高脂血症、糖尿病等有关,肝脏和胃肠道作为消化系统的重要组成部分,在解剖、功能等方面有密切的联系[17]。肝脏作为门静脉的首过器官,容易受肠源性微生物的影响,使肠道菌群失衡,机体生物屏障功能受损,大量的内毒素进入门脉系统,加速炎症介质生成,肝脏炎性反应加重。通过研究,改善患者的肠道菌群状况,以及相关T淋巴细胞水平,使机体的治疗效果得到提高。高琦[18]探讨了肠道益生菌辅助治疗对非酒精性脂肪性肝硬化患者糖脂代谢、氧化损伤和肝功能的影响,结果表明,肠道益生菌辅助治疗非酒精性脂肪性肝硬化,能够改善患者糖脂代谢和肝功能,降低氧化损伤,且安全有效。彭佳佳等[19]研究认为,非酒精性脂肪性肝病患病率逐年增加,在世界范围内已成为慢性肝病的常见原因,该病症是一种多系统疾病,会增加2型糖尿病、心血管疾病、慢性肾脏病等肝外疾病的发病风险。肠道菌群与NAFLD的发生和发展具有密切的关系,益生菌可改善肠道微生物,改善患者的临床症状。张姗姗等[20]研究认为,目前治疗NAFLD的主要方法是改变生活方式,包括减肥和饮食调整,针对NAFLD的发病机制,多种药物已被用于治疗,其中,包括熊去氧胆酸、益生菌等。这与本文的研究结果一致。
总之,益生菌能够改善非酒精性脂肪性肝病的肝功能预后,调节患者的免疫功能,值得临床推荐。
[参考文献]
[1] Sheriba N,Samy M,Adel C,et al. Relationship between glucagon like peptide-1 and non-alcoholic fatty liver disease in diabetic and non-diabetic patients[J]. Diabetes Metab Syndr,2019,13(1):526-529.
[2] 杭双熊,申红玉,陈敏. 非酒精性脂肪性肝病患者血清SHGB含量与胰岛素敏感性、脂代谢、氧化应激的相关性[J]. 临床和实验医学杂志,2019,18(1):82-85.
[3] 李蓓蕾,张勇,谢博文,等. 脂肝方对非酒精性脂肪性肝炎肝细胞线粒体选择性自噬机制的干预效应[J]. 中华中医药杂志,2019,(1):109-113.
[4] 王依屹,卢茜,张珏,等. 检验医学在山丹茶治疗非酒精性脂肪性肝病随机对照临床研究中的应用[J]. 国际检验医学杂志,2018,39(24):3027-3031,3035.
[5] Sandra S,Lesmana CRA,Purnamasari D,et al. Hyperuricemia as an independent risk factor for non-alcoholic fatty liver disease(NAFLD) progression evaluated using controlled attenuation parameter-transient elastography: Lesson learnt from tertiary referral center[J]. Diabetes Metab Syndr,2019,13(1):424-428.
[6] 罗东凤,叶一农,劳小荣. 细胞角蛋白18-M65/M30诊断非酒精性脂肪性肝病的价值研究[J]. 中国现代药物应用,2018,12(24):11-13.
[7] 王军艳,陈建婷. 叶酸辅助治疗非酒精性脂肪性肝病患者疗效及对血清Hcy水平的影响[J]. 现代中西医结合杂志,2018,27(36):4046-4049.
[8] 李婕. 亚洲地区非酒精性脂肪性肝病的流行病学特点[J].临床肝胆病杂志,2018,34(12):2515-2519.
[9] Herath HMM,Kodikara I,Weerarathna TP,et al. Prevalence and associations of non-alcoholic fatty liver disease(NAFLD) in Sri Lankan patients with type 2 diabetes:A single center study[J]. Diabetes Metab Syndr,2019,13(1):246-250.
[10] 洪佳,施漪雯,吴晓宁,等. 影像学诊断技术在非酒精性脂肪性肝病中的应用价值[J]. 临床肝胆病杂志,2018, 34(12):2698-2701.
[11] 蒋丽娜,赵景民. 跟踪非酒精性脂肪性肝病的临床试验-病理学终点评价[J]. 临床肝胆病杂志,2018,34(12): 2505-2508.
[12] Saeed WK,Jun DW,Jang K,et al. Mismatched effects of receptor interacting protein kinase-3 on hepatic steatosis and inflammation in non-alcoholic fatty liver disease[J]. World J Gastroenterol,2018,24(48):5477-5490.
[13] 赵煜桢,周少明. 饮食对非酒精性脂肪性肝病患者肠道菌群的影响[J]. 国际消化病杂志,2018,38(6):361-364,373.
[14] 孙宇,朱琳,董梁,等. 长链非编码RNA在非酒精性脂肪性肝病中作用机制的研究进展[J]. 转化医学杂志,2018,7(6):367-370.
[15] Dang Y,Hao S,Zhou W,et al. The traditional Chinese formulae Ling-gui-zhu-gan decoction alleviated non-alcoholic fatty liver disease via inhibiting PPP1R3C mediated molecules[J]. BMC Complement Altern Med,2019, 19(1):8.
[16] 王誠,陈厚斌,马龙,等. 肝动脉血流阻力指数对非酒精性脂肪性肝病患者进展期肝纤维化的评估价值[J]. 临床肝胆病杂志,2018,34(12):2578-2581.
[17] 侯捷,刘立新. 益生菌制剂对非酒精性脂肪性肝病治疗价值的Meta分析[J]. 临床肝胆病杂志,2018,34(12): 2624-2630.
[18] 高琦. 肠道益生菌辅治对非酒精性脂肪性肝硬化患者糖脂代谢、氧化损伤和肝功能的影响[J]. 微量元素与健康研究,2019,36(2):20-21.
[19] 彭佳佳,张利莉. 肠道菌群功能紊乱对非酒精性脂肪性肝病致病机制研究进展[J]. 现代医药卫生,2019,35(2):164-165,169.
[20] 张姗姗,王来友. 非酒精性脂肪性肝病药物治疗学前沿与展望[J]. 世界华人消化杂志,2019,27(2):73-79.
(收稿日期:2019-03-11)

