微创侧入路腰椎椎间融合联合后路内固定治疗腰椎间隙感染
杨正伟,卢宏伟,胡峻贤,罗飞,许建中,何清义
(陆军军医大学第一附属西南医院骨科,重庆 400038)
腰椎间隙感染是一种复杂而严重的脊柱疾病,在椎间隙感染中最常见,约占50%左右[1],是指病原微生物引起的腰椎体、椎间盘及椎体周围软组织的感染,感染途径以血源性播散为主。临床上主要表现为剧烈的腰背痛,被动体位,部分患者伴有患肢肌力下降、感觉减退等神经受损表现,可伴有发热、寒颤等全身症状,严重者出现腰椎不稳或脊柱畸形。大部分患者经保守治疗可痊愈,对出现神经压迫症状、严重脊柱畸形、腰椎不稳、巨大脓肿形成以及保守治疗3个月无效者,需行手术治疗[2-4]。传统开放手术以后路、前路或前后路联合等方式行病灶清除和椎间植骨融合,取得了肯定的疗效[5-6],但均存在手术时间长、手术切口大、出血多、创伤大、术后恢复慢等缺点。极外侧入路腰椎椎间融合术(extreme lateral interbody fusion,XLIF)是一种微创腰椎融合手术,具有创伤小、手术时间短、出血量少、术后恢复快、并发症少等优点[7]。特别适用于年老体弱、基础疾病多、无法耐受常规手术的腰椎感染患者。目前,XLIF治疗腰椎间隙感染文献报道较少,Blizzard等应用XLIF联合后路经皮椎弓根螺钉内固定治疗11例化脓性腰椎间隙感染均获得成功[8]。Patel报道了6例腰椎间隙感染,2例辅助后路经皮椎弓根螺钉内固定,5例治愈,1例难治性感染复发再手术[9]。Ghobrial报道5例并行后路直接减压及内固定获得成功[10]。此外,部分学者对XLIF治疗腰椎特异性感染进行了初步报道,Wang Q等应用XLIF联合后路经皮椎弓根螺钉或侧方螺钉内固定治疗22例腰椎结核,取得成功[11]。为探讨微创治疗腰椎间隙感染的可行性和影像学指标的改善情况,我们回顾了2012年1月至2018年9月以来在我院施行微创侧入路腰椎椎间融合术联合后路经皮椎弓根螺钉内固定治疗腰椎间隙感染患者共20例,从临床功能评价指标、影像学评价指标方面分析评价XLIF联合后路经皮椎弓根螺钉内固定治疗腰椎感染的临床疗效,现报告如下。
1 资料与方法
1.1 一般资料 本研究共20例,其中男13例,女7例;年龄18~67岁,平均54.9岁。神经损伤Frankel分级D级15例,E级5例,共23个节段接受手术。其中腰椎间隙感染诊断参照Beronius等提出的如下标准[12]:a)脊柱对应区存在疼痛或者神经病变症状;b)于急性发病期C反应蛋白(C-reactive protein,CRP)>30 mg/L,红细胞沉降率(erythrocyte sedimentation rate,ESR)>30 mm/h,体温>38℃;c)2~3次血液细菌培养结果阳性;d)影像学检查至少1次显示病变部位;e)病理结果阳性;f)穿刺活检细菌培养阳性。若e)f)同时阳性即可确诊;若c)e)f)中一项阳性,且d)阳性,可确诊。
纳入标准:a)成人T12L1~L4~5之间化脓性椎间隙感染;b)手术指证明确:表现为神经压迫症状、脊柱畸形、腰椎不稳或椎旁巨大脓肿形成,经保守治疗3个月无效或症状进行性加重;c)椎体病灶局限于前柱、中柱;d)手术方式为XLIF联合后路经皮椎弓根螺钉内固定术;e)西南医院伦理委员会通过治疗方案。排除标准:a)腰椎管骨性狭窄需行后路直接减压者;b)随访时间少于6个月;c)术后未行系统抗感染治疗;d)目标间隙相邻椎体骨质破坏较大,导致不能经皮置入椎弓根螺钉者。
1.2 方法
1.2.1 技术路线及手术步骤
1.2.1.1 体位摆放 根据患者病灶破坏的位置选择左侧或者右侧入路,如两侧破坏相当,则一般选择左侧入路。取90°侧卧位,屈髋屈膝固定于手术床上。适当折叠手术床,使髂嵴顶端位于手术台折弯处正上方,目标椎间隙充分张开,以利于工作通道的放置。侧位X线透视证实目标椎间隙与地面垂直,正位相应节段棘突与地面平行,标记目标椎间隙的正中线及邻近上下椎体的前后缘。
1.2.1.2 定位及工作通道安装 采用单切口技术,在标记部位做2~3 cm纵切口,逐层切开皮肤、皮下组织,钝性分离腹外斜肌、腹横肌直至腹膜后间隙,由后向前小心推开腹膜后脂肪组织,将腹腔内容物推向前方,在食指引导下找到目标椎体横突,在电生理适时监护下将初始扩张器插入至腰大肌侧方边缘,确定好目标椎间隙的中心,沿着初始扩张器送入定位针,电生理确认无误,将定位针置于目标间隙内1/2深度,正侧位透视证实定位针位于目标椎间隙的中心,逐级放置扩张管道直至最后工作通道,利用扩张器外侧的深度标识选择扩张叶片长度,沿扩张器将腹侧与背侧的扩张片滑入,并连接撑开器,将腹侧与背侧以及头侧、尾侧的扩张叶片撑开并将通道光源固定在撑开器框架上。
1.2.1.3 病灶清除及植骨融合 切开纤维环,用纤维环切开刀分离终板与纤维环,用髓核钳咬除纤维环,用旋切铰刀切除大部椎间盘,用片状铰刀以及长柄刮匙进一步剃除残余椎间盘及坏死病灶组织,沿终板推入Cobb刀松解对侧纤维环,彻底清除病灶组织,大量生理盐水脉冲彻底冲洗。用环形刮匙刮除终板,用直型/角度型杯形刮匙刮除椎间盘髓核,用锉刀处理上下椎板直至健康椎体显露并出血,制造新鲜植骨床面。逐个试模尝试,以自体骨作为植骨材料放入Cage中,选择适当高度的Cage或自体骨块置入椎间隙,并确保cage或自体骨块横跨双侧椎体皮质骨环。对于椎间隙感染破坏椎体较大(超过最大cage型号高度),测量破坏病灶高度,采用自体髂骨块椎间植入,并仍需跨过双侧皮质骨环,最后经皮植入椎弓根螺钉并适当加压固定。
1.2.1.4 微创后路经皮椎弓根螺钉内固定 调整体位至俯卧位,透视下在目标椎间隙上下椎体经皮置入椎弓根螺钉,螺钉间置入钛棒连接并适当加压固定。
1.2.2 抗感染治疗 本组病例共明确病原菌7例,术前血培养阳性4例,其中金黄色葡萄球菌2例,大肠埃希菌1例,微球菌属1例,根据药敏结果予静脉敏感抗生素及支具固定治疗,一般至少保守治疗3个月,待ESR、CRP、WBC等炎性指标逐步下降(体温正常,WBC正常,ESR降低到40mm/h左右,且ESR、CRP复查2次以上呈下降趋势),病情得到有效控制后施行手术;对术前未确定病原菌者,予经验性广谱抗生素抗感染治疗。本组病例术前予“万古霉素/第三代头孢菌素+左氧氟沙星”静脉抗感染治疗,上述炎性指标下降并达标后手术治疗。术后明确病原菌3例,其中嗜麦芽窄食单胞菌+鲍曼不动杆菌1例,中间链球菌1例,普通变形杆菌+白色念珠菌1例,总体细菌培养阳性率35%(7/20),其余未培养出细菌的标本均显示为慢性肉芽组织炎症或慢性炎症伴坏死组织。术后根据培养+药敏及病理结果,继续静脉敏感抗生素或经验性抗生素抗感染治疗8~12周,直至炎性指标降至正常水平,之后继续口服敏感抗生素或经验性抗生素6~8周。
1.2.3 临床资料收集 记录患者年龄、随访时间、手术时间、出血量、术后卧床时间;统计手术前后下腰部疼痛的视觉模拟评分(visual analogue scores,VAS)、腰椎功能评分(Oswestrydisability index,ODI)、神经损伤Frankel分级、优良率及术后并发症等指标以评价临床症状改善情况。
1.2.4 影像学资料收集及测量 依托本院的INFINITT PACS信息系统,在腰椎侧位X线片上分别测量腰椎前凸角、病变椎体后凸角、骶骨倾斜角、椎间隙前缘及后缘高度;在CT三维重建测量椎间孔高度、椎间孔面积、椎管面积、椎管中央矢状径。采用Siepe[13]的CT融合评价标准分别于术后6个月或12个月行腰椎三维CT扫描以评估骨融合率。

2 结 果
本组患者均获随访,随访11~56个月,平均18.9个月,置入聚醚醚酮(peek)材料cage 20枚,自体髂骨块3块。单节段平均手术时间(279.6±73.9)min(XLIF+手术体位调整+后路经皮螺钉),出血量(241.3±70.1)mL,术后平均卧床(4.4±2.8)d。
末次随访腰部VAS评分和ODI评分均显著低于术前,差异具有统计学意义(P<0.05)。末次随访手术优良率100%。末次随访神经损伤Frankel分级显著提高,其中15例由术前D级提高到E级,疗效显著(见表1)。
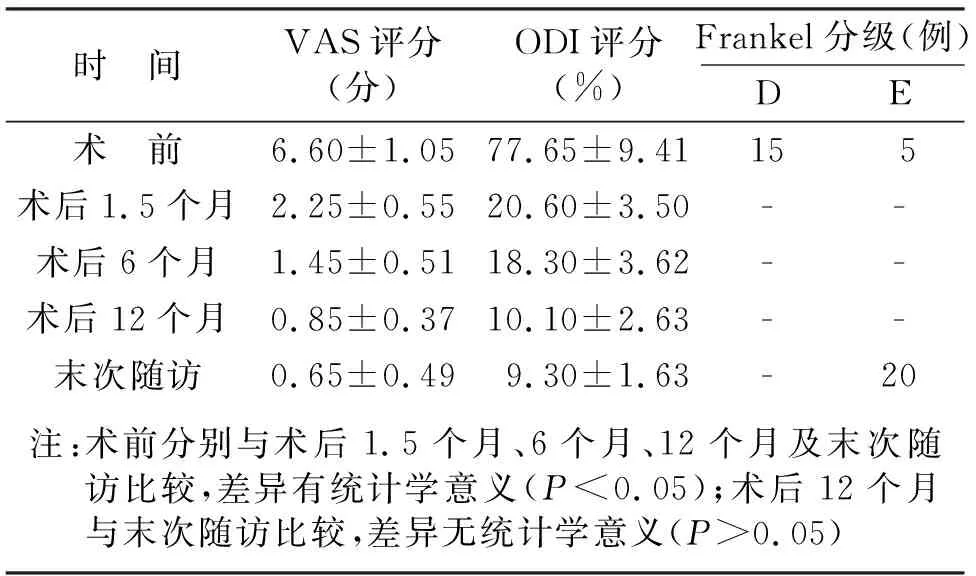
表1 手术前后下腰部VAS评分、ODI评分比较
术后腰椎前凸角增加6.12°(14.7%,P<0.05),病椎后凸角减少1.99°(-21.6%,P<0.05),骶骨倾斜角手术前后无明显改变(P>0.05,见表2)。
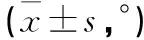
表2 手术前后腰椎前凸角及局部后凸角比较
术后病椎椎间隙前缘高度与术前比较增加了8.67 mm(127.3%),后缘增加了5.59 mm(115.5%),椎间隙高度显著增加(P<0.05)。目标节段左、右侧椎间孔高度末次随访时与术前比较分别增加了3.95 mm(32.4%)和3.77 mm(30.7%),差异有统计学意义(P<0.05)。左、右侧椎间孔面积末次随访时与术前比较分别增加了12.79 mm2(19.8%)和15.9 mm2(25.3%),差异有统计学意义(P<0.05)。目标节段椎管面积末次随访时与术前比较增加了27.25 mm2(29.2%),差异有统计学意义(P<0.05)。椎管中央矢状径末次随访时与术前比较增加了3.86 mm(33.4%),差异有统计学意义(P<0.05)。上述指标术后显著增加,提示XLIF联合后路内固定治疗腰椎间隙感染间接减压效果良好,是术后临床神经功能症状(Frankel评分)显著改善的重要影像学保证(见表3)。
采用Siepe的CT融合评价标准术后6个月融合率90%(18/20);末次随访融合率100%(20/20)(见表4)。
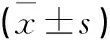
表3 手术前后间接减压相关影像学指标比较

表4 手术前后融合率及手术疗效优良率比较[例(%)]
所有病例均未发生脑脊液漏、血肿形成、感染扩散等并发症,术后切口均一期愈合。末次随访ESR、CRP、WBC等炎性指标均降至正常水平,无感染复发需再次手术病例。1例术后出现屈髋无力及大腿前侧感觉减退,6周内恢复正常;1例左侧输尿管挫伤血尿并伴有Cage下沉,术后2周小便正常,Cage下沉无临床症状,末次随访植骨获得融合,无需翻修。长期随访未发现螺钉松动、移位、断裂等并发症,总体术后并发症发生率10%,此外无其他手术相关并发症。
典型病例为一56岁男性患者,以“腰痛6个月,加重2个月”入院,外院抗感染保守治疗3个月无效,腰痛症状进行性加重;术前血培养提示金黄色葡萄球菌阳性,予“万古霉素+左氧氟沙星”静脉抗感染2周,ESR、CRP、WBC下降后行“XLIF联合后路经皮椎弓根螺钉内固定术,组织培养:金黄色葡萄球菌阳性,术后腰痛显著缓解(见图1~5)。
3 讨 论
大部分腰椎椎间隙感染以全身抗感染为核心的保守治疗可痊愈,但对出现神经压迫症状、严重脊柱畸形、腰椎不稳、巨大脓肿形成以及保守治疗3个月无效、疼痛进行性加重的病例,需行手术治疗。手术的目的是清除病灶,减压并挽救神经功能,适当矫正畸形,固定融合以重建脊柱稳定性,最终恢复腰椎的正常功能[2-4],临床上仅20%左右的患者需手术干预[14]。随着人们对脊柱椎间隙感染认识的提高,为改善患者生活质量,降低保守治疗长期卧床带来的并发症,部分学者主张尽早手术治疗[15]。尽管腰椎椎间隙感染的手术策略繁多且具有争议,但由于椎间隙感染主要累及前柱、中柱结构,传统前路病灶清除并行自体骨椎间融合是传统的标准手术方式,取得了较好的疗效[16]。但前路手术创伤较大,手术时间较长、出血较多,并存在损伤腹腔脏器、椎前大血管以及发生术后肠梗塞可能,术后需长期卧床,并发症较多,另外年老体弱者更难以耐受。有研究发现前路手术的自
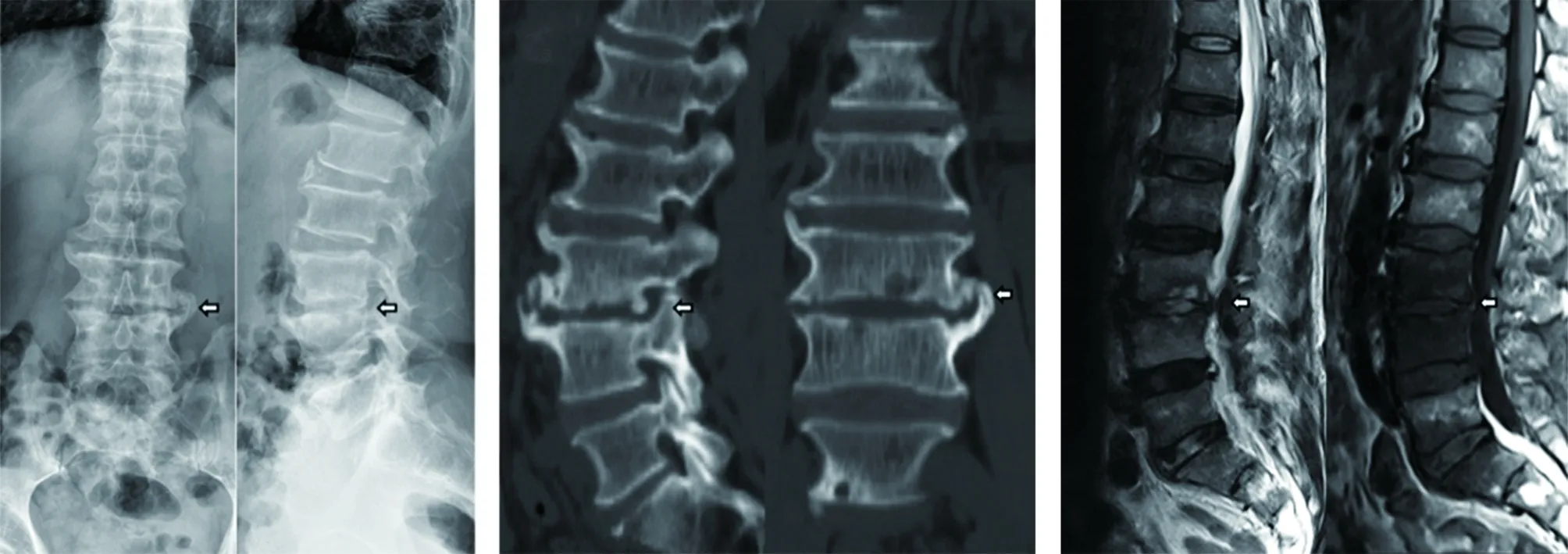
图1 术前腰椎正侧位X线片示L3~4椎间隙明显下降 图2 术前腰椎矢状位、冠状位CT示L3~4椎间隙明显狭窄,L3下份、L4上份骨质不规则破坏严重 图3 术前腰椎MRI示L3~4椎间隙T1相低信号、T2相高信号改变
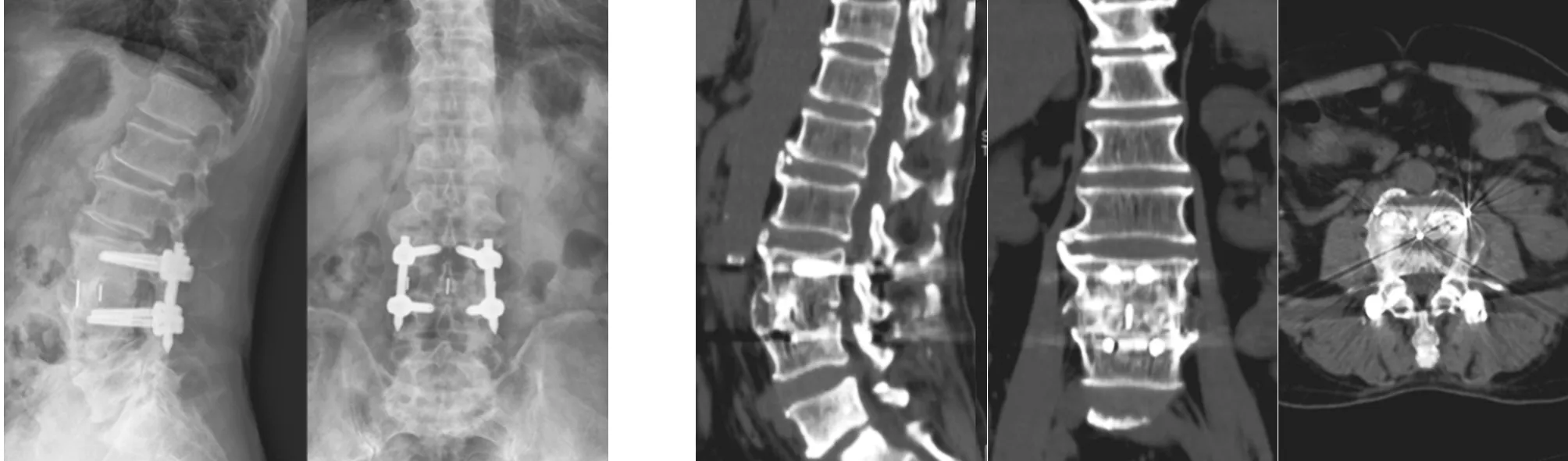
图4 术后6个月腰椎正侧位X线片示腰椎生理前凸得以维持,内固定位置好 图5 术后6个月矢状位、冠状位、轴位CT示L3~4椎间隙Cage位置好,椎间骨性连接形成,证明骨性融合
体骨容易吸收塌陷导致脊柱后凸畸形[17]。为重建脊柱稳定性,后路病灶清除+内固定是另一种手术策略,它可以恢复脊柱生理排列,实现脊柱的即刻稳定性,尽早下床活动,改善生活质量。此外,后路手术因技术难度相对偏低,临床脊柱外科大夫比较熟悉,故在治疗腰椎间隙感染中也有一定应用,它可以在实现神经根直接减压、病灶清除的同时行后路椎弓根螺钉内固定稳定脊柱;但后路手术显露局限,因有硬膜囊和神经根阻挡,并非在直视下清除感染病灶,故难以彻底清除病灶,且存在将腰椎前、中柱感染引入无感染后柱的风险,因清除病灶时需牵拉硬膜囊和神经根,故存在硬膜囊破裂、神经根损伤可能,术中破坏脊柱后柱骨韧带系统稳定结构,损伤竖脊肌,增加术后下腰痛发生率[18-19],同样存在传统手术创口大,手术时间长、出血多等缺点。但椎间隙感染患者常伴有多种基础疾病,免疫功能低下[20-23],上述常规开放手术难以耐受。
XLIF是治疗腰椎间隙感染较佳的微创方式。XLIF技术作为一种微创脊柱融合手术,术中在透视和神经电生理监护辅助下,从腰椎正外侧通过套筒和工作管道经腹膜后间隙穿过腰大肌到达目标椎间隙,具有切口小、手术时间短、出血量少、术中侧路病灶清除彻底、术后恢复快、并发症少等优点[10,24-27],特别适用于年老体弱、基础疾病多、无法耐受常规手术的腰椎间隙感染患者。与传统前路手术比较,在同样保证前柱、中柱病灶彻底清除的前提下,完整保留了前纵韧带等脊柱固有稳定结构,而且避免前路手术损伤腹腔大血管、腹腔脏器、腹腔神经丛等风险[5,28-29]。与后路手术相比,保留了后纵韧带、黄韧带、椎板及关节突关节等脊柱中后柱稳定结构,避免进入椎管牵拉硬膜囊和神经根造成硬膜囊破裂和神经根损伤风险,避免手术暴露过程中因剥离、牵拉、分离等操作造成椎旁肌损伤而导致术后椎旁肌萎缩、腰椎不稳,从而降低术后下腰痛发生率[18-19],同时也避免将前、中柱病灶引向后柱导致感染扩散。此外,传统后路手术视野及操作空间局限,仅适用于病灶轻微且较局限者,对病灶清除不完全,且置入Cage体积小,椎间隙高度恢复有限,而侧入路可以在直视下实现前中柱病灶组织的彻底清除并置入体积较大的、可横跨两侧椎体皮质骨环Cage。
对于椎间隙感染的治疗,XLIF联合后路椎弓根螺钉内固定具有良好的生物力学优势。XLIF从侧方置入体积较大的、横跨双侧皮质骨环且具有一定前凸角的椎间融合器(Cage)或自体骨块,植骨面积大,力学稳定性好[30],在间接减压的同时实现腰椎矢状位平衡重建,降低术后cage下沉率[31]。根据Pee[16]病变严重程度分级(Ⅰ度:孤立的椎间盘炎或轻微终板破坏<0节段;Ⅱ度:椎间盘炎伴有中度终板破坏<2节段;Ⅲ度:椎间盘炎伴有椎体骨质破坏<21节段),虽然本组病例91%(21/23)病变节段椎体存在中度以上骨质破坏,在置入较大cage的同时辅以后路经皮椎弓根螺钉内固定以实现脊柱的即刻稳定性,可以纠正脊柱后凸畸形,有利于减少患者的卧床时间,提高生活质量。本研究术后平均卧床(4.4±2.8)d,患者拔除引流管后即开始下床活动。术后影像学评估,腰椎前凸角增加6.12°,病椎后凸角减少1.99°,手术前后比较差异有统计学意义(P<0.05),提示腰椎矢状位平衡得到有效改善,病椎后凸畸形得到有效纠正。末次随访椎间隙高度、椎间孔高度、椎间孔面积、椎管面积、椎管正中矢状径等间接减压影像学指标较术前显著增加,间接减压效果好。末次随访下腰部VAS评分和ODI评分均显著低于术前(P<0.05),术前神经损伤Frankel分级D级共15例,末次随访均恢复至E级,临床症状明显改善。因此,XLIF联合后路经皮椎弓根螺钉内固定,能够在微创条件下彻底清除病灶,固定确实可靠,间接减压神经功能恢复良好,并能恢复腰椎的矢状排列,实现脊柱的即刻稳定性并获得良好的临床疗效。
合理的抗感染治疗是治疗成功的关键。彻底的病灶清除及坚强的内固定虽然有助于患者的快速康复和生活质量改善,但不能显著缩短抗感染的疗程[32]。对确定病原菌者,根据药物敏感试验给予足量足疗程抗生素已基本成为共识,但对无确定病原学依据者,经验性抗感染需选择覆盖包括金黄色葡萄球菌在内的格兰阳性菌(流行病学资料显示金黄色葡萄球菌占非结核性椎间隙感染病原菌50%以上)[33]及阴性菌的广谱抗生素,通常联合用药疗效优于单一用药[14]。抗生素用药疗程上各国学者尚无统一意见,通常先静脉给药,之后改为口服。国外多项研究抗感染总疗程6~14.7周,其中静脉给药3~8周[14]。法国抗感染指南推荐最短治疗时间6~12周[34]。Sapico[35]通过对照研究发现抗感染治疗少于4周复发率显著高于超过4周病例。本研究中,确定病原菌者7例,根据药敏试验予抗感染治疗,未明确病原菌者13例,经验性予静脉万古霉素/头孢他啶+左氧氟沙星6~8周,待ESR、CRP降至正常水平后,改为口服抗生素继续用药4~6周,口服通常选用利福平或氟喹诺酮类等生物利用度较好、在骨组织血药浓度高的抗生素,总疗程10~14周。本组病例术后6个月融合率90%(18/20),术后1年全部骨性融合,末次随访ESR、CRP、WBC等炎性指标均降至正常水平,腰痛基本消失,无感染复发病例。提示足量足疗程的抗生素应用在术后治疗中十分重要。
尽管XLIF技术取得了较好的临床疗效和融合率,但仍存在手术路径相关并发症,Rodgers报道600例病例术后整体并发症发生率为6.2%[26]。术后并发症以屈髋无力、股前区感觉异常,一般6周左右恢复[25],Jahangiri等[36]学者研究认为实时的神经电生理监护有助于避免术后腹股沟区疼痛或感觉减退,与本研究结果相符。此外,良好的临床疗效和较少的术后并发症与合适的病例选择、熟练的手术技巧密切相关。
在病例选择方面,Wang等通过前瞻性研究分析XLIF间接减压失败的影像学因素发现,骨性侧隐窝狭窄是间接减压失败的独立指示因素[37]。Chong-Auh Lee等前瞻性研究发现椎管横截面积≤70 mm2是XLIF手术需辅以后路直接减压的临界值[38]。因此,术前影像评估对病例选择尤为重要。随着脊柱微创外科的迅猛发展及我国人口老龄化不断进展,微创极外侧入路腰椎椎间融合联合后路经皮椎弓根螺钉内固定术治疗腰椎间隙感染,因其具有微创的手术入路、彻底的病灶清除、确实的固定融合和较好的脊柱矢状位重建优势,将在临床得到逐步应用和推广,使更多的患者受益。本研究受限于腰椎椎间隙感染较低的发病率和病例异质性,小样本回顾性研究从一定程度上降低了其临床指导可靠性,大样本的前瞻性研究尚需进一步完善。

