利拉鲁肽联合门冬胰岛素治疗难治性2型糖尿病的疗效
阎继博 李志诚 刘 欢
难治性2 型糖尿病(脆性糖尿病)为临床常见代谢性疾病,发病机制是机体内胰岛A 细胞过度分泌导致肝糖原分解加快,胰岛B 细胞功能衰竭造成胰岛素不能维持正常需求,患者表现为多饮多食多尿、消瘦与视力减退等症状,机体长期处于高血糖状态可损失胰岛功能,胰岛B 细胞直接损伤血糖调节,形成恶性循环造成患者病情加重。目前,临床治疗该疾病尚无统一性治疗手段,单纯给予胰岛素治疗能控制血糖水平,但疗效并不理想。利拉鲁肽属于新型胰高血糖素受体激动剂,可促进胰岛素分泌且 抑制胰高血糖素产生,改善预后康复效果且有效控制血糖水平[1]。本研究就利拉鲁肽、胰岛素治疗难治性2 型糖尿病的疗效进行分析。现报道如下。
1 资料与方法
1.1 一般资料
选取2018年1—12月葫芦岛市中心医院收治的114 例难治性2 型糖尿病患者作为研究对象,随机分为研究组与对照组,各57 例。研究组中男36 例,女21 例,年龄46~78 岁,平均(63.49±4.07)岁; 病程2~13年,平均(8.46±3.57)年;体重指数20~43 kg/m2,平均(63.49±4.07)kg/m2。对照组中,男37 例,女20 例,年龄45~74 岁,平均(63.26±4.15)岁;病程3~14年,平均(8.59±3.42)年;体重指数21~42 kg/m2,平均(63.43±4.18)kg/m2。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:1)均符合《中国2 型糖尿病防治指南》中难治性2 型糖尿病诊断标准[2];2)出现典型糖尿病症状;3)随机血糖水平达11.1 mmol/L;4)自愿参与研究并签署了知情同意书。
排除标准:1)恶性肿瘤、呼吸衰竭或心力衰竭;2)重要脏器功能障碍;3)机体水电解质代谢紊乱;4)合并代谢性或内分泌系统疾病;5)对研究药物过敏;6)抑郁症、智力障碍、听力障碍或严重精神疾病;7)病历资料不全。
1.2 治疗方法
对照组给予门冬胰岛素注射液治疗,注射剂量为0.5~1.0 U/(kg·d),采取皮下注射方式治疗,后续结合血糖改善情况调整胰岛素剂量。研究组门冬胰岛素注射液的剂量、使用方法与对照组一致,联合静脉注射利拉鲁肽(诺和诺德,国药准字J20160037),初始剂量为每天0.6 mg,持续用药1 周后增加药物剂量至每天1.2 mg,根据患者血糖情况调整胰岛素剂量。治疗期间强化健康宣教与饮食指导措施,早期识别低血糖,出院时告知患者定期监测血糖,电话随访掌握患者血糖控制情况[3-4]。两组患者均治疗3 个月。
1.3 观察指标和疗效判定标准
比较两组患者空腹血糖、餐后2 h 血糖、糖化血红蛋白值、胰岛素使用剂量。统计患者治疗期间低血糖、恶心呕吐、腹胀腹泻、便秘不良反应发生情况。
疗效判定标准:显效:多饮多食或消瘦等症状消失,餐后2 h 血糖值低于7.8 mmol/L,空腹血糖值低于6.5 mmol/L,糖化血红蛋白值低于6.5%,各体征恢复正常;有效:多饮多食或消瘦等症状明显改善,餐后2 h 血糖为7.8~11.1 mmol/L,空腹血糖在6.5~7.0 mmol/L 和糖化血红蛋白在6.5%~7.5%,各体征基本恢复;无效:未达上述标准[5]。治疗有效率(%)=(显效例数+有效例数)/总例数×100%。
1.4 统计学分析
2 结果
2.1 两组空腹血糖、餐后2 h 血糖、糖化血红蛋白值、胰岛素使用剂量比较
治疗前,两组患者空腹血糖、餐后2 h 血糖、糖化血红蛋白与胰岛素使用剂量比较,差异均无统计学意义(均P>0.05);治疗后与对照组相比较,研究组空腹血糖、餐后2 h 血糖、糖化血红蛋白低,胰岛素使用剂量少,差异均有统计学意义(均P<0.05)。见表1。
表1 两组患者空腹血糖、餐后2 h 血糖、糖化血红蛋白值、胰岛素使用剂量比较(±s)
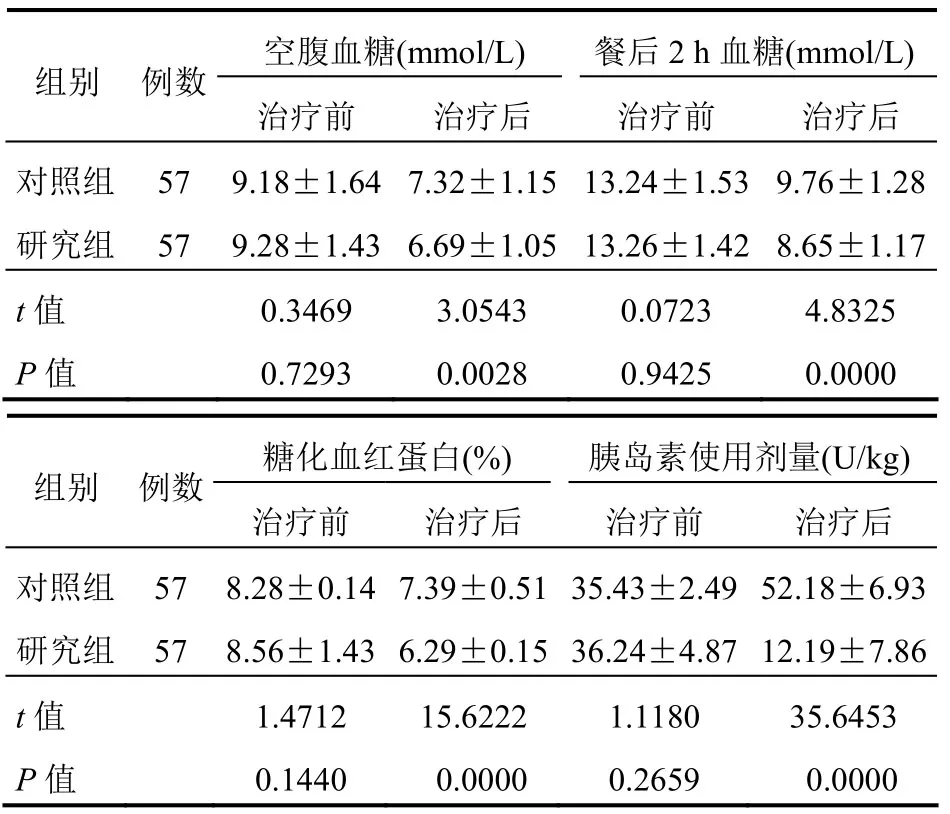
表1 两组患者空腹血糖、餐后2 h 血糖、糖化血红蛋白值、胰岛素使用剂量比较(±s)
组别 例数空腹血糖(mmol/L) 餐后2 h 血糖(mmol/L)治疗前 治疗后 治疗前 治疗后 对照组 57 9.18±1.64 7.32±1.15 13.24±1.53 9.76±1.28研究组 57 9.28±1.43 6.69±1.05 13.26±1.42 8.65±1.17 t 值 0.3469 3.0543 0.0723 4.8325 P 值 0.7293 0.0028 0.9425 0.0000 组别 例数糖化血红蛋白(%) 胰岛素使用剂量(U/kg)治疗前 治疗后 治疗前 治疗后 对照组 57 8.28±0.14 7.39±0.51 35.43±2.49 52.18±6.93研究组 57 8.56±1.43 6.29±0.15 36.24±4.87 12.19±7.86 t 值 1.4712 15.6222 1.1180 35.6453 P 值 0.1440 0.0000 0.2659 0.0000
2.2 两组临床疗效比较
研究组患者的治疗有效率明显高于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组患者临床疗效比较
2.3 不良反应
研究组患者不良反应发生率显著低于对照组,差异有统计学意义(P<0.05)。见表3。

表3 两组患者不良反应比较
3 讨论
难治性2 型糖尿病的主要发病机制是胰岛B 细胞功能趋近衰竭,不能提供充足基础胰岛素量对肝糖原分解产生抵抗,胰岛A 细胞分泌胰高血糖素较亢进,导致肝糖原输出增加[6]。早期若不能采取有效治疗手段,则可对患者生命质量造成直接影响,甚至威胁生命健康。临床治疗该疾病以常规胰岛素治疗方式为主,其能有效控制血糖水平,但用药期间易发生恶心呕吐或腹胀腹泻等不良反应,对最终治疗效果产生直接影响。
有研究报道,门冬胰岛素注射液联合利拉鲁肽治疗难治性2 型糖尿病患者临床疗效显著[7]。门冬胰岛素注射液内存在大量基础胰岛素,可将机体餐后血糖值降至正常范围,抑制肝糖原输出,使外周组织对胰岛素的敏感性增加,提高对外界葡萄糖摄取量,充分发挥降血糖机制,但单纯用药疗效欠佳,影响预后效果。利拉鲁肽属于胰高血糖素样肽-1 类似药物,属于内源性肠促胰岛素分泌素,对机体葡萄糖浓度具有较强依赖性,可促进胰腺B 细胞分泌胰岛素,并对胰高血糖素发挥抑制作用改善该疾病患者“黎明现象”,有效控制血糖水平,改善机体代谢紊乱情况,促进受损胰岛B 细胞修复。同时利拉鲁肽药物能抑制胃肠道对葡萄糖吸收量,治疗期间白天使用能降低胰岛素使用剂量,避免患者血糖出现大幅度波动情况,将血糖值控制在合理范围,药物机制直接作用于大脑中枢能确保其具有饱腹感,控制体重值,具有见效快与不良反应少等优势。因此给予难治性2 型糖尿病患者采取上述两种药物联合治疗能提高临床疗效,用药期间机体可能出现低血糖或呕吐等不良反应,停药后能恢复正常,联合用药能充分发挥协同作用,降低血糖值且达到优势互补目的。
本研究中,治疗后与对照组比较,研究组空腹血糖、餐后2 h 血糖、糖化血红蛋白低,胰岛素使用剂量少;研究组患者的治疗有效率明显高于对照组,不良反应发生率显著低于对照组,与毛培军等[8]报道相似。由此说明给予该病症患者联合给药治疗措施具有安全性与有效性。药物治疗期间给予饮食指导与功能锻炼具有重要意义,严格控制糖分摄入量并提高饮食结构均衡性,给予患者心理指导与健康宣教等措施,纠正其对疾病错误认识,指导其掌握规律性生活习惯与饮食习惯,增加维生素与高蛋白摄入量提高免疫力,保持禁烟禁酒并忌食辛辣刺激性食物,待各项生命体征稳定后适度开展功能锻炼,保持乐观心态掌握监测血糖方式,显著提高治疗疗效并改善预后康复效果,避免发生低血糖不良反应。
综上所述,对难治性2 型糖尿病患者采用门冬胰岛素联合利拉鲁肽治疗临床疗效显著,能有效控制血糖,减少胰岛素使用量,且安全性较高。

