肝切除治疗老年肝内胆管结石患者术后严重并发症的危险因素分析
胡大仁 刘定志
重庆三峡中心医院肝胆外科,重庆市 404100
肝内胆管结石是原发性胆管结石的一个重要的组成部分,在我国占全部胆石症的38%~45%[1]。肝切除术已成为肝内胆管结石的主要治疗方式之一,其不仅可以取尽结石,还能有效地解除梗阻,临床疗效显著[2-3]。但肝切除术创伤较大,术后并发症发生率较高。有文献报道,肝内胆管结石术后并发症可高达35%[4]。近年来,随着社会老龄化和围手术期医学的发展,老年肝内胆管结石手术患者也越来越多。老年患者作为一个特殊群体,多合并内科基础疾病,且多脏器功能处于退化阶段,术后并发症及死亡率均较高[5]。本研究对老年肝内胆管结石患者肝切除术后严重并发症和相关危险因素进行统计分析,以便指导临床。
1 资料与方法
1.1 一般资料 选取2010年1月—2015年6月98例于我院行肝切除术的老年肝内胆管结石患者。纳入标准:年龄≥65岁;术前影像学检查证实为肝内胆管结石;术前Child-Pugh分级为A级或B级。排除标准:合并急性重型胆管炎等行急诊手术;合并有肝胆系统恶性肿瘤;合并有血液系统疾病;合并有先天性胆总管扩张症;有精神疾病、吸毒、药物成瘾史。其中男41例,女57例;年龄65~82岁,平均年龄(70.6±6.5)岁;左肝管内结石50例,右肝管内结石29例,左右肝管内结石19例,合并胆汁性肝硬化26例;术前Child-Pugh分级A级80例,B级18例。
1.2 收集指标 (1)患者的基本资料:性别、年龄、合并症(高血压、糖尿病、心脏病、脑梗死等)及相关治疗情况、既往胆道手术史;(2)疾病相关情况:ASA分级、肝内胆管结石部位、肝功能状况(包括白蛋白、总胆红素、直接胆红素、Child-Pugh分级等)以及是否合并胆汁性肝硬化、肝外胆管结石等;(3)手术相关情况:肝切除范围、手术方式、术中出血量、手术时间、是否行肝门阻断、是否有结石残留、术后并发症及相关治疗情况。
1.3 术后严重并发症诊断标准 观察患者术后1个月内是否发生并发症。按照Clavien-Dindo分级标准,术后并发症分为5级[6],其中Ⅲ级及Ⅲ级以上并发症定义为严重并发症。Ⅰ级:术后出现不需要药物治疗、外科手术、内镜、介入治疗的并发症,但包括退热药、止吐药、利尿药、电解质、理疗及需床旁处理的切口感染;Ⅱ级:需要药物治疗不包括Ⅰ级用药的患者,切口感染需要抗生素治疗,输血及全肠外营养也包括在内;Ⅲ级:需要手术、内镜及介入治疗,其中不需要全麻定义为Ⅲa级,需要全麻定义为Ⅲb级;Ⅳ级:威胁生命的并发症,包括神经系统并发症,需要间断监护或者重症监护室监护,其中一个脏器功能不全定义为Ⅳa级,多器官功能衰竭定义为Ⅳb级;Ⅴ级:死亡。
2 结果
2.1 术后严重并发症发生情况 本组98例患者中,术后13例出现严重并发症,发生率为13.27%,包括呼吸衰竭3例,腹腔大出血2例,胆漏合并弥漫性腹膜炎2例,肝功能衰竭2例,心力衰竭2例,脑梗死1例,多器官功能衰竭1例。其中2例腹腔大出血及2例胆漏患者均经再次手术后治愈,余9例患者经相关治疗后,6例患者治愈,3例患者死亡。
2.2 术后严重并发症的单因素分析 纳入17个可能影响术后严重并发症发生的因素进行分析,单因素分析结果显示术后严重并发症的发生与既往胆道手术史、ASA分级、胆汁性肝硬化、术前Child-Pugh分级、术中出血量及手术时间相关(均P<0.05),见表1。
2.3 术后严重并发症的多因素分析 多因素分析结果显示ASA分级Ⅲ级、胆汁性肝硬化、手术时间≥4h是术后严重并发症发生的独立危险因素(均P<0.05),见表2。
3 讨论
肝内胆管结石一般不需要临床干预,但合并胆管炎、肝脓肿、肝叶萎缩、胆管癌等情况时需要外科手术[7]。以肝切除为主体的外科治疗方案已得到临床认可,切除结石所在的肝段或肝叶,可同时达到了解除胆道梗阻、去除结石及病变等多个治疗目的。随着外科诊疗技术的发展,肝切除手术的并发症发生率已逐步下降,但由于肝脏解剖的特殊性及其生理功能的复杂性,术后严重并发症的发生率仍较高,尤其是老年患者。老年患者机体各脏器功能均处于退化阶段,部分甚至已处于失代偿期,术后并发症因此也较多。罗鸿萍等[8]报道了肝肿瘤术后严重并发症的发生率高达18.3%。本研究中老年肝内胆管结石患者术后严重并发症发生率为13.27%,低于上述文献报道,可能与病种有关,但仍较高。对严重并发症的种类进行分析,主要包括手术疾病相关并发症(6例)和基础疾病相关并发症(7例)两大类,前者有腹腔出血、胆漏、肝功能衰竭,后者有呼吸衰竭、心力衰竭、脑梗死、多器官功能衰竭。这些并发症均可以危及老年患者生命,显著延缓术后恢复,同时也增加患者的经济负担。因此,明确老年肝内胆管结石患者肝切除术后并发症的发生原因,降低术后并发症发生率是我们临床研究的重要课题。
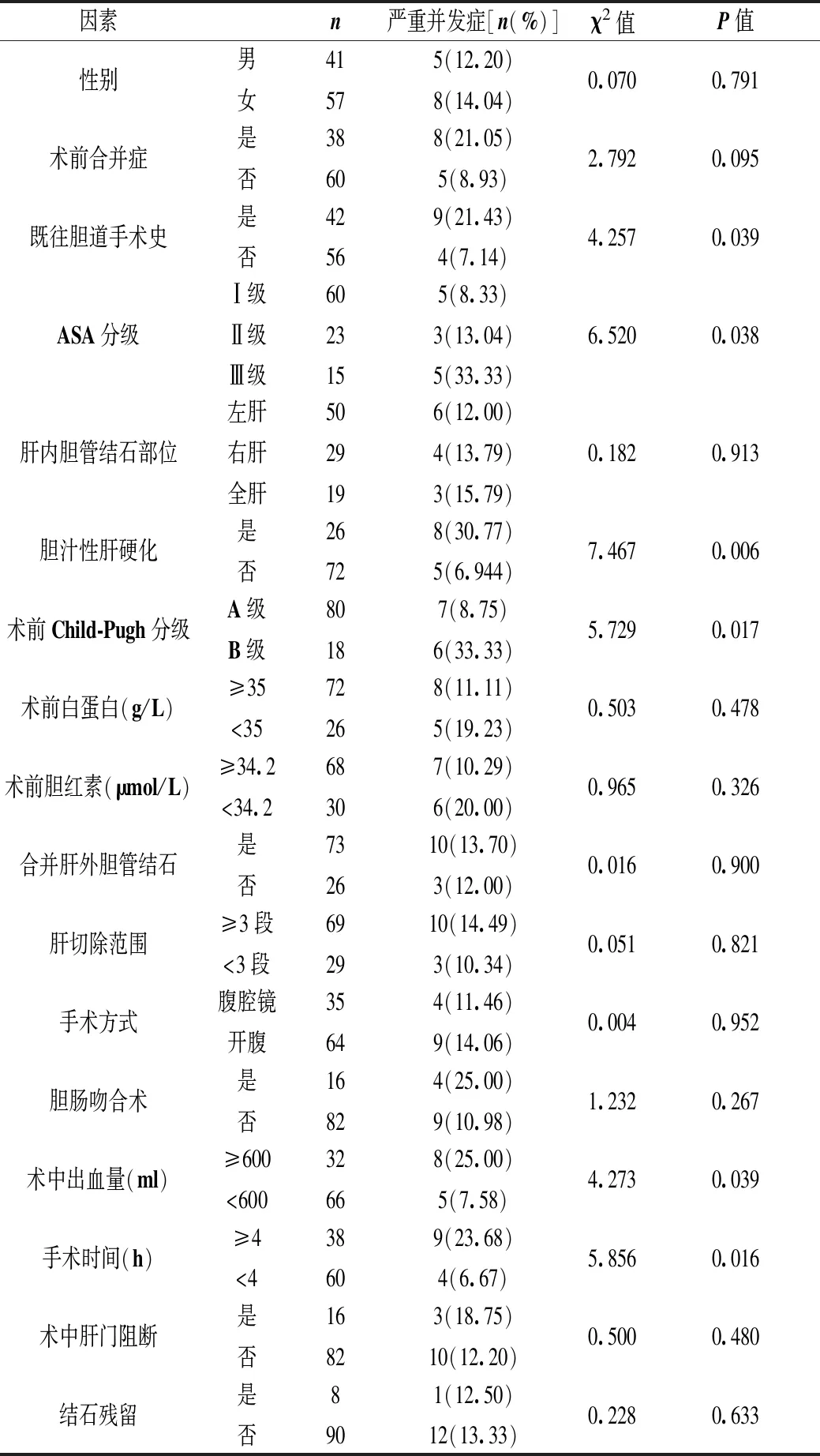
表1 老年肝内胆管结石患者肝切除术后严重并发症的单因素分析

表2 老年肝内胆管结石患者肝切除术后严重并发症的多因素分析
本研究对17个可能影响老年肝内胆管结石患者肝切除术后严重并发症的危险因素进行分析,单因素及多因素分析结果显示ASA分级Ⅲ级、胆汁性肝硬化、手术时间≥4h是术后严重并发症发生的独立危险因素。ASA分级是美国麻醉医师协会根据患者术前体质状况及手术危险性进行分类,其中Ⅰ级和Ⅱ级患者麻醉和手术耐受性较好,围手术期风险较小,而Ⅲ级患者术前合并症较严重,手术风险较高,围手术期死亡率为1.82%~4.30%[9]。ASA分级高的患者,经麻醉及手术创伤打击后,原有基础疾病加重恶化,造成相应脏器功能的失代偿甚至衰竭。本研究ASAⅢ级中高达33.33%患者术后出现严重并发症。术前合并症与术后并发症发生相关,但本研究单因素分析并未显示有统计学意义,考虑与样本量较小有关。胆汁性肝硬化是由于长期胆道梗阻,胆汁排出受阻引起的肝硬化,患者常合并有低蛋白血症、凝血功能障碍、免疫功能低下等肝硬化表现,同时长期的黄疸也会引起心、肾等脏器功能损害[10]。该类患者随着病程的延长,最终均需行肝移植治疗[11]。本研究中2例腹腔大出血、1例胆漏、1例肝功能衰竭患者术前均合并胆汁性肝硬化。既往研究也显示肝硬化是肝切除术后出血、胆漏[12]、肝功能衰竭[13-14]的危险因素。手术时间的长短也是影响术后并发症的一个常见因素。Wu等[15]发现肝切除术后发生并发症患者的手术时间要长于未发生患者。一方面,手术时间的长短可以反映手术的难度和复杂性,手术时间越长,手术难度越大,术后发生并发症的可能性越大;另一方面,手术时间越长,麻醉对机体的打击越大,腹腔暴露的时间也越长,会增加肺部和腹腔感染的发生率[16]。尽管既往胆道手术史、双侧肝内胆管结石、合并肝外胆管结石、胆肠吻合术均可能会增加手术时间,但对于操作娴熟的术者,手术时间延长可能并不明显。
综上所述,老年肝内胆管结石患者肝切除术后严重并发症的发生率较高,尤其是ASA分级Ⅲ级、胆汁性肝硬化、手术时间≥4h的患者。对于这些患者,应优化围手术期处理,术前积极治疗基础疾病,选择有经验的术者进行操作,术后密切观察,做到早发现早治疗,降低患者严重并发症的发生率,促进术后恢复。

