补肾活血泄浊汤对2型糖尿病肾病肾功能衰竭患者肾功能及血清炎症因子的影响*
王丽丽 何振生
(河北省唐山市中医医院,河北 唐山 063000)
糖尿病肾病是糖尿病微血管并发症,发病率约为20%~25%,临床表现为蛋白尿、水肿、渐进性肾损害等,是终末期肾功能衰竭较为常见的致病因素。西医常规治疗效果欠佳,血液透析虽具有较好效果,但存在费用昂贵、并发症较多等问题[1-3]。糖尿病肾病属于中医学消渴并发症范畴,采用中医药辨证论治多能够取得较好的疗效[4-5]。笔者采用补肾活血泄浊汤治疗2型糖尿病肾病肾功能衰竭取得了较满意的疗效。现报告如下。
1 资料与方法
1.1 病例选择 诊断标准:糖尿病肾病诊断标准参照《糖尿病肾病防治专家共识(2014年版)》[6]制定。 慢性肾功能衰竭诊断与分期标准、气阴两虚瘀浊内停证诊断标准参照《中药新药临床研究指导原则》[7]制定。纳
入标准:符合糖尿病肾病慢性肾功能衰竭失代偿期(气阴两虚、瘀浊内停证)诊断标准;年龄18~70岁;患者或家属知情同意,预期具有较好的试验依从性;经医院医学伦理委员会批准。排除标准:合并糖尿病酮症酸中毒等急性并发症者、其他系统严重原发性疾病、精神障碍性疾病、传染性疾病者;已行血液透析、腹膜透析或肾移植者;孕妇或哺乳期女性;对试验药物过敏者;正在参加或近4周参加其他临床试验者。
1.2 临床资料 选取2016年1月至2017年12月就诊于本院的2型糖尿病肾病肾功能衰竭患者60例。采用随机数字表法将患者分为两组各30例,两组患者性别、年龄、病程比较,差异无统计学意义(P>0.05)。见表1。

表1 两组性别、年龄、病程比较
1.3 治疗方法 对照组参照《糖尿病肾病防治专家共识(2014年版)》[6]采用低盐低蛋白糖尿病饮食,控制血糖、血压,调节血脂等西医常规治疗。治疗组在对照组基础上采用补肾活血泄浊汤:生黄芪30 g,巴戟天10 g,山茱萸肉 15 g,山药 15 g,生地黄 15 g,泽泻 10 g,茯苓 20 g,牡丹皮 10 g,丹参 15 g,红花 6 g,槐花 10 g,生大黄15 g(后下)。每日1剂,水煎浓缩至200 mL,早晚分服。两组均治疗4周。
1.4 观察指标 治疗前后分别采集静脉血检测血肌酐(SCr)、尿素氮(BUN)、β2微球蛋白(β2-MG)、尿蛋白排泄率(UAER)、超敏C反应蛋白(hs-CRP)、白介素-6(IL-6)、白介素-17(IL-17)、肿瘤坏死因子-α(TNF-α)水平。
1.5 统计学处理 应用SPSS22.0统计软件。计量资料以(±s)表示,采用t检验,计数资料采用 χ2检验,等级资料采用秩和检验。P<0.05为差异有统计学意义。
2 结 果
2.1 两组治疗前后 SCr、BUN、β2-MG、UAER 水平比较 见表2。治疗组治疗后SCr、BUN、β2-MG及UAER与本组治疗前比较均降低 (P<0.05),对照组治疗后SCr、BUN、β2-MG及UAER与本组治疗前比较差异无统计学意义(P>0.05),治疗组治疗后 SCr、BUN、β2-MG及UAER低于对照组治疗后(P<0.05)。
表2 两组治疗前后 SCr、BUN、β2-MG、UAER 水平比较(±s)

表2 两组治疗前后 SCr、BUN、β2-MG、UAER 水平比较(±s)
与本组治疗前比较,*P<0.05;与对照组治疗后比较,△P<0.05。下同
组 别 时 间SCr(μmol/L) BUN(mmol/L)β2-MG(mg/L)UAER(μg/min)治疗组 治疗前(n=30) 治疗后对照组 治疗前380.52±119.50 14.50±1.78 5.26±1.13 231.60±19.54 320.43±120.16*△ 8.69±3.87*△ 2.34±0.69*△ 167.74±24.01*△375.86±115.96 12.89±3.96 5.30±1.22 229.37±18.49(n=30) 治疗后369.99±130.04 11.90±4.57 5.15±1.08 224.02±22.63
2.2 两组治疗前后 hs-CRP、IL-6、IL-17、TNF-α 水平比较 见表3。 两组治疗后 hs-CRP、IL-6、IL-17及TNF-α与本组治疗前比较均降低(P<0.05),且治疗组降低程度大于对照组(P<0.05)。
表3 两组治疗前后hs-CRP、IL-6、IL-17、TNF-α 水平比较(ng/L,±s)
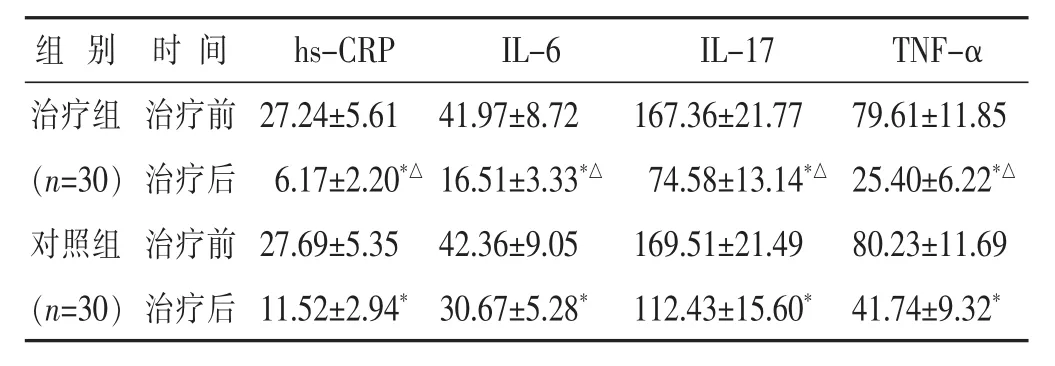
表3 两组治疗前后hs-CRP、IL-6、IL-17、TNF-α 水平比较(ng/L,±s)
组 别 时 间hs-CRP IL-6 IL-17 TNF-α治疗组 治疗前(n=30)治疗后对照组 治疗前27.24±5.61 41.97±8.72 167.36±21.77 79.61±11.85 6.17±2.20*△ 16.51±3.33*△ 74.58±13.14*△ 25.40±6.22*△27.69±5.35 42.36±9.05 169.51±21.49 80.23±11.69(n=30)治疗后11.52±2.94*30.67±5.28* 112.43±15.60* 41.74±9.32*
3 讨 论
糖尿病肾病慢性肾功能衰竭失代偿期是终末期肾功能衰竭的前期,若不采取有效的干预措施,将进展为终末期尿毒症。中医学结合本病的临床表现,认为其属于“消渴”“水肿”“关格”等范畴,常见病因为外感六淫、禀赋不足、饮食失宜、劳欲过度、药物损伤等,为本虚标实、虚实夹杂之证[8]。笔者认为,糖尿病肾病肾功能衰竭以肾元亏虚为病之本,瘀血、痰浊为病之标。消渴病机总属阴虚燥热,日久累及于肾,耗伤元阴元阳。元阴亏虚则燥热内盛,耗损阴血;元阳亏虚则气化失司,无力推动津液、血液运行,则水液内停、瘀血内生。元阴元阳相互影响,终致肾元衰败,瘀浊内停。因此,糖尿病肾病肾功能衰竭主要病机为肾元衰败,瘀浊内停,治宜补肾活血泄浊法。
笔者结合临床实践及现代药理研究成果,遵“方从法出”的原则,采用自拟补肾活血泄浊汤治疗糖尿病肾病肾功能衰竭取得了较满意的效果。方中生黄芪健脾益气,巴戟天温补肾阳,二者相合,补益先后天之本,增强化生气血之功。山茱萸肉滋补肝肾,兼能涩精;生地黄养阴生津,兼能清热;山药补益脾阴,亦能固精,三药相配,滋养肝脾肾。泽泻利湿泄浊,并防生地黄之滋腻恋邪;茯苓淡渗脾湿,并助山药之健运;牡丹皮清泄相火,并制山萸肉之温涩,三药相伍,渗湿浊,清虚热,平其偏胜以治标。丹参、红花相配,增强祛瘀生新,活血止痛之功。槐花清热凉血止血。生大黄泻火解毒,清泄湿热,泻下攻积。现代药理研究表明,黄芪甲苷可发挥多靶点的治疗作用,能够降低血糖及氧化应激反应、调节血脂、抑制炎症反应,尚能通过保护肾脏足细胞及肾小管细胞损伤、抑制肾间质纤维及肾小管细胞凋亡、改善线粒体调控网络等途径发挥对糖尿病肾病的保护作用[9-10]。巴戟天具有降血糖及血黏度、抗氧化、增强机体免疫、抑制血小板聚集等作用[11-12]。山药可能通过增加胰岛素分泌、改善胰岛β细胞功能及清除氧自由基等途径发挥明显的降糖作用[13]。茯苓具有抗菌、消炎、利尿及增强免疫功能的作用[14]。丹参多酚酸盐能够显著降低糖尿病肾病患者 SCr、BUN、UAER、β2-MG、 超氧化物歧化酶等水平,发挥改善肾功能及氧化应激的作用[15]。红花黄色素能够抑制糖尿病肾病的炎症反应,显著改善其病理状态[16]。大黄黄酮能够降低糖尿病肾病尿素氮、肌酸酐、总胆固醇及三酰甘油水平,发挥对糖尿病肾病的保护作用[17]。全方配伍,共奏补肾活血泄浊之功,发挥降糖及保护肾功能的作用。
综上所述,补肾活血泄浊汤能够降低2型糖尿病肾病肾功能衰竭患者 hs-CRP、IL-6、IL-17、TNF-α 炎症因子水平及SCr、BUN、β2-MG、UAER肾功能指标水平,发挥减轻机体炎症反应,保护肾功能的作用。

