联合在线血液透析滤过和血液透析对维持性血液透析患者肾性贫血的影响
邓英辉,李银平,吴雷云,刘华
肾性贫血是维持性血液透析(hemodialysis,HD)患者常见的并发症之一,相较于常规血液透析,血液透析滤过(hemodiafiltration,HDF)可以提供更好的溶质清除效果,其对血液透析患者肾性贫血的影响也受到持续关注和探讨,但目前的观察结果并不一致。部分研究显示,HDF可以减少血液透析患者促红细胞生成素(erythropoietin,EPO)的用量,提高血红蛋白水平[1-2]。但也有研究未能发现HDF对肾性贫血具有改善作用[3-4]。本研究意在观察联合应用在线血液透析滤过(on-line HDF)和血液透析治疗对维持性血液透析透析患者肾性贫血的影响,报道如下。
1 资料与方法
1.1 临床资料 选取2018年8月—2019年2月首都医科大学宣武医院肾内科行维持性血液治疗的肾性贫血患者为观察对象。采用随机数字表法分为血液透析治疗组(HD组)和联合on-line血液透析滤过和血液透析治疗组(HDF组)。初始符合入组条件的患者67例进入观察,中途退出9例(治疗费用原因3例,资料收集不完整4例,肾移植1例,转院1例),最终完成观察58例患者,其中HD组30例,HDF组28例。HD组男14例,女16例,年龄37~79(60.97±10.92)岁;透析龄22~124(54.27±25.06)月;慢性肾衰竭原发病因:原发性肾小球疾病6例,糖尿病肾病11例,高血压肾损害5例,成人型多囊肾1例,间质性肾炎2例,原发病不明5例。HDF组男13例,女15例,年龄24~75(57.86±12.39)岁;透析龄31~133(57.71±25.60)月;慢性肾衰竭原发病因:原发性肾小球疾病9例,糖尿病肾病9例,高血压肾损害4例,成人型多囊肾2例,梗阻性肾病1例,原发病不明3例。所有患者均合并肾性贫血并接受铁剂和促红细胞生成素治疗。2组患者在性别、年龄、透析龄、原发疾病构成等方面比较差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会审批通过,全部患者知情同意并签署知情同意书。
1.2 选择标准 (1)入选标准:维持性血液透析治疗1年以上,病情稳定;合并肾性贫血;依从性好,能积极配合治疗及观察。(2)排除标准:病情不稳定,预期寿命短;合并肿瘤、外伤、活动性出血、血液系统疾病、免疫系统疾病、急慢性感染等严重影响贫血的疾病;不能耐受或不愿接受在线血液透析滤过治疗。
1.3 治疗方法 HD组每周行常规血液透析治疗3次。常规血液透析治疗采用费森尤斯4008S血液透析机,东丽B1-1.8H型中空纤维透析器(PMMA膜,膜面积1.8 m2,超滤系数16.0 ml·h-1·mmHg-1)。透析液流量500 ml/min,血液流量250~280 ml/min,普通肝素钠抗凝。HDF组每周行on-line HDF 1次和常规血液透析治疗2次。on-line HDF采用费森尤斯5008S血滤机,费森尤斯HF80S中空纤维血滤器(PS膜,膜面积1.8 m2,超滤系数55.0 ml·h-1·mmHg-1)。HDF采用后稀释方式,超滤量>20 L/次。透析液流量500 ml/min,血液流量250~280 ml/min,普通肝素钠抗凝。HD和on-line HDF均采用碳酸氢盐透析液。HD用透析液由浓缩液加透析用水按比例配置而成。on-line HDF用透析液由血滤机在线生成。二者成分及电解质浓度相同。采用双级反渗水处理系统制备超纯透析用水,透析液监测达到超纯透析液标准:细菌含量<0.1 cfu/ml,内毒素浓度<0.03 EU/ml。2组患者均每周行血液净化治疗3次,每次治疗时间4.0 h,持续6个月,治疗处方保持稳定。
在观察开始时,所有患者均正在接受琥珀酸亚铁(400~600 mg/d)口服及促红细胞生成素(沈阳三生制药责任有限公司生产)透析后静脉注射治疗。铁剂和EPO剂量的调整及肾性贫血的靶目标值遵循“肾性贫血诊断与治疗中国专家共识”进行[5]。
1.4 观察指标与方法 (1)贫血指标:血红蛋白(Hb)、红细胞压积(Hct)、血清铁蛋白(serum ferritin,SF)、转铁蛋白饱和度(transferrin saturation,TSAT);(2)肾功能指标:血肌酐(SCr)、尿素(Urea);计算尿素清除指数(Kt/V值)以检测单次血液透析治疗效果;Kt/V值计算采用Daugirdas自然对数公式,观察期间HDF组Kt/V值取on-line HDF治疗时数值。(3)EPO:以促红细胞生成素抵抗指数(erythropoietin resistance index,ERI)反映EPO用量,ERI=每周EPO用量/透析后体质量/血红蛋白(U/kg/Hb)。以β2-微球蛋白(beta2-microglobulin,β2-MG)反映血液中大分子毒素水平。以C反应蛋白(C-reactive protein,CRP)反映体内微炎性反应状态。以血清白蛋白(Alb)反映患者营养状况。Hb、Hct、Alb、SCr、Urea、SF等指标由全自动血液分析仪测定,CRP检测采用免疫比浊法,铁蛋白检测采用免疫发光法,采用亚铁嗪显色法测定总铁结合力(TIBC),由公式(血清铁/TIBC×100%)计算转铁蛋白饱和度。所有血液检测指标均为医院临床常用化验指标并具有良好质控,由护士按操作常规于患者透析治疗前空腹抽血样送检。指标的检测由医院中心化验室完成并出具正式报告。比较患者在治疗前及治疗3、6个月时上述指标的变化。

2 结 果
2.1 2组患者贫血指标比较 治疗前2组Hb、Hct、SF和TSAT水平比较差异无统计学意义(P>0.05)。与治疗前比较,治疗后HD组无明显变化(P>0.05),HDF组Hb、Hct水平则较治疗前均升高(P<0.01),且高于同期HD组水平(P<0.01),见表1。
2.2 2组患者肾功能、β2-MG、CRP、Alb、Kt/V指标的比较 治疗前2组间各监测指标未见明显差异(P>0.05)。与治疗前比较,HD组在整个观察期间各指标均未见明显变化(P>0.05)。HDF组在治疗3个月和6个月时血清β2-MG、CRP水平均下降(P<0.01),血清白蛋白水平、Kt/V值升高(P<0.01);且与HD组同期比较差异均有统计学意义(P<0.01)。2组治疗后SCr、Urea始终无变化(P>0.05),见表2。
2.3 2组患者ERI比较 治疗前2组患者ERI比较差异无统计学意义(P>0.05)。治疗后HD组无明显变化(P>0.05),HDF组明显低(P<0.01)、且较HD组同期下降(P<0.05),见表3。
3 讨 论
血液透析滤过(HDF)利用了透析和滤过(对流)两种溶质清除方式,增加了对透析患者血液中溶质的清除,明显提高了对中大分子溶质的清除。与非在线HDF相比,由于on-line HDF透析液和置换液是由血滤机在线生成,进一步提高了治疗用液的安全性和生物相容性,提高了治疗效果,成为HDF的主流治疗方式。理论上HDF增加了对溶质的清除,可以起到改善患者预后的作用,然而目前的临床研究结论并未取得一致,其对维持性血液透析患者长期预后的影响尚存争议[6-8]。HDF对血液透析患者肾性贫血的影响也在探讨之中[3-4]。自20世纪80年代临床应用以来,多个研究发现HDF有助于提高患者对促红细胞生成素的反应性,减少促红细胞生成素用量,提高血红蛋白水平[1-2,9-10];但也有观察未能发现HDF可以起到改善肾性贫血的作用[3,4,11]。
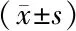
表1 2组患者Hb、Hct、SF、TSAT变化比较
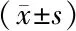
表2 2组患者SCr、Urea、β2-MG、CRP、Alb、Kt/V变化比较
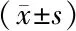
表3 2组患者ERI值变化比较
本研究观察显示:与单纯常规血液透析治疗比较,联合应用on-line HDF和常规血液透析的方式提高了对患者体内溶质的清除、尤其是提高了对中大分子溶质的清除,有利于患者机体微炎性状态的减轻、营养状态的改善和贫血的纠正。联合其他学者的研究,分析HDF有助于改善肾性贫血的机制可能包括以下方面:(1)HDF增加了对溶质的清除效果。由于使用了高通透性的滤器,并增大了对流方式清除溶质的力度,HDF可以显著提高溶质的清除效果,尤其重要的是明显增加了对中大分子溶质的清除,也增加了对炎性因子或炎性介质的清除[12-13]。(2)HDF减轻了机体微炎性状态。一方面,对流传质方式增加了对炎性因子或炎性介质的清除。另一方面,一些改良因素也减弱了对机体的炎性刺激,这些改良因素包括具有良好生物相容性的滤器和管路、超纯透析液、透析液中毒素水平的进一步降低、患者营养状况的改善等[14]。随着透析膜技术的改进,普通透析器也大多采用了生物相容性好的合成膜,这也减少了普通透析治疗对机体微炎性刺激;但由于其所用的透析器通透性较低,且以透析为主要的溶质清除方式,对中大分子溶质的清除效果较差。目前普遍认为,尿毒症血液透析患者的各种并发症和不适症状主要与体内中大分子毒素的蓄积有关,这也是HDF治疗的优势所在。HDF提高了对溶质的清除及改善了患者的微炎性状态,从而降低了体内抑制红细胞生成的毒素水平、减少了红细胞破坏、延长了红细胞寿命、增加了机体对铁剂的吸收利用和对EPO的反应性,改善了血管内皮细胞功能,有利于肾性贫血的纠正[12-14]。
肾性贫血的病理机制是复杂的,涉及到多方面的因素。HDF改善透析患者预后和贫血的机制主要与其对中大分子溶质的清除有关。部分研究未能发现HDF具有改善患者预后及肾性贫血的作用,其原因也是多方面的,部分原因可能与HDF的治疗频率和治疗剂量有关。在溶质清除方面,HDF作用的体现可能主要与体内蓄积的中大分子毒素水平的持续下降有关,而不是主要决定于单次透析的溶质清除率。以β2-MG为例,单次HDF可以使血清β2-MG水平下降30%~50%,但透析患者体内β2-MG水平升高是一个长期积累的过程,维持性血液透析时间越长,血液中的β2-MG水平越高。即使接受HDF治疗,许多患者血清β2-MG水平仍然高出正常值10倍或更高。如果不能将体内血清β2-MG浓度降低至一定水平,HDF对透析患者预后和贫血影响可能很难被观察到。国外研究显示,在后稀释方式的HDF治疗中,当滤过量达到20~23 L以上时,其对患者预后和贫血的改善作用才会明显显现[1,15-16]。笔者此前曾采用每2周行HDF治疗1次的方案,临床效果并不突出,将HDF治疗的频次和单次超滤量适当增加后,其改善肾性贫血的效果开始显现,且随着治疗时间延长、血清β2-MG水平持续下降,HDF改善贫血的作用愈加稳定。本研究甚至观察到了数例持续6个月甚至更长时间不需要促红细胞生成素治疗且血红蛋白水平保持达标的患者。这也说明,需给予患者较高的HDF单次治疗剂量和治疗频率,并持续较长时间,使患者血清中大分子毒素水平降低到一定程度时,才可以观察到明确治疗效果。但目前并不清楚HDF治疗的合适剂量和频率。另一方面,虽然目前临床研究多以β2-MG作为中大分子毒素的代表,但患者体内尚存在多种其他中大分子物质,这些物质对机体的影响和作用各不相同,甚至是完全相反的。这也决定了HDF的临床效果观察和评价的复杂性,进一步明确HDF对患者的影响尚需长期耐心细致的观察。
综上所述,联合on-line HDF和HD治疗可以增加血液透析患者中大分子的清除,改善营养状态,减轻机体炎性状态,有利于肾性贫血的纠正。HDF的效果与其治疗剂量和频率有关,但HDF治疗的合适剂量和频率尚需探讨。
利益冲突:无
作者贡献声明
邓英辉:设计研究方案,监督并参与课题实施,文献检索,论文撰写;李银平:实施研究过程,收集整理资料和数据;吴雷云:数据分析;刘华:提出研究方向,设计研究方案,参与论文撰写,论文终审

