体内双起搏器引起的特殊交叉感知现象1例分析
沈琴 陈健
作者单位:310006 浙江省杭州市中医院心电图室(沈琴);上海交通大学医学院附属新华医院崇明分院心电图室(陈健)
患者男性,86岁,因“反复胸闷心悸20年,气促10年,加重1周”收治杭州市中医院(下称我院),两年前于我院心内科行单腔起搏器更换术。本次入院后行动态心电图检查,发现患者全程心房颤动伴起搏器心律(图1),心房颤动顺传心室的QRS波群节律不规整,起搏的脉冲信号有2种类型,一种为低脉冲信号(S),另一种为高脉冲信号(P)(图2)。低脉冲信号均能带动心室,S1S2间期920ms(频率65次/min);高脉冲信号大部分未夺获心室,仅偶见夺获,P1-P2间期1 000ms(频率60次/min)。低-高脉冲信号间期不等(0.06~0.40s),似无明显规律性。单腔起搏器出现双脉冲信号原因何在?是起搏器某种特殊功能在运作,还是实际为双腔起搏器运作(患者主诉有误)?
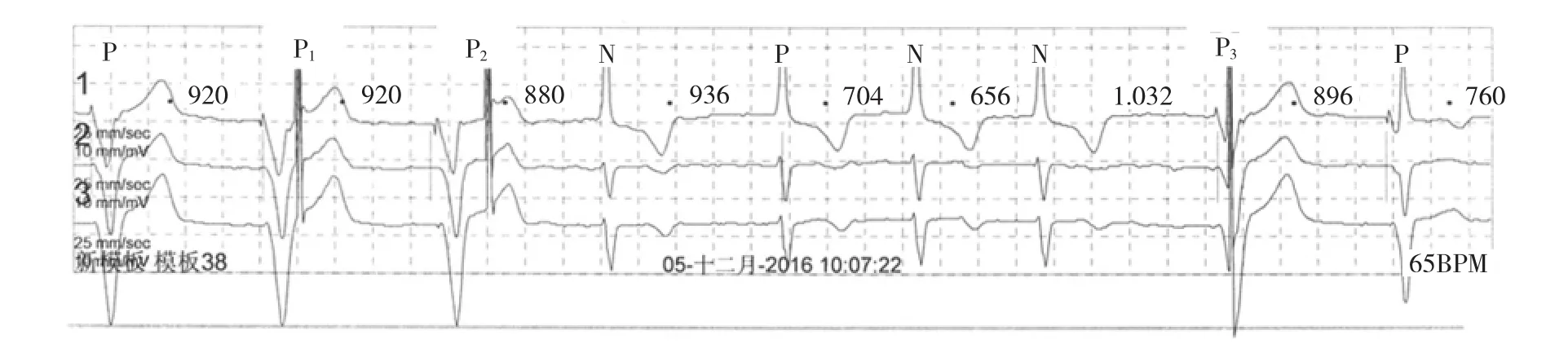
图1 患者10:07:22的动态心电图(心房颤动;起搏器心律;可见起搏脉冲信号有2种类型且低、高脉冲信号间期无明显规律性)
单腔起搏器出现连续双脉冲的最常见原因为具有逐跳监测功能的起搏器运作心室阈值自动管理功能[1]。此时心电图中出现的第2个脉冲是备用脉冲,2个脉冲之间的距离恒定(多≤100ms),且在阈值测试时呈现规律性周期性出现的特点,该心电图低-高双脉冲之间距离不固定且不具备任何规律(图2),故可排除该自动功能工作时的心电图。其次考虑是否为电极脱位并在心腔内摇摆致分别起搏心室的不同部位而产生了2种不同振幅的脉冲?结合起搏信号特点(同一电极起搏信号振幅相似)及起搏时间周期特点(不可能连续发放2个脉冲)也可排除此种可能。另一方面要考虑高低起搏脉冲出现是否有相关性,亦需考虑这2个脉冲来源于一个脉冲发生器还是2个脉冲发生器,甚至其它干扰信号。
如果是双腔起搏器,那么需考虑起搏器某种特殊功能运作或是出现了房室电极反接的情况。本例心电图中虽可见“三明治”现象[2],假设房室电极反接后低信号为心房电极却带动心室波,高信号为心室电极则应带动心房P波,但“A-V”(低-高脉冲信号)间期不固定,这些现象均可排除房室电极反接的情况。
询问病史及程控检查后得知,起搏器更换术后明确,第一个起搏器(2006年)因心房颤动伴长R-R间期植入美敦力单腔起搏器(E2SR01EF)SSIR模式,起搏极性双极,现起搏频率65次/min,且无法程控,考虑美敦力起搏器ERI状态。更换时患者高龄,全身情况欠佳,原囊袋处皮肤薄,为减少创伤及囊袋感染风险,故未取出原起搏器。第2个起搏器(2014年)为百多力(ESTELLA SR)单腔起搏器,VVI模式,起搏频率60次/min,起搏极性已程控为单极。目前新旧起搏器共存(图3)。
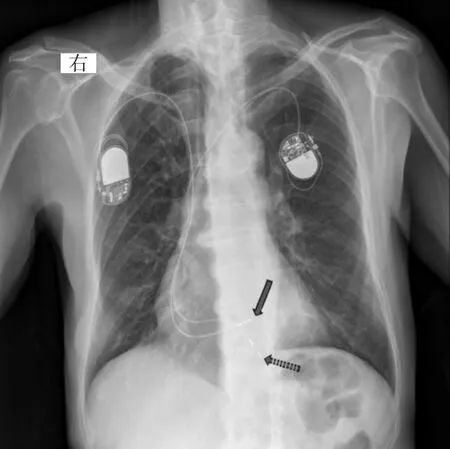
图3 患者的X线胸片[可见双起搏器及导线影像,左侧为旧起搏器(虚线箭头),右侧为新起搏器(实线箭头)]
因此确认2种起搏信号分别来源于新、旧2个起搏器,为2台起搏器同时工作并相互干扰形成的竞争心律。一种信号略低(双极信号),VVI模式,频率65次/min,基本规律出现,且均能带动心室,部分亦可感知高信号后延迟出现,频率亦是65次/min(图2A),考虑为旧起搏器工作处于ERI状态(美敦力VVIR起搏器ERI状态下频率变为65次/min)且起搏带动及感知尚好。另一种高起搏信号(单极信号)间歇性出现,频率60次/min,高信号有功能性失夺获(S-P间期<0.40s,脉冲落入心室肌有效/生理不应期),又有夺获心室(如S12-P10间期0.43>0.40s后带动心室,图2B),考虑实际为新起搏器的起搏功能未见明显异常(仅部分伴功能性失夺获),但存在间歇性心室感知功能不良(大部分新起搏器未能感知其前的旧起搏器信号或自身QRS波群,没能抑制其出现,但当感知正常时由于节律重整而间歇出现较长心室起搏间期)。所以新起搏器频率虽然较旧起搏器低,但还是没有被抑制,而呈现2个起搏器同时运作的心电图表现。
此外,2种心室起搏信号出现了特殊的交叉感知现象。交叉感知原来是指一个心腔的起搏电极感知另一个心腔的心电信号或起搏信号。但也有人认为当2个起搏电极位于同一心腔时更容易出现交叉感知[3-4]。而本例患者正是如此,实为低信号的起搏器(即旧起搏器)对高信号起搏器(即新起搏器)发生了交叉感知。由于高脉冲信号的新起搏器存在间歇性感知不良,有时可见夺获心搏落在前一起搏心搏的T波上,呈R-On-T现象。所以又有诱发恶性室性心律失常的危险。为了避免此现象的发生,我们通过程控将新起搏器的感知灵敏度适当调高,从而暂时避免了因感知不良而与旧起搏器发生的竞争性起搏。数月后待旧起搏器电池完全耗竭,24h动态心电图监测全程只见一种高起搏信号,起搏带动及感知良好,频率60次/min,为新起搏器正常工作状态(图4)。
讨论回顾本例患者的诊断过程,笔者认为在不了解临床及起搏器安装情况的状态下作出合理诊断的难点有两方面。(1)患者主诉单腔起搏器更换术后,体表心电图出现2种起搏信号,且无明显规律性,到底是起搏器功能异常还是起搏器某种特殊功能正常运作的判断。(2)明确了体内双起搏器临床特殊情况后,在未做程控及起搏器安装资料不详时,如何判断新旧起搏信号以及是否有起搏器故障问题是本次诊断的关键。既往单腔起搏器一般单极信号多见,就会误认为本例中起搏频率60次/min的高脉冲信号为旧起搏器,其电池即将耗竭而呈VOO模式,而低信号(双极信号)来源于新起搏器,频率65次/min,起搏感知功能是好的,调高新起搏器频率是为了抑制旧起搏信号[3],当旧起搏器电池几乎耗竭呈VOO模式时才干扰了新起搏器的运作,出现了交叉感知现象。但是,本例答案却完全相反,是新起搏器出现了问题,再和旧起搏器(美敦力VVIR起搏器ERI状态时65次/min特殊频率的起搏信号)出现了特殊的交叉感知现象。这也是本例的特殊之处。所以我们不能仅凭经验,要结合临床资料作出正确判断。

图4 患者数月后的动态心电图(只有一种起搏信号即新起搏器正常工作状态)
随着近年来起搏器安装技术的日趋成熟,起搏器功能从单纯治疗缓慢性心律失常到具有治疗快速心律失常功能的新型起搏器,起搏器安装的适应证也更为广泛,所以植入起搏器的患者数量在不断增加,相应的因电池耗竭需更换起搏器的患者也不断增加。旧起搏器电池耗竭并由于某种原因而没有取出,体内安装双起搏器的类似病例亦会再次出现。我们应根据心电图中的起搏频率,脉冲形态,起搏心搏的不同形态,双脉冲之间的关系及临床病史等作出正确判断。同时遇到此类问题我们该如何处理才是较完美的方案,值得讨论和研究。若两台永久起搏器已共存于同一患者而不能关闭其中之一,如何权衡利弊来调整起搏参数,使患者受益更大?根据笔者拙见方法有二,其一:降低新起搏器脉冲频率,并调整其感知灵敏度,使其恢复正常感知,主要让旧起搏器工作,加快旧起搏器的电池耗竭,同时避免新旧两个起搏器的竞争性起搏。本例特殊交叉感知发生的主要原因可能是:同一个心腔中旧起搏器感知了新起搏器的脉冲信号,并由此导致了较长心室间期,如果进行了上述调整,可能只看到旧起搏器工作而新起搏器处于备用状态。其二:增加新起搏器起搏频率以抑制旧起搏器;当原起搏器电池完全耗竭,无脉冲发放,则不再存在交叉感知现象[4]。
本病例给我们提示,更换起搏器和电极时应取出原起搏器,避免两起搏器间交叉感知的发生,特别是原起搏器电池即将完全耗竭时更容易发生。交叉感知可间歇性出现,常规心电图可无异常发现,需行动态心电图检查明确。这种交叉感知将使起搏心电图变得更复杂化,分析此类心电图必须同时注意到患者植入两台起搏器的病史。