多导螺旋CT后处理技术多平面重组及最小密度投影诊断支气管扩张的价值
邱小琴,黄 凯,吴诏周,赖寿伟,廖显才
广东医科大学第三附属医院//茂名石化医院影像科CT室,广东 茂名 525011
支气管扩张诊断主要依靠放射影像学检查及临床表现,胸部高分辨率CT已基本取代支气管碘油造影成为诊断支气管扩张主要手段[1-2]。CT应用广泛而且后处理功能强大,其MPR后处理技术诊断支气管扩张已获得业内共识[3-6]。虽然支气管扩张容易诊断,但临床上仍有少部分支气管扩张CT漏诊[7-8],且轻度支气管扩张诊断作用有争议,医师总的分歧率较高[1-2,7],CT诊断轻度支气管扩张耗时费力,部分支气管粘液栓易于漏诊。本文对2014年1月~2017年12月支气管扩张伴咯血住院病人80例进行分析,探讨CT后处理技术多平面重组(MPR)、最小密度投影(MinIP)联合应用对支气管扩张的诊断价值。
1 资料与方法
1.1 临床资料
80例支气管扩张伴咯血患者均经临床确诊,剔除单纯影像诊断的支气管扩张,其中男43例,女37例,年龄16~90岁,平均 65.67岁;均具有慢性咳嗽、咳痰、咯血症状,40例具有反复发作、多次住院病史,支气管扩张咯血史最长的32年。本组时段2人因支气管扩张反复住院5次,均为支气管扩张反复咯血和/或反复感染老年病人;住院2~4次的有13人,住院1次的有67人。咯血量少则为痰中带血丝,多则约400 mL/次。住院时间为3~62 d/次,62 d为合并丙肝的病人。
80例病人以单纯性支气管扩张/支气管扩张合并慢性肺部疾病分A、B两组,A组30例,B组50例;B组合并慢性肺部疾病中以肺结核、慢支肺气肿、肺大泡为常见。80例共行胸部CT检查161人次,其中38例为2次以上CT检查(6例检查5~9次)。所有病例均经胸部CT检查及临床确诊。
1.2 影像检查方法
采用美国GE Light Speed VCT 128层螺旋CT及东芝16排螺旋CT;扫描前对病人进行呼吸训练。扫描范围为C6至胃底水平;扫描条件120 kV,250 mA,层厚 5 mm,螺距1.2/1.5,重建层厚 0.625 mm/1 mm,层间距 0.625 mm/1 mm。将原始图像最终传输至ADW 4.5工作站,采用MPR和MinIP后处理技术进行评估。窗宽/窗位约1300 W/-570 L,以肺实质、支气管最佳显示为宜;肺气肿及严重肺大泡病人宜增大窗宽及降低窗位进行观察,如窗宽/窗位约1300~1700 W/-570~-800 L,以支气管最佳显示为宜。所有病例均为平扫。
1.3 诊断标准
1.3.1 参照影像诊断学及文献CT诊断支气管扩张标准 (1)支气管正常管腔渐细形态改变消失;(2)胸膜下10 mm以内见支气管;(3)支气管直径大于伴行肺动脉直径;(4)显示粘液嵌塞的树枝状或杈状扩张支气管[1,4]。 结核性支气管扩张判定标准为:需满足以下的一个或全部条件:既往有结核病史,支气管扩张部位在原来的结核灶部位上;影像学可表现原有的结核灶或病变部位与支气管扩张有关[9]。本研究广泛性支气管扩张定义为双肺各叶(5叶)均可见到扩张支气管影。
1.3.2 支气管扩张分型 根据病变支气管形态分4型:(1)柱状型,病变支气管管腔呈柱状、分支状、杵状或梭形等扩张,较伴行的肺动脉管径明显增粗,管壁增厚;(2)囊状型,病变支气管远端膨大呈囊状,囊腔聚集呈“葡萄串”或“蜂窝”状;(3)静脉曲张型,病变支气管管腔扩张程度不一,粗细不均,可呈“串珠”状,管壁增厚呈“波浪”状;(4)含上述两种以上形态同时存在[1,6,10]。本研究已通过院伦理委员会审查。
2 结果
80例支气管扩张共涉及195个肺叶,发生于上叶共95肺叶(约占48.71%,左52,右43),中叶40肺叶、约占20.51%,下叶共60肺叶(约占30.77%,左右各30);支气管扩张类型以柱状型(图1)及混合型为最多见,各 27/80例;囊状型16/80例,静脉曲张型(图2)10/80例。广泛性支气管扩张15/80例(18.75%),以4级以后支气管囊状型(蜂窝样)及混合型(图3、4)为主。2~4肺叶支气管扩张45/80例(56.25%),1叶支气管扩张20/80例(25.00%)。胸膜下见扩张的小支气管影(图3)共30/80例,约占37.50%,以B组及双肺上叶多见。A组单纯性支气管扩张30/80例中,广泛支气管扩张9例,2~4肺叶支气管扩张15例,1肺叶支气管扩张6例。B组合并慢性肺部疾病50/80例中,广泛支气管扩张6例,2~4叶支气管扩张30例,1叶支气管扩张14例;部分合并多种肺疾病,其中合并肺结核29例,而结核继发支气管扩张14例/80例(图5),占比约为17.50%。

图1 男,68岁,左肺2叶柱状型支气管扩张

图2 男,73岁,右中叶静脉曲张型支气管扩张在不同重组方向中的形态表现及相邻纵膈旁肺大泡
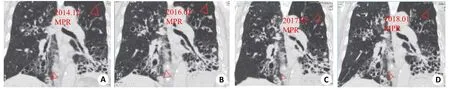
图3 男,74岁,广泛性囊状型支气管扩张,肺气肿

图4 女,30岁,右肺2叶混合型支气管扩张

图5 女,64岁,双肺3叶混合型支气管扩张,大咯血病人
发生吸入性肺炎6/80例,表现为双肺各叶/或部分肺叶散在斑片状磨玻璃样高密度影(图5)。支气管内含有黏液栓28/80例,表现为病变支气管内结节状、斑片状高密度影(图2),部分囊状扩张支气管内见气液平面(图4A、B, 图6C)。存在曲菌球9/80例,表现为囊状空洞病灶内见类圆形、球形高密度灶,密度均匀或不均匀,部分边缘见新月形气体影(图5A、B, 图6)。CT检查支气管扩张阴性5/80例(图7)。

图6 女,59岁,慢支肺气肿,双肺4叶混合型支气管扩张,右下叶支气管内曲菌球,左下叶气液平面,肺大泡,有双侧上颌窦炎病史.

图7 男,73岁,慢支肺气肿,红箭指囊状轻度扩张支气管杈口,管壁无增厚,易漏诊
3 讨论
本研究发现,支气管扩张类型、病变支气管方向、扫描(或重组)方向与支气管扩张CT征象密切相关,以扩张支气管走行方向与CT重组图像方向一致时易被发现,即支气管扩张CT征象“轨道征”较“印戎征”更容易被识别,即使该支气管扩张范围及程度较局限,也较容易被发现。本研究中支气管扩张发生部位占比为:上叶约48.72%,中叶约20.51%,下叶约30.77%;左肺支气管占约42.05%,而右侧占约57.95%;显示右肺多于左肺,且上叶多见,与文献[11-12]的研究不一致,推测与研究样本收集及轻度支气管扩张的判断有关。
与将2叶以上支气管扩张归类为弥漫性观点不同[13]。本研究将双肺5叶支气管扩张归类为广泛性(弥漫性),共15例(占18.75%),较2~3叶支气管扩张相比,其反复感染及粘液栓存在更严重,肺功能受损明显。本文广泛支气管扩张15/80例中,11例程度严重,部分病变支气管涉及胸膜下,A组常见,9/15例(60.00%),以右中叶及双下叶4级以后支气管囊状扩张常见。2~4肺叶支气管扩张共45/80例中,B组常见、共30例(66.66%)。28/80例部分扩张支气管内含有黏液栓,A组多见,占16/28例;黏液栓常见于广泛囊状蜂窝状扩张支气管及引流不畅低位远段小支气管内,以左上叶舌段、右中叶内侧段及双肺下叶基底段粘液栓常见;广泛支气管扩张中,囊状扩张的支气管内粘液潴留较常见,肺野内中带部分囊状扩张支气管内见气液平面;结节状粘液栓较多见于肺野外带柱状扩张支气管内,MPR多平面观察易于发现横断面为结节状的支气管粘液栓。重力作用引流不畅致部分支气管粘液栓不等量长期存在,也是造成支气管扩张病人反复咳嗽、脓痰的主要原因之一。
发生吸入性肺炎6/80例,A组5例(83.33%),B组1例;均为非广泛性支气管扩张病人:4叶及3叶支气管扩张各1例,2叶支气管扩张2例(右上下叶及双上叶各1例),1叶支气管扩张2例(右下叶及左上叶下舌段各1例)。其中大咯血共2例(A、B组各1例),A组的为30岁女病人,因情绪激动后大咯血400 mL/次,为右肺上下叶混合型支气管扩张,其下叶支气管呈囊状扩张,范围大程度重,其上叶病变支气管管壁无增厚呈局限性杵状扩张;B组为64岁女病人,合并肺结核及曲菌球形成,2014~2017年每年均因大咯血发作住院,咯出血量约100~300 mL/次;余4例病人的单次咯出血量均<100 mL,最少者约10 mL。本文咯血量的多少与支气管扩张程度无关,并吸入性肺炎更常见于单纯性支气管扩张病人,其发生与大咯血密切相关,但非绝对正比例关系,单凭咯出血量多寡并不能反映病人实际出血量[14],而与短时间内支气管局部出血量呈正相关;因短时、阵发、剧烈、刺激性咳嗽,吸气与呼气量均瞬间明显增大,部分血液可循经支气管树、在所吸入气体的吹送下弥漫淤积并填塞于肺泡内[15],其病理改变是肺泡内积血,肺部CT扫描肺窗观察均表现为肺内非对称性分布、密度均匀、且极为淡薄之模糊影,其内末稍肺纹理尚可辨识[16],该研究肺泡积血误诊率为88.46%(46/52例);本文符合肺泡内积血影像征象的6例均报诊为吸入性肺炎,可见当前对咯血病人与肺泡内积血征象的联系不足,放射科医生尚需紧密联系临床,提高对该征象CT表现的认识,为临床提供直接、准确的影像诊断意见。
B组50例中有结核病史共29例,其中约半数病人继发支气管扩张,14/80例中占比约17.50%,常见于双肺上叶,病变范围愈大、纤维化显著者愈易发生,发生率及侵及部位与Qi等[17]研究一致,而远高于其他文献8.7%的发生率[18]。 9/80例支气管扩张病人存在曲菌球,均见于B组;8/9例位于结核空洞,1/9例位于扩张支气管内,为一慢支、支气管扩张合并双侧上颌窦轻度炎症病人;本文曲菌球绝大部分见于肺结核空洞中,与文献[19-20]报道相符。可见肺结核对肺实质有相当大破坏力,科学系统的防范结核及抗结核治疗对维护国民健康及国家财力花费具有重要意义。
临床上,MPR与MinIP主要应用于支气管扩张的观察及评价,对显示支气管方面各有优势[21-23];两者均以轴位图像上任意选取的兴趣区为中心,在三个互为正交的轴位、冠状位、矢状位平面上或任意斜面上成像,直观显示兴趣区或特定平面支气管树及局部气道形态特征;两者方法相似,因数据取材不同致成像不同。MPR图像更利于病变支气管的定位、定量及定性诊断[4];其以1 mm以下薄层重组为佳,利于各组织结构细节观察,对扩张支气管壁及肺血管、肺裂、纵隔显示清晰;本研究MPR采用0.625/或1 mm重组,病变定位、定性效果良好。
文献报道,不同厚块的MinIP在屏蔽肺血管方面效果有明显不同[24];只有MinIP层块大于血管直径或者说在投影方向上层块完全包含血管且含有肺等相对更低密度组织时,血管才能够被屏蔽;5 mm层厚组的MinIP图像对Ⅳ~Ⅷ级支气管的显示可达到81%~100%[21]。它是扫描容积中最低衰减体素对应最低像素的投影图像,仅显示10%的原始扫描数据[22],能直接屏蔽肺血管、肺裂、纵隔实质结构等高密度结构[21,24]。显示中央气道要优于单纯的横断位图像[24]。临床中,适当厚块的MinIP图像,切面除了突显连续渐细的低密度气道外,余肺内高密度影像大部分屏蔽变灰,可明显提高支气管扩张识别度及降低诊断时耗,适宜支气管扩张筛选;纤维化程度较严重的适宜选择较大厚块进行MinIP重组,以起到屏蔽杂乱纤维条索影及肺血管影干扰的作用,缺点是不利于支气管壁细微结构观察及病变定位。我们发现当MinIP小于3 mm厚块时屏蔽效果差,图像与MPR相似,与文献报道一致[21];层块愈厚,显示支气管树范围大,易于发现扩张节段支气管;当厚块大于8 mm时,大部分中外带肺纹理及肺裂结构被屏蔽,不利于肺段定位。MinIP层块厚度与屏蔽效果成正比,与支气管壁细微结构观察及定位效果成反比;经验是MinIP以3~5 mm厚块观察支气管较理想,可满足支气管扩张定位及定性诊断要求,结果可靠,与文献报道一致[21]。
临床上大多数扩张支气管因反复感染而管壁增厚,易与囊状小肺大泡鉴别,而与支气管壁无增厚的局限性小囊状支气管扩张难以鉴别。文献报道,MinIP 3 mm厚块可获得较理想的图像质量[21],及显示脑脊液鼻漏漏口效果较好[23],本研究也发现MinIP 3 mm厚块显示单个柱状及小囊状扩张的支气管杈口效果好,效果明显优于MPR薄层技术,并可提高肺野内孤立囊状扩张支气管与小叶中央型肺气肿及部分肺大泡的鉴别,减少诊断时耗。于肺实质过度含气如严重慢支肺气肿,或严重肺大泡病人而言,由于支气管肺组织构架损坏程度较大,MinIP重组时宜相应调高窗宽、降低窗位,增大低密度气道与过度含气肺实质的对比,利于发现扩张的支气管影。
支气管扩张为不可逆的慢性过程。老年长期慢性肺疾患者屏气能力差,CT检查时呼吸运动伪影常影响相应区域支气管轻-中度支气管扩张的诊断,双肺下叶层面常见呼吸伪影干扰导致部分支气管扩张诊断困难,此时借助MinIP技术可提高轻度支气管扩张的辨识度。文献报道,小支气管的单个柱状扩张,CT很容易漏诊;亚段及以下支气管扩张诊断与造影比,CT漏诊占12.80%[7]。临床上也发现,少数胸部高分辨CT检查轻度支气管扩张诊断不完全可靠。本研究轻度支气管扩张漏诊5/80例(约6.25%),原因为支气管扩张局限,被肺部炎症或粘液栓遮蔽,以及呼吸伪影干扰所致,与部分文献[7]的研究结果吻合。临床上也可见少量轻度支气管扩张征象病人,抗炎后复查原支气管扩张征消失;推测原因为正常支气管被痰液等阻塞后引流不畅,相应支气管远段压力增大、管腔扩张致小支气管小囊状或杵状轻度可逆性扩张。因此,一次CT检查结论与临床症状不相符,并不能完全排除或确诊支气管扩张,影像结合临床非常重要,对于部分轻度及早期支气管扩张,以及部分粘液栓病人而言,CT复查是必要的。本文认为重组图像具备2个平面明确显示支气管扩张时诊断较为可靠,否则可提示支气管扩张,建议复查。
虽然MinIP对小支气管细微结构显示较差;但MinIP层厚的增加使肺内血管显示减少,更加突出显示含气支气管结构[21],并可分辨支气管内纯气体和肺实质间50~150 Hu的轻微密度差异[22]。本研究认为MPR与MinIP诊断支气管扩张优势明显,可以发现支气管内径3 mm左右小支气管扩张;且发现MinIP诊断支气管扩张优于MPR有以下几点:诊断优势:6级以后支气管扩张,MinIP优于MPR;鉴别诊断优势:合并慢性肺疾病:慢支、结核等肺纹理紊乱、纤维化较明显的,以及10 mm以下类圆形肺大泡与囊状支气管扩张的鉴别诊断,MinIP优于MPR;筛选优势:可先以5 mm厚块MinIP行支气管扩张筛选,再以1 mm以下薄层MPR对病变支气管进行细微观察,二者互补以减少诊断误差。支气管无感染、管壁无增厚的轻度柱状、杵状扩张,并支气管扩张病史不明确时,MinIP辨识度高于MPR,单纯应用MPR易于漏诊。
综上所述,CT后处理技术MPR、MinIP较传统胸部CT平扫更清晰显示支气管及其病变,与文献意见一致[25],二者联合运用可明显提高支气管扩张识别度及降低诊断时耗。但胸膜下局限性小支气管扩张,及支气管壁无增厚的单个小囊状或柱状型轻度支气管扩张,部分仍存在诊断时耗长及鉴别困难的问题,2 mm以内小支气管扩张诊断可靠性仍有待进一步研究。

