胃癌侵犯胰腺CT征象在胃癌原发灶可切除评估中的价值
郭萍,唐文才,黄菁慧
胃癌的治疗手段多样,包括手术、放化疗、靶向治疗等,其中手术仍是进展期胃癌获得根治效果的唯一方式[1]。但胃部周围的脏器较多,常发生侵犯周期脏器的情况,其中以胰腺侵犯最常见[2]。证据表明[3],周围脏器侵犯往往增加了手术切除难度,甚至造成原发灶无法切除。目前报道中[4],胃癌侵犯胰腺患者采取联合胰腺切除术的5年生存率仅约5%,治疗价值受到质疑。但也有专家认为[5],联合脏器切除的临床价值值得肯定,但需要考虑胃癌侵犯胰腺情况。当胰腺受胃癌直接侵犯时联合切除才有应用价值,若无直接侵犯时联合胰体或胰尾切除,不仅不能延长患者生存期,而且还会增加胰漏、膈下脓肿等术后并发症的风险[6]。故在术前通过有效的影像学检查明确胃癌侵犯胰腺情况及侵犯部位,对于评估肿瘤可切除性意义重大。本研究对65例术前CT检查诊断为原发性胃癌侵犯胰腺患者进行分析,探讨胃癌侵犯胰腺CT征象对评估胃癌原发灶可切除性的价值,现报道如下。
1 对象与方法
1.1 研究对象
本研究获我院医学伦理委员会批准,选取2017年1月至2018年12月我院收治的65例胃癌患者作为研究对象。其中,男46例、女19例;年龄32~73岁,平均(56.01±6.89)岁。
1.2 纳入与排除标准
1.2.1 纳入标准
①初诊患者;②无腹部手术史与炎症病史;③术前2周内进行了增强CT检查,所得图像清晰;④术前CT诊断为胃癌侵犯胰腺,且无明确的无法切除(肿瘤侵犯包绕腹腔干、肠系膜血管等)因素;⑤经手术证实肿瘤与胰腺关系;⑥患者知情同意。
1.2.2 排除标准
①伴其他恶性肿瘤者;②术前采取过新辅助化疗者;③合并广泛腹腔腹膜后肝转移、淋巴结转移或其他远处转移者。
1.3 CT检查方法
检查前禁食8 h,检查前15 min肌注山莨菪碱10 mg。待起效后口服产气粉3~6 g。仰卧位,用多排螺旋CT(SIEMENS SOMATOM Definition、GE Light Sreed VCT)由膈顶扫描至髂嵴水平。参数:管电压120 kV,自动毫安技术,探测器准直64×0.625 mm,螺距0.984∶1,扫描层厚5 mm,重建层厚0.625 mm。经肘正中静脉注射碘对比剂(300 mg/mL,1.5 mL/kg),速率3.5 mL/s。注射后40 s启动动脉期,70 s启动静脉期扫描。通过工作站重建CT轴位、矢状位、冠状位图像,由2名高资历放射科医师阅片。
1.4 观察指标
测量患者胃癌与胰腺接触或受侵犯胰周CT值。观察记录患者胃癌与胰腺接触面形态及清晰度、肿瘤外侵形态、侵犯胰腺部位。其中, 接触面形态分为4型[7],Ⅰ型:接触面形态无明显变化;Ⅱ型:接触面浅凹陷;Ⅲ型:接触面明显凹陷或呈嵌插征;Ⅳ型:胰腺与胃癌无接触但脂肪间隙密度增高,呈污迹征或淡片影。
1.5 统计学方法
2 结果
2.1 CT诊断胃癌侵犯胰腺的准确率分析
65例患者中,有18例经术前CT发现胃癌与胰腺脂肪间隙消失,诊断为胃癌侵犯胰腺,但术中证实未侵犯胰腺。其余47例经证实为胃癌侵犯胰腺,CT诊断胃癌侵犯胰腺的准确率为72.31%(47/65)。另外,47例确诊的胃癌侵犯胰腺患者中,有16例术中探查发现无法行根治性切除,另外31例患者采取原发灶与胰腺联合切除方案并成功切除。
2.2 胃癌侵犯胰腺的CT影像特征分析
18例未侵犯患者胃癌侵犯胰腺接触面形态为Ⅰ型与Ⅱ型,47例确诊胃癌侵犯胰腺患者则以Ⅱ型、Ⅲ型、Ⅳ型为主,其中16例侵犯无法根治患者均为Ⅳ型。未侵犯患者以接触面清晰居多,而确诊胃癌侵犯胰腺患者则均表现为接触面模糊。三组接触面形态与接触面清晰度均存在统计学差异(P<0.05),见表1。
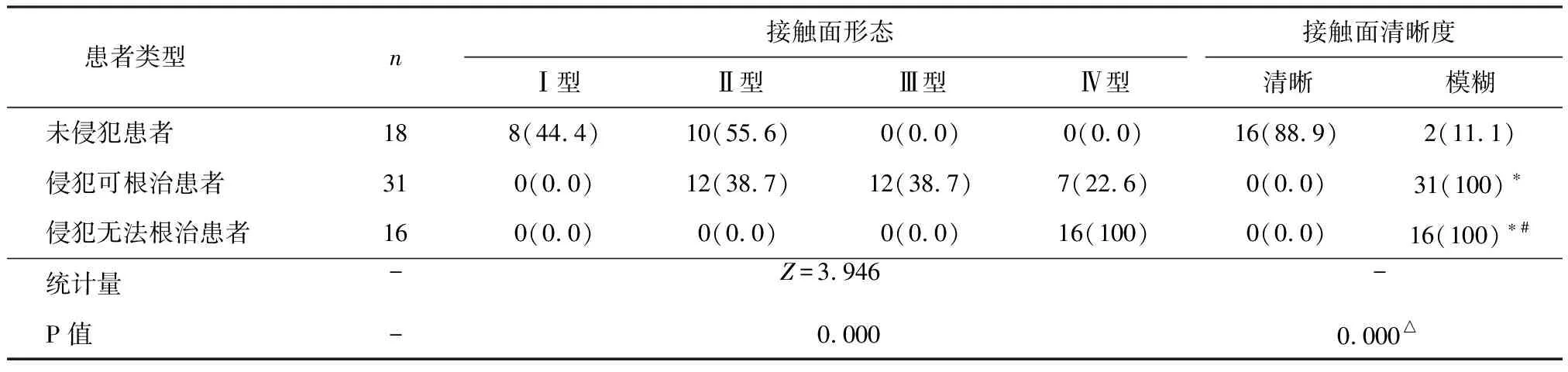
表1 患者的接触面形态与清晰度比较 [n(%)]
注:△采用Fisher精确检验;*与未侵犯患者比较,P<0.05;#与根治手术患者比较,P<0.05
2.3 胃癌侵犯胰腺的形态与侵犯部位分析
未侵犯患者外侵形态以毛刺条状为主,多侵犯胰体;侵犯可根治患者外侵形态以结节外突为主,多侵犯胰体;侵犯无法根治患者外侵形态以模糊片状为主,多侵犯胰头。三组患者肿瘤外侵形态与胰腺受侵犯部位的差异均有统计学意义(P<0.05)。见表2,图1。
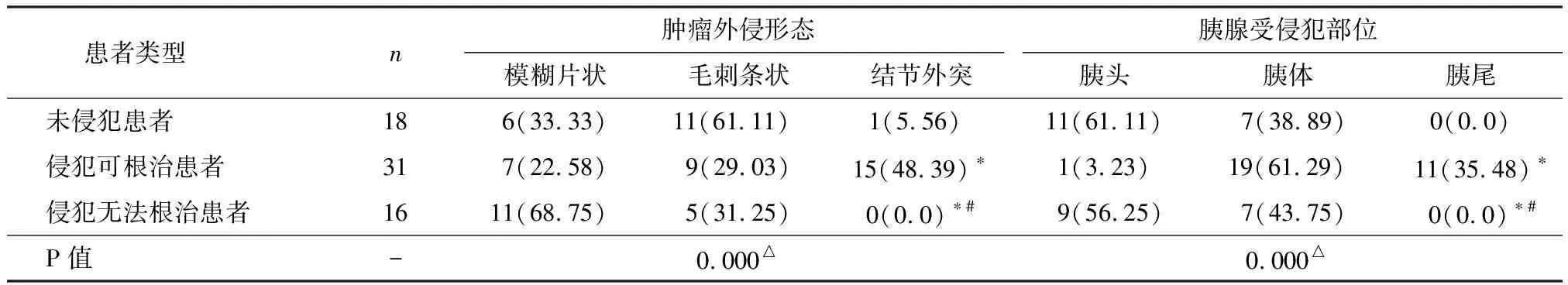
表2 胃癌侵犯胰腺的形态与侵犯部位分析 [n(%)]
注:△采用Fisher精确检验;*与未侵犯患者比较,P<0.05;#与侵犯可根治患者比较,P<0.05
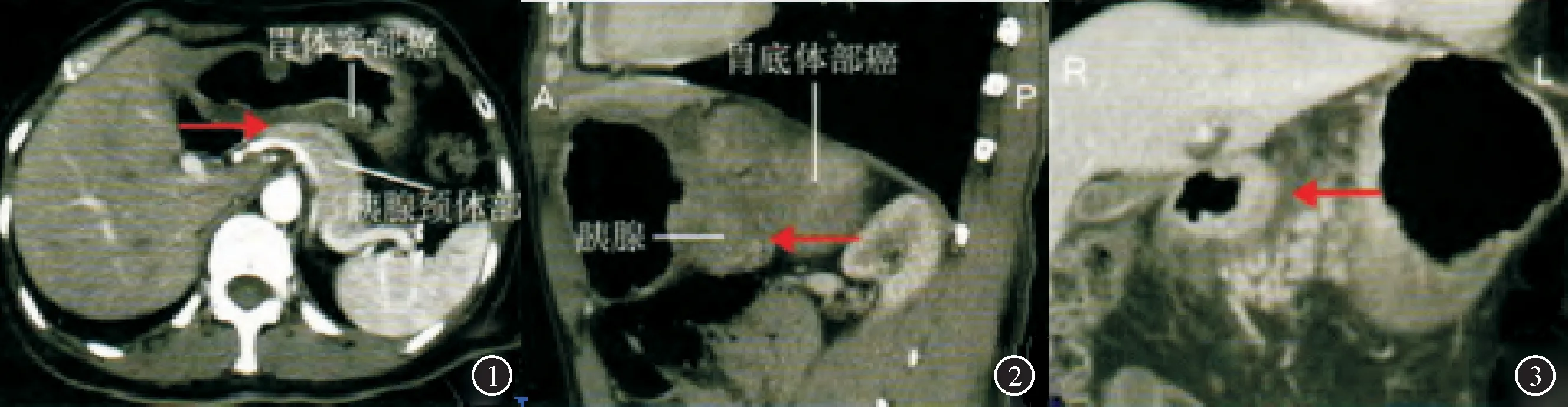
图1胃癌侵犯胰腺的CT影像特征 ①:窦部癌与胰腺颈体部相贴,脂肪间隙消失,但接触面光滑清晰,胰腺边缘正常外突,术中证实未侵犯胰腺;②:矢状位示胃底体部癌与胰腺脂肪间隙消失,接触面模糊,形成不规则嵌插,强化程度较正常胰腺低,术中证实胰尾受侵犯,行原发灶及胰尾部联合切除;③:冠状位示胃癌与胰腺相贴,边界清晰,手术证实胰腺未受侵犯
2.4 不同患者的胰周CT值
未侵犯患者、侵犯可根治患者、侵犯无法根治患者胃癌与胰腺接触处的胰周CT值分别为(-47.21±7.85)HU、(-33.46±6.10)HU、(-11.02±3.13)HU,三组比较差异有统计学意义(F=151.169、P=0.000);两两比较差异均有统计学意义(P<0.05)。
3 讨论
胰腺位于腹膜后,当受到胃癌侵犯尤其是广泛浸润时,可能造成原发灶难以切除甚至无法切除,预后较差[8]。术前通过影像学检查判断胃癌侵犯胰腺情况可为原发灶的可切除性提供参考,是术前手术可行性与手术方案制订的重要依据,其中以CT检查最常用[9-10]。
目前研究认为,胃癌侵犯胰腺为原发灶不可切除的指征之一[11-12]。但外科临床实践发现,部分胃癌小范围侵犯胰腺时,可通过联合脏器切除达到根治目的[13]。故对于胃癌患者而言,术前评估评估胃癌侵犯胰腺与否是制定手术方案的重要前提。本研究对术前CT检查诊断胃癌侵犯胰腺的65例患者进行分析,其中18例患者CT发现胃癌与胰腺脂肪间隙消失,但术中证实未侵犯胰腺;其余47例证实胃癌侵犯胰腺,诊断准确率为72.31%。目前报道的CT诊断胃癌侵犯胰腺的准确率在72%~91%[14],本研究准确率与上述研究相符。胰腺间脂肪间隙消失是目前诊断胃癌侵犯胰腺的主要依据,但易造成假阳性[15]。如患者体型消瘦或胰胃韧带短,也可能出现脂肪间隙消失的情况,这是造成CT误诊的主要原因[16-17]。
另外,47例确诊的胃癌侵犯胰腺患者中,仅31例成功采取原发灶与胰腺联合切除,有16例术中探查发现无法行根治性切除。通过对比发现,根治手术患者多为胰体尾受侵,无法根治患者则多为胰头。专家认为[18-19],胰头解剖结构复杂,肿瘤浸润常会延续至肝门等处,使边界,模糊,故受侵犯者根治性切除率低,联合脏器切除也难以获得阴性切缘。胰腺受侵犯但范围局限通过联合切除仍有望实现根治,但若肿瘤浸润性生长使边界模糊,可脂肪间隙密度增高,通常提示难以根治性切除,可作为临床评判的参考[20-21]。胃癌外侵的CT特征以结节外突为主,常呈嵌插样,侵犯范围相对局限,故该类患者的原发易于切除[22]。侵犯无法根性患者的胃癌外侵CT特征则以片状模糊形态为主,常浸润广泛,使切除难度增加[3]。此外,与未侵犯患者比较,侵犯可根治患者与侵犯无法根治患者的胃癌外侵更易发生在胰腺与胃邻近区域,提示胃癌外侵明显者有着更高的胰腺受侵风险,符合生物学行为逻辑[24-25]。
结合本研究,在CT检查胃癌侵犯胰腺时候应注意一下问题:①灵活应用窗技术。脂肪间隙内“污迹征”浸润在常规窄窗上通常无法显示,需调至宽窗[26],以正常脂肪间隙内均匀噪点结构显示。②多方位观察。胃和胰腺的解剖结构存在上下关系,轴位可能难以观察到间隙,甚至因容积效应造成间隙模糊。此时可在矢状位上观察两个脏器的短轴横断面。本研究中侵犯无法根治患者缺少相应病理学检查的验证,无法排除炎性粘连的可能性,为不足之处。
综上所述,胃癌侵犯胰腺的接触面多在胃癌外侵明显处,且接触面模糊,胰腺呈内凹或嵌插征;若接触面清晰,则提示胃癌与胰腺仅是相贴,并无侵犯。当胰腺与胃癌的脂肪间隙密度明显增高或出现索条、淡片征时,应警惕原发灶无法根治切除的可能。

