ACD 联合同种异体骨植骨治疗早期股骨头坏死初期报告
王林 王宇钏 刘小庆 李会杰
股骨头坏死(osteonecrosis of femoral head,ONFH)又称股骨头缺血性坏死(avascular necrosis of femoral head),是多种危险因素引起的股骨头骨组织坏死,多发于20 ~40岁青壮年,男性多于女性,多为双侧发病[1],疾病早期未及时诊断或治疗,约90%的ONFH 患者会在1 ~4 年内发生股骨头塌陷,继而造成骨性关节炎,而后大部分患者需要进行THA[2],但由于假体本身的使用寿命、假体松动、医源性错误等原因,THA 术后患者常需要再次接受人工髋关节翻修术[3]。同时,随着MRI 的广泛应用,股骨头坏死的早期诊断率增高,保髋治疗逐渐成为骨科医师关注的焦点,股骨头坏死的早期治疗目标是减轻症状的同时积极保留股骨头。目前常用的治疗早期股骨头坏死的治疗方法有髓芯减压术、带血管/不带血管的骨移植术、多孔金属棒移植术[4-6];其他还有带血管蒂或肌蒂的骨瓣转移术、股骨近端截骨术等手术疗法。而髓芯减压术由于其微创不影响后续髋关节置换等优点,目前仍是治疗早期股骨头坏死最常用的手术方法[7],与植骨术联合应用在早期股骨头坏死的治疗中取得了良好的手术效果[8]。2013 年,Landraeber 在髓芯减压术中加入了新的器械——X-Ream 经皮扩张式铰刀,优化了传统髓芯减压术,并取得了一定的临床效果[9-10]。2015 年6 月至2015 年10 月,本科采用Landraeber 的ACD 并应用同种异体骨植入术填充空腔治疗早期股骨头坏死56 例92 髋,经过10 ~26个月的随访,初步取得了满意的临床疗效,现报告如下。
1 资料与方法
1.1 手术器械与骨移植材料
X-Ream 经皮扩张式铰刀(WRIGHT 公司);同种异体骨植入材料(山西奥瑞生物材料有限公司)。
1.2 一般资料
本次研究病例共56 例92 髋,男48 例,女8 例,年龄23 ~50 岁,中位年龄35 岁,其中单侧20 例,双侧36 例。按ARCO 分期标准分为Ⅰ期9 髋(Ⅰa 5 髋,Ⅰb 3 髋,Ⅰc 1 髋),Ⅱ期83 髋(Ⅱa 3 髋,Ⅱb 47 髋,Ⅱc 33 髋)。
1.3 手术方法与术后处理
患者取平卧位,常规消毒铺单,将G 型臂摆在恰当的位置以便于术中对位置的把握,于患侧股骨大转子下2 cm用克氏针定位进针位置到股骨头坏死部位,在皮肤上切1 cm切口,用直径3.2 mm 的螺旋导针于大转子和股骨颈之间钻入坏死区至软骨下2 ~3 mm(见图1A),之后用直径9 mm带有钻头的筒状钻沿导针扩大隧道至坏死区(见图1B),以上两步都需要在G 型臂的指引下进行,避免破坏股骨头软骨。之后用X-Ream 经皮扩张式铰刀尽可能多地去除死骨(见图1C),冲洗隧道及空腔。在G 型臂透视下将同种异体骨植入并打实(见图1D)填充空腔,直至塞满股骨颈处的减压通道。本手术的手术要点为术前充分阅读X 线片、CT、MRI,明确坏死部位,术中定位针钻入坏死区中心部位,应用铰刀尽量多地切除坏死组织,同种异体骨要打压夯实,避免留有空腔。术后24 h 内给予抗生素q6h,平躺于床上。第二天开始在床上无负重功能性锻炼髋关节活动。术后3 个月内无负重拄拐行走,之后部分负重,期间按时复查,视骨盆正位、蛙式位X 线表现情况逐渐可弃拐自由活动。
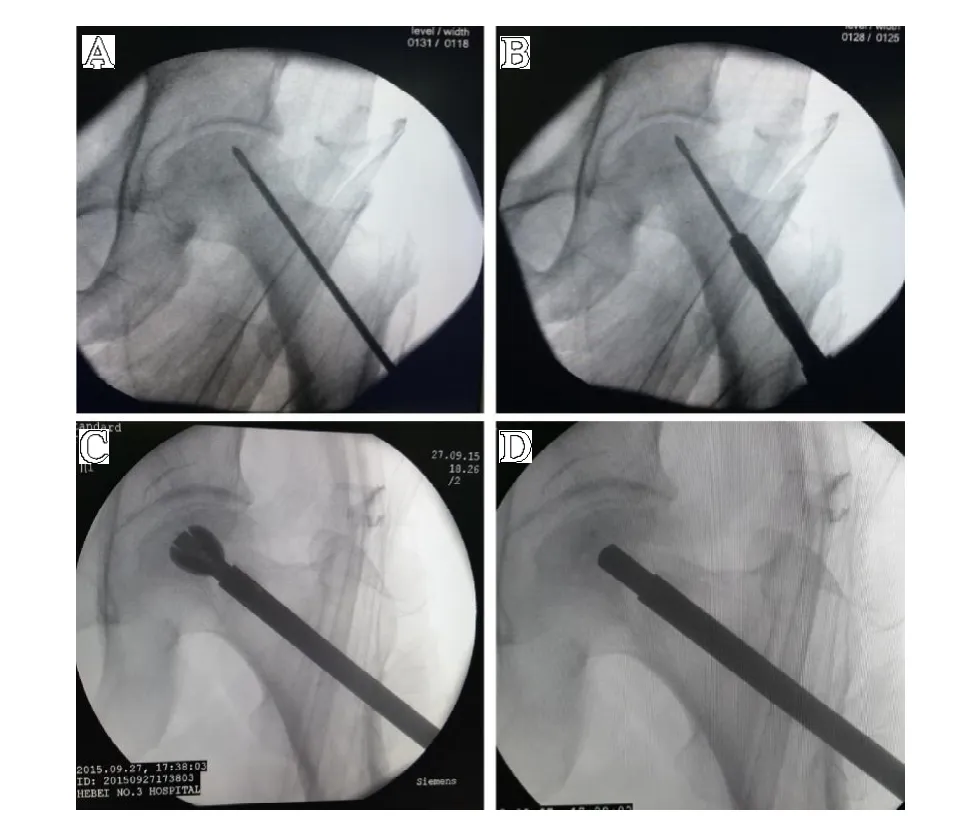
图1 A.用直径3.2 mm的螺旋导针于大转子和股骨颈之间钻入坏死区至软骨下2 ~3 mm;B.用直径9 mm 带有钻头的筒状钻沿导针扩大隧道;C.用X-Ream 扩张式铰刀尽可能多地去除死骨;D.将同种异体骨植入并打实
1.4 评价指标
根据术前术后X 线片表现、疼痛VAS 评分、Harris 评分标准进行评价。Harris 评分由四部分组成,分别为疼痛44分、功能47 分、畸形4 分、活动范围总分5 分(指数值由活动度数与相应的指数相乘而得,活动范围的总分为指数值的和乘0.05),满分100 分。90 ~100 分为优,80 ~89 分为良,70 ~79 分为可,<70 分为差。ARCO 分期进展,股骨头塌陷,疼痛不缓解,需行全髋关节置换术为手术失败。
1.5 统计学方法
应用SPSS 21.0 统计软件进行数据处理,对患者治疗前、后的Harris 评分、疼痛VAS 评分进行自身配对t 检验、方差分析。值定为0.05,P<0.05 为差异有统计学意义。
2 结果
56 例患者术后均获随访,随访时间10 ~26 个月(平均22 个月),Harris 评分较术前明显提高,由平均(72.5±4.3)分提升为平均(85.2±10.2)分(t=8.75,P<0.05),疼痛VAS评分明显降低,由平均(6.33±0.67)分降为平均(2.73±2.22)分(t=12.33,P<0.05)(见表1)。其中共14 个患者24 髋手术失败,其中IIc 期的占10 例16 髋,ARCO I 期及IIa 期的患者成功率为100%,总体优良率为73.9%。股骨头坏死ARCO 分期为IIb 期及以上的共33 例59 髋,其中Harris 评分为优34 髋,良17 髋,成功率为86.4%(见表2)。ARCO分期为IIb 期以下的为23 例33 髋,术后Harris 评分为优4髋,良13 髋,优良率为51.5%。两组患者术前Harris 评分比较差异无统计学意义(t=0.069,P>0.05),术后Harris 评分比较差异有统计学意义(t=4.45,P<0.05)。在所有病例中,酒精性共42 例70 髋,术后优良率为72.9%;激素性7例11 髋,优良率为81.9%;特发性7 例11 髋,优良率为72.7%(见表3)。术后随访均未出现植骨处感染、排异反应及股骨颈骨折等并发症。
典型病例:患者,男,50 岁,双侧股骨头坏死(ARCO分期:左侧IIa,右侧IIc),采取ACD 联合同种异体骨植骨术手术治疗,随访12 个月,患者无疼痛,活动正常,生活可以自理,随访结果疗效优。患者治疗前X 线显示,双侧股骨头密度不均匀,斑点状表现,骨硬化,囊性变,髋关节间隙无明显变窄,无股骨头塌陷(见图2A-C)。MRI 显示左侧股骨头外上顶处低信号区,面积右侧约30%,左侧约10%(见图2D-E)。治疗后12 个月X 线、CT 显示:左侧股骨头形态可,骨密度不均匀增高及散在囊性变,双髋关节面平滑,无狭窄(见图2F-G)。
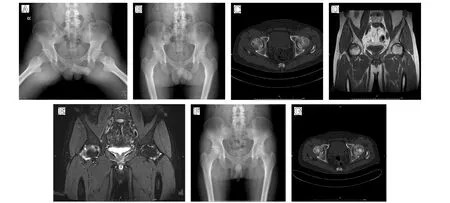
图2 A-C.治疗前骨盆正位、蛙式位、髋关节CT示双侧股骨头密度不均匀,骨小梁排列紊乱,骨硬化,囊变形成,间隙无明显改变,无股骨头塌陷;D、E.治疗前MRI 示股骨头外上顶处低信号区,面积约30%,左侧约10%;F、G.治疗后12 个月骨盆正位、髋关节CT 显示双侧股骨头形态良好,骨密度不均匀增高及散在囊性变,双髋关节面完整连续,关节面无狭窄
表1 术前、术后Harris 髋关节评分比较(n=92,

表1 术前、术后Harris 髋关节评分比较(n=92,
时间 髋数 Harris 评分 VAS 评分术前9272.5±4.36.33±0.67术后9285.2±10.22.73±2.22
表2 不同ARCO 分期髋的术前、术后Harris 髋关节评分比
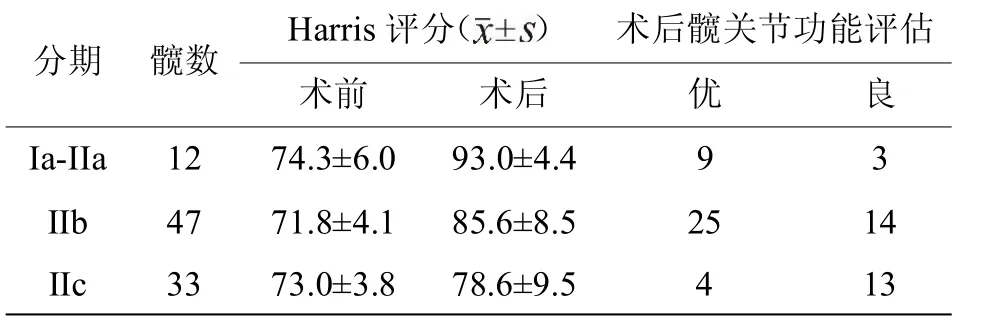
表2 不同ARCO 分期髋的术前、术后Harris 髋关节评分比
注:IIb 期及以上与IIc 期相比术前Harris 评分无统计学意义(t=0.069,P>0.05);术后Harris 评分有统计学意义(t=4.45,P<0.05)。
表3 不同危险因素股骨头坏死的术前、术后Harris 髋关节评分比较
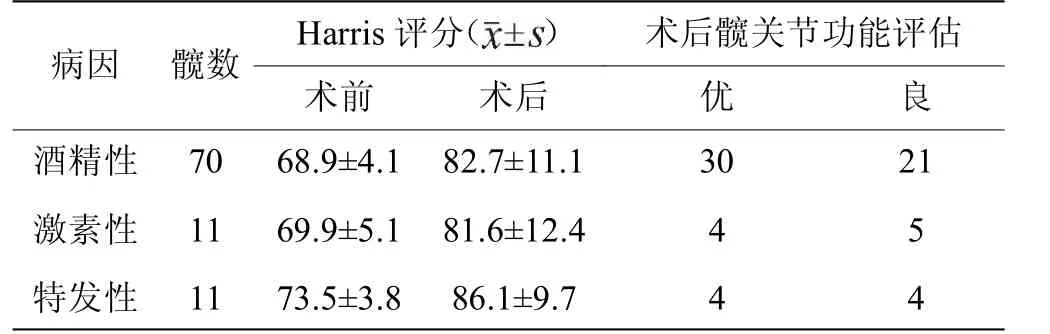
表3 不同危险因素股骨头坏死的术前、术后Harris 髋关节评分比较
注:术前Harris 髋关节评分比较F=3.48,P>0.05;术后Harris 髋关节评分比较F=0.79,P>0.05。
3 讨论
由于股骨头内压力增高是导致股骨头坏死的原因之一,故髓芯减压术是临床上治疗早期股骨头坏死的常用手术方式,髓芯减压的手术方式通过对坏死区的减压可达到降低骨内压力,清除坏死病灶,期望恢复血供促进骨再生,从而减轻疼痛,延缓坏死进展[11]。传统髓芯减压虽然可以有效减慢股骨头坏死进程,但对促进股骨头坏死区域的修复和恢复关节面力学支撑作用较小[12],髓芯减压与骨移植术联合应用,通过在通道内打压植骨可以增加股骨头的强度,改善负重的载荷,降低股骨头塌陷的可能,是目前治疗早期股骨头坏死的主要治疗手段[13]。
植骨术可采取自体骨移植术和同种异体骨移植术,自体骨移植术一般取髂骨骨松质,但自体骨数量有限,可能增加创伤和手术并发症。和取自体骨相比,同种异体骨具有容易获取、量大、无取自体骨的创伤与并发症的优势,所以本次临床研究选取同种异体骨作为植骨材料,这样能保证髓芯减压手术的微创效果,通过打压植骨也可恢复股骨头部分强度[14]。
本研究采用脱钙骨基质与冻干骨松质骨、皮质骨颗粒对减压刮除死骨后的空腔进行填充打压,冻干骨颗粒具有一定的生物力学强度,植入骨缺损后,通过破骨、成骨细胞活跃相互作用逐渐完成自体骨替代过程。同时应用脱钙骨基质良好的骨诱导作用[15-16],与冻干骨联合应用可以在机体自身环境下很好地作用于髓芯减压术后的股骨头骨缺损,使股骨头达到一定的生物力学强度[17-19]。
本研究采用改良髓芯减压方法,利用X-Ream 逐步扩张式双刃铰刀沿减压隧道置入股骨头坏死区铰烂并去除坏死区骨质,然后采用同种异体骨对空腔进行填塞打压填充空腔及减压通道。该术式继承了传统髓芯减压的优点[10,20],又通过打压植骨分散软骨下骨应力,利用冻干骨颗粒的生物力学强度,对股骨头起到较好的力学支撑作用。同时,异体骨有很好的的骨传导作用,可作为骨再生爬行替代的支架,再配合脱钙骨基质的较强的骨诱导作用,有利于新骨的再生。同时该手术方式采用了新的器械:可扩张式双刃铰刀,该器械在传统髓芯减压的基础上更加有效地去除股骨头坏死区的面积,减压也更为彻底,为异体骨的生长提供了较好的血供。
在本研究中,所有患者均采用ACD 治疗,并应用同种异体骨对坏死空腔及隧道进行了打压植骨,患者均未出现转子下骨折等传统髓芯减压的手术并发症,证实同种异体骨的力学优点。本研究中股骨头坏死ARCO 分期为IIb 期及以上的共33 例59 髋,其中Harris 评分为优34 髋,良17 髋,成功率为86.4%。ARCO 分期为IIb 期以下的为23 例33 髋,术后Harris 评分为优4 髋,良13 髋,优良率为51.5%。整体优良率为73.9%,取得了满意的手术疗效,但改良髓芯减压术较传统髓芯减压术在手术时间及手术费用上有所增加,主要为双刃铰刀去除股骨头坏死骨质时时间较长所致。
Ueo 等[21]对股骨头坏死的力学变化进行了限元方法分析后认为,股骨头坏死骨周围的应力集中会导致早期股骨头坏死病情的进展。应力集中使得股骨头内的骨小梁发生微骨折,严重影响着股骨头内的力学分布和坏死骨组织的修复,使得软骨下骨难以提供有效的力学支撑。因此对早期股骨头坏死的治疗强调将坏死骨彻底刮除,以消除应力集中。而改良的髓芯减压植骨不但具有创伤小、不损坏关节囊周围血运及不影响后续髋关节置换的优势,且较单纯减压植骨能更有效地去除坏死组织。但Landqraeber 等[22]通过研究发现全部移除股骨头坏死区域是非常困难的,尤其是对于一些坏死范围较大的早期患者,所以对术前骨头坏死区域范围的大小是手术成败的关键,而对手术器械的进一步改进可以更有效地去除股骨头内坏死骨的坏死面积,近年来骨髓间充质干细胞在早期股骨头坏死的治疗中经常与髓芯减压植骨联用,也取得了良好的临床效果[23-24]。
总的来说,改良髓芯减压术联合同种异体骨植入在本次研究中展现了其手术创伤小、并发症少、不影响后续手术等优势,且取得了满意的临床效果,相信在以后器械的改进,植骨材料的进步会为治疗早期股骨头坏死带来更好的进展。

