颈椎术后视力丧失扭转临床报道一例
朱天飞 陈晓生 张睿 李芳 颜滨*
作者单位:1 广州医科大学,广东广州,510182;深圳市第二人民医院2 脊柱外科;3 麻醉科,广东深圳,518035
术后视力丧失(post-operative visual loss,POVL)是一种较为罕见但却毁灭性的术后并发症,有研究报道[1]常规外科手术术后发现视力丧失的发生率为0.000 8%~0.02%,在脊椎手术术后的发生率为0.09%~0.2%。术后视力丧失(POVL)[2]包括了缺血性视神经病变(ischemic optic neuropathy,ION)、视网膜缺血(retinal ischemia,RI)、皮质盲(cortical blindness,CB)和可逆性后部脑病综合征(posterior reversible encephalopathy syndrome,PRES),其中缺血性视神经病变最常见[3],然而针对该并发症的具体发生机制的研究却仍不清晰。目前公认的高危因素[4]包括了高血压、糖尿病、红血球增多症、抽烟、肾衰竭、狭角性青光眼、病态肥胖、血管动脉粥样硬化和胶原血管病等。同时针对手术风险,有部分研究[1]认为是否使用头架、手术时长、术中出血、低血压及贫血,可能会对术后视力改变产生影响。大多数的病例报道都是针对术后视力完全丧失的病人,笔者报告了1 例在俯卧位接受颈椎手术的患者术后所出现的短暂视力丧失(POVL),该患者视力下降在短期内得到了改善。笔者对患者术前及术中的高危因素及术中多次血气分析进行了分析讨论,该病例为短时间内完成逆转的病例,值得从中吸取一定的经验和教训。
1 病例资料
该患者因“反复颈部不适3 年余,右上肢麻木无力1 d”入院,入院时头晕,无间隙性跛行,无脚踩棉花感,无发热、寒战,无恶心、呕吐,无头痛,无视物模糊,无听力减退,无大小便障碍。双眼视力5.0,正常瞳孔等大等圆,直径约4 mm,双侧瞳孔等大等对光反射灵敏。患者自述“高血压病史”8 年余,最高血压为150/95 mmHg,服用降压药物,既往血压控制尚可。查体:左上肢麻木,感觉减退,以C7支配区明显,BMI:25.5。影像报告:颈椎正侧过伸过曲位(2018-03-06)示:颈椎第4-6 椎体及附件边缘骨质增生,各椎体及附件未见明显骨质破坏;颈椎MR 平扫(2018-03-06)示:椎间盘变性伴C3/4-C6/7椎间盘不同程度膨、突出,C5/6水平椎管狭窄,脊髓受压变性。双下肢动静脉B 超(2018-03-07)示:双下肢动脉硬化并多发小斑块形成。检验报告:甘油三脂5.06 mmol/L,总胆固醇5.43 mmol/L,肝功能、肾功能及血常规未述明确异常。患者于入院第三天在插管全麻下行“第五颈椎后路单开门椎管减压术”。予舒芬太尼25 g、依托咪酯乳剂20 mg、罗库溴铵50 mg常规诱导顺利插入7.5 号加强型气管导管,术中持续予右美托咪定(0.4 g/h/kg)、丙泊酚(TCI,2.5 g/mL)、瑞芬太尼(TCI,3.5 ng/mL)维持,患者取俯卧位,头部运用俯卧位专用啫喱头垫固定,确认手术体位无殊后,予常规消毒铺巾。手术开始后120 min,患者急性出血2 000 mL,最低血压为80/50 mmHg,考虑患者术中急性大量出血,立即予自体血回收,同时予间断推注去氧肾上腺素、增加输液量,维持血压100/70 mmHg 上下,手术开始后150 min 开始输注红悬液6 U 和自体血500 mL,生命体征平稳。手术时间维持约4 h。术中分别于手术开始、手术第120 min 和手术结束前行动脉血气分析,见表1。
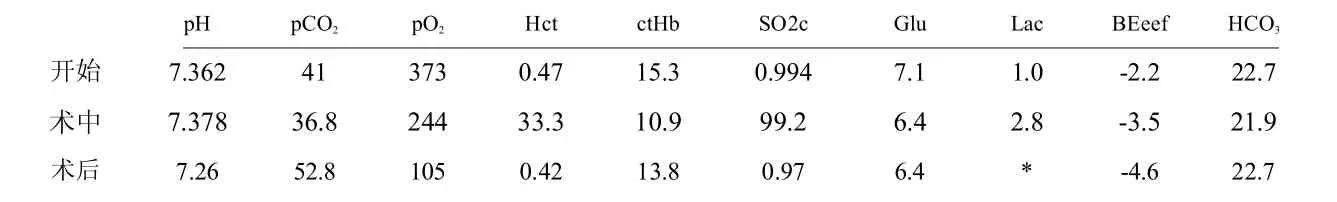
表1 颈椎手术术前、术中及术后血气分析
术中入量5 000 mL;出量4 850 mL(其中出血3 500 mL,尿量1350 mL)。术后发现患者下颌2cm×3cm 淤红,硬结伴0.5cm×0.5cm水疱破溃,少许渗液。手术结束后,患者生命体征平稳,意识、呼吸恢复良好,予顺利拔除气管导管,经PACU 观察30 min 后安返病房,回病房后患者诉双眼视物不清,光感较弱,查体示双侧瞳孔等大等圆,对光反射灵敏,嘱患者密切观察,请眼科会诊等。术后6 h,患者诉左眼视物基本恢复,光感无殊,右眼仍视物模糊,光感较对侧弱,颞侧视野缺失。眼科查体示:双眼结膜轻充血,角膜透明,前房深,瞳孔圆,对光反射灵敏,晶体透明,眼底视盘色淡红,界清,视网膜血管走行正常,后极部未见明显出血、渗出,视网膜平伏,指测眼压Tn。考虑诊断为“缺血性视神经病变od”。建议予前列地尔10 g 静推,桂哌齐特320 mg+生理盐水100 mL 静滴,同时予临嘱口服甲钴胺,维生素营养神经。术后8 h,患者述右眼视野恢复,视物仍有模糊,较前稍有好转,光感增强,但仍然较对侧弱。术后第一天起,予甲钴胺注射液500 g 静推(qd),神经节苷脂注射液100 mg+生理盐水100 mL 静滴(qd)、维生素B12注射液0.5mg+生理盐水10mL 肌注,维生素B1片10mg+维生素C 片100mg口服,同时予血栓通注射剂150 mg+生理盐水250 mL 静滴,右旋糖酐40 氯化钠注射液500mL 静滴。对症处理后第2 天,患者右眼视物逐渐清晰,光感逐渐加强,术后第5 天患者,右眼基本恢复视力,但仍较对侧稍弱。准予出院,嘱患者继续眼科随访。
2 讨论与分析
术后视力丧失(POVL)是一种较为罕见但却是毁灭性的术后并发症,有研究指出术后视力丧失(POVL)的分型[2]包括:缺血性视神经病变(ION);视网膜中央动脉阻塞(CRAO);皮质盲(CB);可逆性后部脑病综合征,其中缺血性视神经病变(ION)最为常见,大概占到术后视力丧失80%的比例。患者术后出现双侧视物模糊,右侧为著,同时结合患者术后的眼底检查示“眼底视盘色淡红,界清,视网膜血管走行正常,后极部未见明显出血、渗出,视网膜平伏”基于以上表现,我们高度怀疑此病例为缺血性的视神经病变(ION),但缺乏相关支持。在报道中提及的术后视力丧失(POVL)的个例报道中[5-6],大部分患者的视力并没有得到恢复。而在本例报道中,通过早期诊断,对症处理后,患者的视力到了显著的恢复。
对于术后视力丧失发生的机制,目前仍没有明确的机制解释。针对术后视力丧失的回顾研究[7-10]提出了部分可能导致术后视力丧失发生的高危因素。按照分类可以分为术前高位因素及术中高危因素。术前的高危因素包括了肥胖、高血压、糖尿病、凝血障碍、年龄等;术中的高危因素包括了术中麻醉时间、术中出血、术中贫血等。术前高危因素:男性的优势值(OR 值)为2.5,肥胖的优势比(OR 值)为2.8[7];本例患者为偏肥胖男性,BMI:25.5(超过标准的23.9)。一份针对541 485 名患者的回顾性研究[8]报道:伴有靶器官受损的糖尿病优势值(OR 值)为13.1,凝血障碍的优势值(OR 值)为4.4,神经障碍的优势值(OR 值)为2.8,瘫痪的优势值(OR 值)为6.0,该患者未无上述高位因素。一份针对缺血性视神经病变类型的回顾研究[9]报道:年龄45 ~64 岁的优势值(OR 值)为3.7,外周血管病变的优势值(OR 值)为6.4;该患者年龄为53 岁,且术前的血管超声提示了双下肢动脉硬化并多发小斑块形成,同时该患者甘油三脂及总胆固醇偏高,均属于外周血管病变。该患者既往高血压病史8 年余,最高血压为150/95 mmHg。有研究[5]在对术后视力丧失的患者进行颅脑MRI 的检查中发现:患者的视网膜中动脉出现栓塞。本例病例报道的患者血管一般情况较差,既往高血压病史8 年余,最高血压为150/95 mmHg;双下肢动脉发现多发的硬化并多发小斑块形成,甘油三脂及总胆固醇偏高,所以也不无法除外小动脉栓塞引起视神经损伤可能。针对术中的高危因素的研究,有研究[9]报道:术中贫血的的优势值(OR 值)为5.9,术中低血压的优势值(OR 值)为10.1,输血的优势值(OR值)为4.3,本例患者在术中出现大量出血,出量约2 000 cc,同时出现了一过性的低血压,血压最低为80/50 mmHg,予自体输血及红悬液输注后血压恢复正常。有研究[10]认为:过度的输液量会导致术后视力障碍的发生,文章中提到发生术后视力障碍的患者,术中平均输入量约9 700 cc,而普通手术的输液量为4 600 cc。本例患者的术中输入量为5 000 mL,术中输液总量为5 000 mL,术中尿量1 350 mL,术中出血3 500 mL。同时该患者手术时长约4 h,患者手术中运用俯卧位专用啫喱头垫固定,术后发现患者下颌2 cm×3 cm 瘀红,硬结伴0.5 cm×0.5 cm 水疱破溃,少许渗液,不除外局部压迫导致缺血引起的视神经病变。除了上诉的可能高危因素外,笔者对手术开始、出血后及手术结束时的血气测定进行分析。笔者发现该患者的总血红蛋白在大量出血后出现了降低,输血后得到了上升(15.3—10.9—13.8),氧分压在大量出血后出现明显降低(373—244);在进行术中输血后,注意到pH 的不断降低(7.378—7.26),二氧化碳分压不断升高(36.8—54.8),有理由怀疑可能是因为急性出血阶段的血红蛋白下降,导致血管及组织的含氧量下降,同时pH 不断降低;在缺氧和H+的作用下,微血管的进一步挛缩导致,视神经缺血进一步加重,可能伴有小动脉的挛缩。
在治疗方面,一份个案报道[5]中对患者进行静脉注射1 g 甲泼尼龙治疗3 d,随后改用口服泼尼松龙(60 mg),给药3 d,然后逐渐到30 mg,给药3 d。该患者接受了20 d 的治疗后症状明显缓解,4 个月后视力明确恢复。由于本次的病例考虑为眼部供血不足引起的缺血性视神经病变。笔者予对症甲钴胺注射液500 g 静推(qd),神经节苷脂注射液100 mg+生理盐水100 mL 静滴(qd)、维生素B12注射液0.5 mg+生理盐水10 mL 肌注,维生素B1片10 mg+维生素C 片100 mg 口服,同时予血栓通注射剂150 mg+生理盐水250 mL 静滴,右旋糖酐40 氯化钠注射液500 mL 静滴,此治疗一直维持到患者出院。患者术后8 h 开始逐渐恢复视力,光感逐渐增强,到术后第3 天左眼基本恢复正常,右眼光感基本恢复,视物仍模糊;术后第5 天患者,右眼基本恢复视力。
3 总结
尽管许多病例报道了术后视力丧失,但是发生的机制仍未明确,且其中大部分的患者最后未能恢复正常视力,本例患者由于早期的及时诊断,患者取得较好的预后。本例患者暴露的危险因素包括了高血压、高血脂、术中出血量大、手术时间长、术中低血压、术中压迫等。同时结合术中动脉血气分析的结果,有理由怀疑术中微循环异常可能导致了局部血管缺血引起的视神经病变。在诊疗方面,早期明确视力障碍的诊断,通过眼底检查明确分型,通过有效的干预以期取得较好的预后。这个病例报道也同时提醒了各位临床医师在对待类似病人的处理应该更加谨慎,包括术前评估风险、术中控制出血、控制血压、早期诊疗及治疗方案选择等,从而降低俯卧位脊柱手术的术后视力丧失发生几率。

