婴幼儿喘息患者的肺功能评估及相关药物干预有效性研究
孔亚丽, 连鹏强, 安妮, 郑平, 曾志涌
由于婴幼儿时期呼吸道解剖、生理特性、免疫功能等的特殊性,在罹患下呼吸道疾病时,其出现喘息症状的风险显著高于年长儿。喘息性疾病更容易造成患儿的肺功能异常,可给其生理和心理健康均带来严重影响,也给家庭和社会带来沉重的精神和经济负担。但是目前我国对于儿童喘息性疾病的控制水平并不理想,这与家长对疾病的认知不足,以及临床对于疾病的规范化管理不完善有关[1-2]。临床上大多数情况下,婴幼儿的喘息症状为暂时性的,当疾病诱因被有效控制时,喘息症状则随之消失,但是仍有部分患儿存在持续的、反复发作的喘息,国内外目前对于喘息患儿是否需要进行早期干预仍然存在一定争议[3-4]。因此,采取合适的方法对婴幼儿喘息患者的肺功能进行全面评估,并据此制定相应的干预方案,是改善气道高反应性、减轻气道慢性炎症、减少喘息发作、提高生活质量的关键环节。鉴于此,本研究对近年来在本院治疗的≤5岁喘息患儿进行肺功能评估,采用不同方案进行干预,并对干预疗效进行监测,探讨早期肺功能评估对于婴幼儿喘息治疗方案制定的指导作用。现报道如下。
1 资料与方法
1.1 临床资料 选择2016年4月至2019年3月在本院治疗的≤5岁喘息患儿312例,按随机数字表法分为观察组和对照组各156例。观察组中男80例,女76例;年龄0~1岁22例,>1~3岁56例,>3~5岁78例;肺炎76例,喘息性支气管炎45例,毛细支气管炎9例,支气管哮喘26例。对照组中男83例,女73例;年龄0~1岁26例,>1~3岁50例,>3~5岁80例;肺炎67例,喘息性支气管炎47例,毛细支气管炎10例,支气管哮喘32例。两组患儿在性别、年龄、疾病类型方面比较差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准 参照《诸福棠实用儿科学》[5]中相关疾病的诊断标准。
1.3 纳入标准 (1)符合相关疾病的诊断标准;(2)入组前12 h内未使用过短效支气管扩张剂,且入组前24 h内未使用过茶碱类、长效β2受体激动剂和糖皮质激素类药物;(3)患儿家属均自愿参加本次研究,并签署知情同意书,本研究经本院医学伦理委员会批准。
1.4 排除标准 (1)重症肺炎且合并呼吸衰竭、心功能衰竭等严重并发症;(2)存在胸廓先天性畸形、先天性心脏病、支气管异物、支气管肺发育不良等可能影响肺功能的疾病。
1.5 检查方法
1.5.1 儿童哮喘预测指数(asthma predictive index,API)评估 在过去1年内喘息次数≥4次,且具有1项主要危险因素或2项次要危险因素则诊断为API阳性,否则为API阴性。主要危险因素包括:(1)父母有哮喘病史;(2)经医生诊断为特异性皮炎;(3)有吸入变应原致敏的依据。次要危险因素包括:(1)有食物变应原致敏依据;(2)血常规检查结果显示外周血嗜酸粒细胞≥4%;(3)喘息与感冒无关。其中,致敏原检查以皮肤点刺试验结果作为参考依据,以皮肤出血红斑、水肿或风团为阳性,表示对该抗原过敏。
1.5.2 肺功能潮气分析 采用德国耶格公司小儿肺功能仪对所有入组患儿进行肺功能潮气分析,在患儿保持安静或睡眠的情况下连续进行5次检查,每次潮气呼吸次数应≥20次,计算平均值,获得潮气呼吸流速容量曲线和达峰时间比(time to peak expiratory flow/expiratory time ratio,TPTEF/TE),TPTEF/TE在23%~28%为通气功能轻度阻塞,15%~22%为中度阻塞,<15%则为重度阻塞。
1.5.3 支气管舒张试验 完成潮气分析后,给予患儿支气管扩张剂雾化吸入,15 min后再次进行潮气分析,TPTEF/TE和潮气呼吸流速容量曲线和达峰容积比(volume to peak expiratory flow/expiratory volume ratio,VPTEF/VE)任意一项指标在吸入前后的改善率≥15%,则可诊断为支气管舒张试验阳性。
1.6 治疗方法 (1)第1~4周,观察组患儿给予糖皮质激素+β2受体激动剂吸入治疗,每日2次;并给予口服孟鲁司特钠,每日1次;对照组仅给予口服孟鲁司特钠,每日1次。(2)第5~8周,观察组患儿给予糖皮质激素雾化吸入治疗,每日2次,并给予口服孟鲁司特钠,每日1次,对照组仅给予孟鲁司特钠。(3)第9~12周,观察组患儿仅给予口服孟鲁司特钠,每日1次,对照组不给予任何药物干预。
1.7 观察指标 (1)哮喘症状评分:治疗前和治疗4、8、12周后,采用哮喘日、夜间症状评分量表对所有患儿进行哮喘症状评分,日、夜间症状采取6级计分法,从“无症状”至“症状严重”依次计为0~5分;(2)喘息复发次数:定期随访,观察患儿的临床症状和药物不良反应,统计12周内喘息复发的次数,如出现喘息复发或其他不适症状应及时采取相应治疗措施。
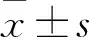
2 结果
2.1 API阳性与阴性患儿采用不同方案的哮喘症状评分比较 见表1。
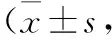
表1 API阳性与阴性患儿采用不同方案的哮喘症状评分比较分)
注:与对照组比较,at=2.021,2.259,P<0.05。
表1结果表明,API阳性和阴性患儿治疗4周、8周、12周后,哮喘症状评分均显著下降,差异有统计学意义(P<0.01)。API阳性患儿中,两组治疗前、治疗4周后哮喘症状评分比较,差异无统计学意义(P>0.05);治疗8周、12周后观察组哮喘症状评分显著低于对照组,差异有统计学意义(P<0.05)。API阴性患儿中,两组治疗前、治疗4周、8周和12周后哮喘症状评分比较,差异均无统计学意义(P>0.05)。
2.1.2 不同程度通气功能阻塞患儿采用不同方案的哮喘症状评分比较 见表2。
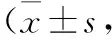
表2 不同程度通气功能阻塞患儿采用不同方案的哮喘症状评分比较分)
注:与对照组比较,at=2.570,2.149,2.249,2.413,2.451,P<0.05。
表2结果表明,轻度、中度和重度阻塞患儿治疗4周、8周和12周后哮喘症状评分均显著下降,差异有统计学意义(P<0.01)。轻度阻塞患儿中,两组治疗前、治疗4周、8周和12周后哮喘症状评分比较,差异均无统计学意义(P>0.05)。中度阻塞患儿中,两组治疗前、治疗4周后哮喘症状评分比较,差异无统计学意义(P>0.05);治疗8周和12周后观察组患儿哮喘症状评分显著低于对照组,差异有统计学意义(P<0.05)。重度阻塞患儿中,两组治疗前哮喘症状评分差异无统计学意义(P>0.05),治疗4周、8周和12周后观察组患儿哮喘症状评分显著低于对照组,差异有统计学意义(P<0.05)。
2.1.3 舒张试验阳性和阴性患儿采用不同方案的哮喘症状评分比较 见表3。
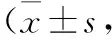
表3 舒张试验阳性和阴性患儿采用不同方案的哮喘症状评分比较分)
注:与对照组比较,at=4.776,3.542,P<0.01。
表3结果表明,舒张试验阳性和阴性患儿治疗4周、8周和12周后哮喘症状评分均较治疗前显著下降,差异有统计学意义(P<0.01)。舒张试验阳性患儿中,两组治疗前、治疗4周后哮喘症状评分比较,差异无统计学意义(P>0.05);治疗8周、12周后观察组哮喘症状评分显著低于对照组,差异有统计学意义(P<0.01);舒张试验阴性患儿中,两组治疗前、治疗4周、8周和12周后哮喘症状评分比较,差异均无统计学意义(P>0.05)。
2.2 复发率比较
2.2.1 API阳性和阴性患儿采用不同方案的复发率比较 API阳性患儿中,观察组复发率显著低于对照组,差异有统计学意义(P<0.05);API阴性患儿中,两组复发率比较,差异无统计学意义(P>0.05)。见表4。

表4 API阳性和阴性患儿采用不同方案的复发率比较[n(%)]
注:与对照组比较,aχ2=4.791,P<0.05。
2.2.2 不同程度通气功能阻塞患儿采用不同方案的复发率比较 见表5。
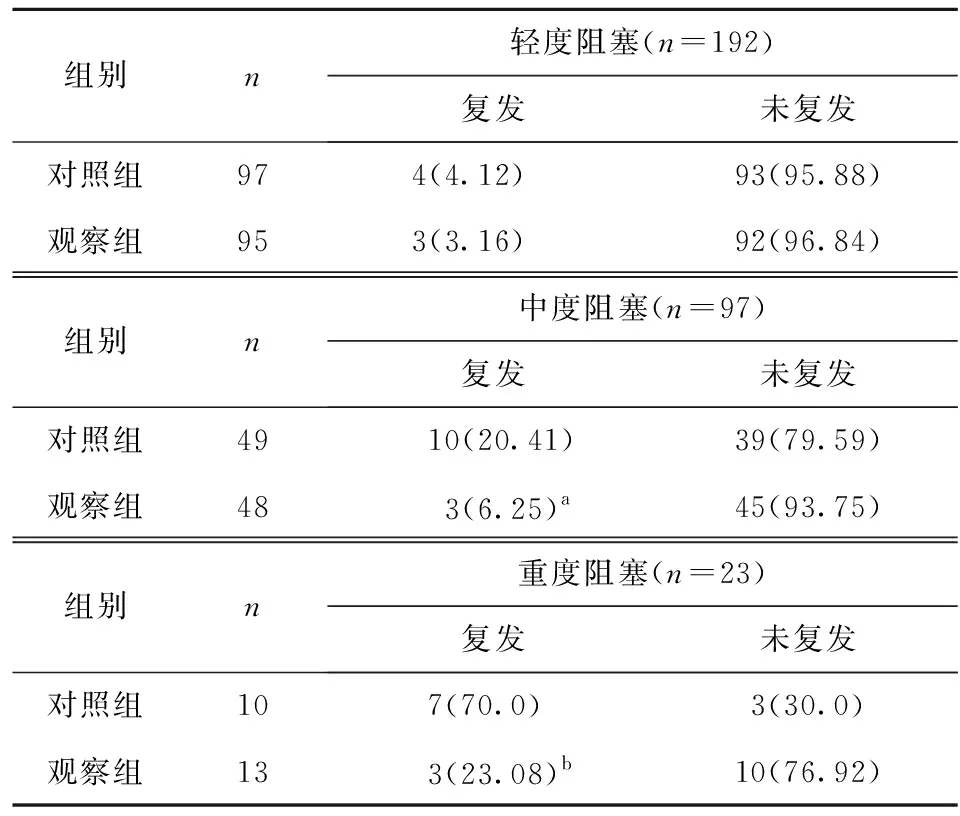
表5 不同程度通气功能阻塞患儿采用不同方案的复发率比较[n(%)]
注:与对照组比较,aχ2=4.188,P<0.05;bP=0.040。
表5结果表明,轻度阻塞患儿中,两组复发率比较差异无统计学意义(P>0.05);中度阻塞和重度阻塞患儿中,观察组复发率均显著低于对照组,差异有统计学意义(P<0.05)。
2.2.3 舒张试验阳性和阴性患儿采用不同方案的复发率比较 见表6。
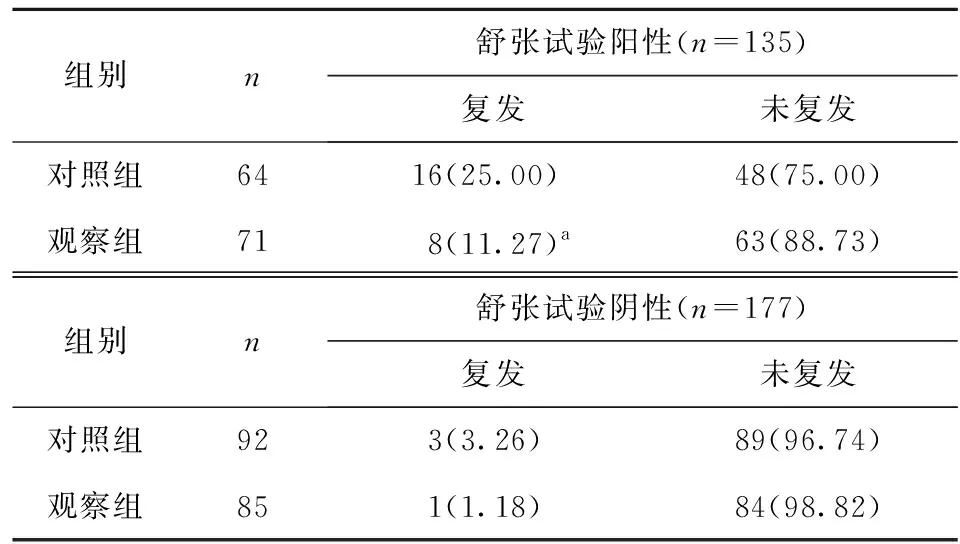
表6 舒张试验阳性和阴性患儿采用不同方案的复发率比较[n(%)]
注:与对照组比较,aχ2=5.600,P<0.05。
表6结果表明,舒张试验阳性患儿中,观察组复发率显著低于对照组,差异有统计学意义(P<0.05);舒张试验阴性患儿中,两组复发率比较差异无统计学意义(P>0.05)。
2.3 不良反应 有10例患儿在治疗期间出现口腔白色念珠菌感染,考虑为雾化吸入所致的不良反应,给予制霉菌素口腔涂抹后缓解,并加强口腔护理。
3 讨论
婴幼儿肺功能检查可较为直观地反映其气道通气情况,但是由于年龄较小,主动配合检查的能力较差,婴幼儿肺功能检查往往无法正常进行。肺功能潮气分析可以在患儿安静或者睡眠状态下进行检测,通过潮气呼吸参数的变化来评估患儿肺功能,面罩中的流速传感器可以获得平静呼吸状态下的气流流速,再由系统自动生成流速-时间曲线进行容积分析,同时还可进行支气管舒张试验来辅助诊断哮喘,判断喘息发作的病因[6]。潮气分析检查具有无创、简便、参数稳定、依从性高、可重复性好等多项优势,目前已成为婴幼儿肺功能测定最为常用的方法,临床可用于判断患儿通气障碍的程度、部位,以及对治疗的反应等,在小儿外科中还可为术前肺功能评估和术后预后判断提供参考[7]。另外,API是临床应用较为广泛的哮喘预测工具,儿科医生可依据该预测结果对有可能发展为哮喘的患儿进行必要的干预[8]。本研究则依据API、肺功能潮气分析和支气管舒张试验结果对喘息患儿进行分层,评估不同方案的干预疗效。
首先按照相关指标进行分层,312例患儿中,API阳性占51.60%;气道中度和重度阻塞共占38.46%;舒张试验阳性占43.27%。这一结果说明喘息患儿中可能发展为哮喘者占据50%左右。发作期第1~4周,观察组采用糖皮质激素+β2受体激动剂雾化吸入,而对照组仅给予白三烯受体拮抗剂;发作期第5~8周,观察组给予糖皮质激素+白三烯受体拮抗剂,而对照组仍然仅给予白三烯受体拮抗剂;在缓解期的9~12周,对照组不给予任何药物干预,观察组仅给予白三烯受体拮抗剂治疗。干预疗效评估结果显示,患儿的哮喘症状评分均逐渐下降,但是不同肺功能状况者采用不同方案干预的效果有所差异:API阳性者、中度阻塞者以及舒张试验阳性者中,采用观察组方案者均在治疗8周、12周后的哮喘症状更轻,而重度阻塞者中,采用观察组方案者在治疗4周、8周和12周后的哮喘症状更轻,但是对于API阴性者、轻度阻塞者和舒张试验阴性者,两种干预方案对哮喘症状的改善情况并无显著差异,说明对于存在肺功能通气障碍者,即有可能进展为哮喘的喘息患儿,在疾病发作期采用糖皮质激素、β2受体激动剂和白三烯受体拮抗剂的联合用药方案可更为有效地改善喘息症状。在发病第1~4周可采用三药联合的方案,在喘息症状获得明显缓解的情况下,在发病第5~8周继续使用糖皮质激素,停用β2受体激动剂,但白三烯受体拮抗剂的联合应用可增强疗效,临床应当依据患儿的具体病情和家庭状况选择合适的用药方案[9]。本研究还对缓解期内的喘息复发情况进行了统计,结果显示,API阳性者、中度和重度阻塞者以及舒张试验阳性者中,采用观察组方案者复发率显著低于采用对照组方案者,而API阴性者、轻度阻塞者和舒张试验阴性者,两种干预方案的复发率并无显著差异,说明观察组的用药方案可有效预防喘息的反复发作,尤其对于病情较为严重者,早期三药联合应用更有利于临床症状改善和预防复发。
本研究两种干预方案的主要区别在于糖皮质激素、β2受体激动剂以及白三烯受体拮抗剂的联合用药。糖皮质激素具有显著的抗炎、抗过敏作用,通过雾化吸入的给药方式可快速到达全肺,发挥抑制气道炎症、舒张支气管平滑肌、减少腺体分泌等作用;β2受体激动剂则可迅速舒张支气管、改善气道痉挛。近年来相关指南和大多数学者推荐吸入糖皮质激素和β2受体激动剂的联合用药方案来迅速缓解喘息患者的咳嗽和呼吸困难等典型症状。这两种药物联合应用具有协同抗炎和平喘作用,与加倍剂量吸入糖皮质激素相比,该联合用药方案可能使患者获得等价或更优的疗效,且可以减轻糖皮质激素的不良反应,提高依从性。在人体内,白三烯是花生四烯酸经5-脂氧合酶途径代谢产生的一种炎性介质,是引发过敏反应的重要因子,其致敏作用是组胺和血小板活化因子的1 000多倍,因此需要采取措施来抑制该物质所引起的过度反应[10-11]。白三烯受体拮抗剂属于非激素类抗炎药物,可有效改善黏膜水肿,抑制黏液过度分泌,收缩支气管平滑肌,目前国内应用的白三烯受体拮抗剂代表药物为孟鲁司特钠,该药通过竞争性结合半胱氨酸白三烯受体,阻断其活性,从而抑制其对支气管平滑肌的收缩作用以及气道的炎症反应,降低气道高反应性,因此可以发挥缓解喘息症状和减少复发的作用[12-14]。三药联合应用可从不同途径来缓解喘息患儿的临床症状,并进一步降低复发率。
综上所述,对于婴幼儿喘息患者,在疾病早期通过API预测、潮气分析和支气管舒张试验来评估肺功能状况,有利于药物干预方案的科学制定。对于肺功能评估可能进展为哮喘的患儿,应当尽早给予糖皮质激素、β2受体激动剂和白三烯受体拮抗剂的联合用药方案,并依据病程和病情变化以及家庭状况进行用药方案的调整,以满足不同类型和不同时期患儿的个体化需求。

