不同栓塞材料对富血运脑膜瘤术前介入栓塞的疗效比较
黄伟佳,黄理金,陈锦华,张晓斌,刘铁坚
脑膜瘤是一种颅内肿瘤,多数为良性、可治愈。部分脑膜瘤位于颅底或深面等关键部位,或者瘤体巨大,因其血管丰富,又被称为富血运脑膜瘤[1]。富血运脑膜瘤在手术切除时,常因出血多等原因而导致术野模糊,给手术切除带来困难,从而导致手术时间延长,住院风险增加。随着介入技术的普及和栓塞材料的发展,人们开始对富血运脑膜瘤行术前栓塞介入治疗,使手术切除时出血更少,以提高患者的手术质量,因此较单纯切除手术而言,术前栓塞介入治疗可加速患者的恢复[2-4]。当前在栓塞材料的选择上多有分歧,现选择3种最常用的栓塞材料:聚乙烯醇颗粒(PVA)、Glubran胶以及Glubran+碘油,对术前富血运脑膜瘤进行栓塞介入治疗,观察手术疗效,以期为临床治疗提供参考,报道如下。
1 资料与方法
1.1 临床资料 选取2013年6月—2018年1月南方医科大学第三附属医院神经外科收治的颅内富血运脑膜瘤患者86例为研究对象,根据随机数字表法分为A组33例,B组26例,C组27例。3组患者基本资料比较差异无统计学意义(P>0.05),具有可比性,见表1。本研究经医院伦理委员会批准进行,患者及家属同意并签署知情同意书。
1.2 选择标准 (1)纳入标准:①所有患者术前经MR或CT检查符合脑膜瘤征象,并经病理检验确诊为富血运脑膜瘤;②脑膜瘤为单纯颈外动脉供血,或双侧供血但以颈外动脉为主。(2)排除标准:①术前栓塞后未行脑膜瘤切除术;②合并其他颅内病变;③合并其他严重疾病。
1.3 治疗方法
1.3.1 术前栓塞方法: 局麻下患者行全脑血管造影,在气管内插管全麻下行栓塞术,动脉导管鞘留置完毕后静脉给予全身肝素化(静脉内推注4 000 U肝素),术中每小时继续追加前1次剂量的1/2肝素,使部分凝血活酶时间维持在基线值的2倍左右。采用Seldinger技术穿刺股动脉置导管鞘,采用5 F造影导管对双侧颈内动脉、颈外动脉和椎动脉进行诊断性造影,观察染色情况、主要供血动脉。撤出造影导管后重新置入6 F指引导管于颈内动脉颅外段或颌内动脉开口处,在路途下通过Transend-14或Synchro-14微导丝引导,将Marathon或Magic 1.8 F或1.5 F漂浮导管超选进入肿瘤动脉血管,在尽可能接近瘤体的位置行超选择血管造影,排除正常脑血管的显影,确认微导管位置正确。选择1 ml注射器,分别以PVA、Glubran胶、Glubran+碘油作为栓塞剂。A组:抽取聚乙烯醇颗粒(PVA-300, 直径300~500 μm,与比较剂优维显或威视派克混合);B组:先以葡萄糖注射液冲洗微导管,再抽取Glubran胶(10%),以上2组在X射线透视下通过微导管持续注射栓塞剂,当肿瘤内栓塞剂弥散完全或逆流时,拔除微导管。术后行血管造影复查栓塞情况,若仍存在肿瘤染色且供血动脉明显时,可再次行栓塞术,直至完全栓塞。C组:在X射线透视下经微导管持续注射碘油,剂量约为肿瘤大小的1/3,当碘油在肿瘤内弥散完全时,再经微导管注射Glubran(33%)约0.1 ml,注射完成后拔除微导管,缓慢注入栓塞剂Glubran胶(10%),直到肿瘤染色大部分或完全消失,当肿瘤供血动脉血流明显减弱直至出现返流时,停止注射栓塞剂。在栓塞术后即进行血管造影复查。
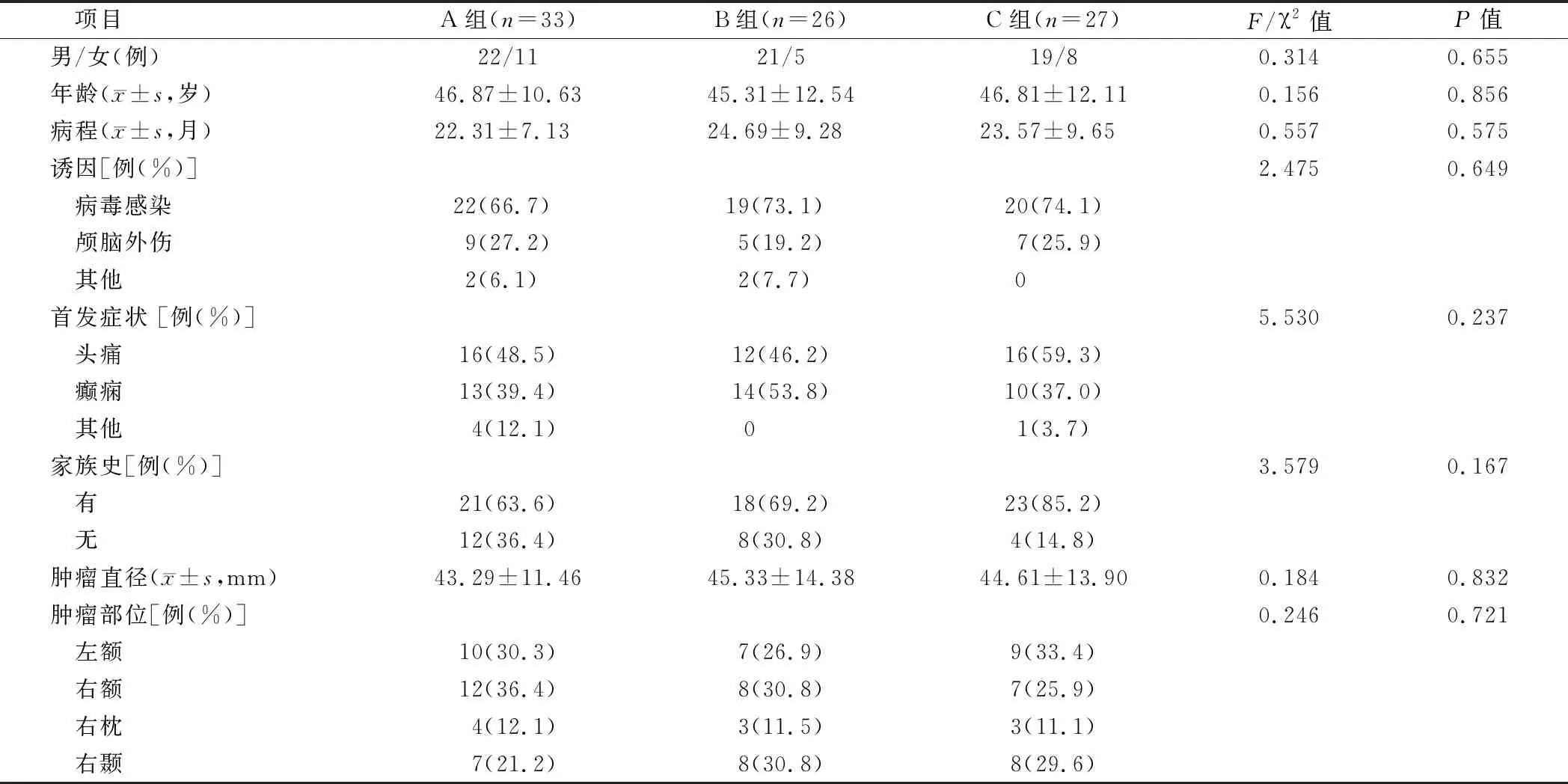
表1 3组患者基本资料比较
1.3.2 脑膜瘤切除术: 患者均于栓塞术后4~9 d在全身麻醉下行脑膜瘤切除术,术中可见肿瘤明显坏死,肿瘤组织较为松软易与脑组织剥离。术后均经CT检查证实肿瘤已被完全切除。
1.4 观察指标与方法 (1)栓塞术疗效判定标准[5]: 以术后即刻血管造影复查图像为准,将栓塞程度分为3级,肿瘤染色消失部分>90%视为完全栓塞,70%~90%视为大部分栓塞,<70%视为部分栓塞。(2)脑膜瘤切除术中情况:脑膜瘤切除术手术时间、术中总出血量。(3)住院时间:患者入院起至出院时的总天数记为住院天数,术前栓塞时起至出院时记为术后住院天数。(4)复发及并发症发生率。

2 结 果
2.1 栓塞术疗效比较 A组完全栓塞8例(24.3%),部分栓塞25例(75.8%);B组大部分栓塞13例(50.0%),部分栓塞13例(50.0%);C组完全栓塞26例(96.3%),部分栓塞1例(3.7%),3组栓塞术的临床疗效比较,C组>B组>A组,差异具有统计学意义(Z=43.830,P=0.000)。脑膜瘤血管栓塞术前、术后造影图像情况比较见图1(插页Ⅰ)。
2.2 脑膜瘤切除术手术时间、术中总出血量比较 A组手术时间>B组>C组,差异均有统计学意义(P<0.01)。3组术中总出血量比较差异无统计学意义(P>0.05),见表2。切除术中情况, A组切除肿瘤时,出血量多,术野不清;B组切除肿瘤时,出血量一般,术野模糊;C组切除肿瘤时,出血量较少,术野干净,肿瘤组织清晰可辨。

表2 3组患者脑膜瘤切除术手术时间、术中总出血量比较
2.3 住院天数、术后住院天数、总费用比较 3组患者住院天数、术后住院天数、总费用比较差异均无统计学意义(P均>0.05),见表3。

表3 3组患者住院天数、术后住院天数、总费用比较
2.4 复发及并发症发生率比较 患者出院后均予门诊随访, 结果显示,所有患者神经功能恢复良好,3组患者均无复发。A组3例、B组1例患者自述出现轻偏瘫,复查时肌力均已恢复正常,并发症发生率分别为9.09%(3/33)、3.85%(1/26),C组患者栓塞术后相关出血1例,并发症发生率为3.70%(1/27)。3组并发症发生率比较差异无统计学意义(χ2=1.118,P=0.572)。
3 讨 论
脑膜瘤切除术是治疗脑膜瘤最有效的手段。对于巨大、富血运,尤其位于颞部、颅底等危险部位的脑膜瘤,为尽可能减少术中出血,缩短手术时间,以降低并发症的发生率及严重程度,临床上开始对适宜的脑膜瘤患者实行术前栓塞[6-8],并使用各种成像手段多方位评估效果[9-11],疗效满意。目前常用的栓塞材料有PVA、Glubran胶、明胶、Onyx胶、Glubran+PVA、Glubran +碘油等[12-18],甚至有些情况下可用球囊辅助栓塞[19],但对于不同栓塞材料的疗效目前尚存在争议。
本研究所涉及的栓塞材料中,PVA在X线下无法显影,栓塞操作时需要同时配合造影剂,并需要反复小心验证,以防止出现返流后仍未停止注射的情况。与此相反,Glubran胶则能够在X线透视下显影,其能方便即时地掌握栓塞剂在肿瘤内的弥散及返流情况;同时,Glubran胶聚合时间较长,能一定程度上减少栓塞剂过早聚合造成的微导管粘连风险[20]。但在临床实践中发现,B组所有患者栓塞术后即刻造影结果均无法观察到肿瘤染色消失程度超过90%的情况,只能评价为部分或大部分栓塞,因此推断Glubran胶在肿瘤血管中仅能弥散至主干,无法深入肿瘤其他的供血血管。而较早的一些临床报道称仅用Glubran胶即能达到完全栓塞的效果[21],这表明目前关于栓塞效果的观察可能存在误差,尚需进一步确认。为了弥补Glubran胶的缺点,临床上有学者将Glubran胶与碘油联合使用进行术前栓塞[18]。碘油良好的弥散特性能够帮助Glubran胶在肿瘤内部更大程度地弥散,从而不仅可以栓塞主干,同时对分叉血管也有很好的永久栓塞效果[22- 23]。本研究也证实,Glubran+碘油方案的患者栓塞效果最好,切除肿瘤时术野最清晰,出血最少,肿瘤几乎全部坏死,因此切除肿瘤的手术时间也最短。本研究治疗过程中观察到,Glubran+碘油的栓塞方式短期内将导致肿瘤增大,且容易堵塞引流静脉,C组出现1例栓塞相关出血,经复查,该患者的脑膜瘤引流静脉较为粗大,因此针对富血运且有明显粗大引流静脉的其他类型的脑肿瘤,如血管母细胞瘤,还需慎重选择此栓塞材料。而随访结果显示,3组患者术后并发症发生率比较无明显差异,且均无复发患者。分析原因可能是本研究所涉及的患者栓塞术都较为成功,而且切除较为彻底,因此3组并发症发生率均较低,无法观察到明显差异。
综上所述,使用Glubran+碘油对富血运脑膜瘤患者进行术前栓塞能让栓塞剂在肿瘤内更好地弥散,可缩短手术时间,能为手术带来较大的益处。
利益冲突:无
作者贡献声明
黄伟佳:设计研究方案,撰写论文;黄理金、刘铁坚:提出研究思路,搜集整理资料,审核论文;陈锦华:实施研究过程,修改论文;张晓斌:进行统计学数据处理

