“医-药-护”多方协作促进重症加强护理病房患者肠外营养液规范应用的效果研究Δ
李欣欣,王 磊
(哈尔滨医科大学附属第一医院重症医学科,黑龙江 哈尔滨 150002)
重症加强护理病房(intensive care unit,ICU)的患者均为危重症患者,会因机体免疫功能降低而导致肠胃功能减弱,影响营养吸收,因此,选择合适的营养供给方法尤为重要[1]。肠外营养是指通过消化道之外的途径(通常是指静脉途径)为患者提供营养物质的方式[2]。当有营养风险的危重症或高代谢患者难以通过消化道进行营养摄取时,通常会考虑通过肠外营养为患者补充足够的蛋白质、糖类、脂肪、维生素及微量元素。通过肠外营养可以更好地维持危重症患者的营养状况,促进伤口愈合,增强免疫功能,帮助患者度过危险期[3-5]。由于肠外营养需要在患者体内置管,护理难度相对较高,任何一个环节的疏漏都会导致并发症等不良事件的发生;此外,医嘱书写、医嘱转录、药物配置和使用各环节疏忽都会对患者造成不可估量的损伤[6-7]。目前,国内针对肠外营养护理过程各环节的管理方法的研究较少见。本研究通过构建“医-药-护”多方协作工作模式,用于ICU中进行肠外营养的患者,协调医护过程中各环节,在为患者提供合理营养供给的同时减少不良反应及并发症的发生,取得了一定成果,现报告如下。
1 资料与方法
1.1 资料来源
选取2017年3月至2018年3月在哈尔滨医科大学附属第一医院ICU接受肠外营养的危重症患者124例,其中男性患者68例,女性患者56例;年龄55~72岁,平均(65.42±11.31)岁。纳入标准:符合ICU接收标准;患者及家属均对本研究知情且同意参与本研究。排除标准:存在精神障碍或神志不清者;血流动力学不稳定者;心、肝及肾功能不全者。本研究经医院伦理委员会审核通过,以随机数字表法将患者分为观察组和对照组,每组62例。观察组患者中,男性患者33例,女性患者29例;平均年龄(66.27±11.52)岁。对照组患者中,男性患者35例,女性患者27例;平均年龄(65.23±11.21)岁。两组患者基线资料的均衡性较高,具有可比性。
1.2 方法
对照组患者采用ICU肠外营养常规治疗及护理方法,包括饮食、药物及并发症等方面的常规健康教育,监测生命体征以及伤口换药等。
观察组患者在对照组基础上采用“医-药-护”多方协作的方法进行干预:(1)成立“医-药-护”多方协作小组,由1名责任医师、7名责任护士及1名责任药师组成。研究开始前,小组成员进行“医-药-护”管理模式的集体学习,了解并掌握“医-药-护”多方协作的概念和意义;分别阐述自身工作中可以提供的以及需要得到的工作支持,梳理以往工作中出现的问题,如医嘱书写不明确、医嘱转录不明确导致的最终配药问题等,并根据问题有针对性地制订“医-药-护”多方协作工作方法、工作内容和实施步骤。(2)责任医师及本研究中所有医师、护士进行肠外营养液配置方法的再次学习,由临床药师进行指导,进一步明确配方糖脂比、热氮比等指标并梳理成手册分发给医师和护士,要求医师和护士尽快掌握,以减少不合理医嘱及不规范护理的情况。(3)责任药师严格按照医师提供的医嘱配药,同时构建“医-药”联通网络,主要通过直通电话及微信讨论组的形式,每例患者的负责医师、护士和药师建立微信讨论组,在实施肠外营养时出现的配药、护理等一系列问题都需及时在群内反馈并解决;若出现紧急不良事件,护士应紧急联系其他成员到场,责任药师若对医嘱存在疑惑或发现医嘱中的不合理问题需立即与医师沟通,不得随意配置肠外营养液。(4)对责任护士进行再次培训,由责任药师进行指导,明确肠外营养液的使用方法和护理方法并梳理成册,制订巡视分工表,保证病房的巡视强度,严格监控不良反应并及时与医师沟通。(5)一旦患者发生不良反应或营养指标不能明显提高,由责任护士通知责任医师和责任药师进行讨论,由护士汇报情况,共同讨论修改肠外营养液配置方案。
1.3 观察指标
(1)营养指标:采用日立7020型全自动生化分析仪检测患者的血红蛋白、前白蛋白、白蛋白和软铁蛋白等指标水平。(2)不良反应:记录患者参与研究过程中的并发症发生情况,如感染、操作不当导致的气胸、代谢性并发症及意外拔管等。(3)患者满意度:采用纽卡斯尔护理满意度量表评估患者的护理满意度,内容主要包括护士对患者的关注度、护士可交往性、专业知识储备、护理的可及性及护理服务的质量等,采用Likert 5级计分法,总分100分,≥80分记为满意,60~79分记为较为满意,<60分记为不满意。总体满意度=(满意病例数+比较满意病例数)/总病例数×100%。
1.4 统计学方法

2 结果
2.1 两组患者干预前后营养指标水平比较
干预后,观察组患者的血红蛋白、前白蛋白、白蛋白及软铁蛋白水平均明显高于对照组,差异均有统计学意义(P<0.05),见表1。
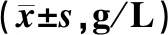
表1 两组患者干预前后营养指标水平比较Tab 1 Comparison of nutritional indicators between two groups before and after
2.2 两组患者并发症发生情况比较
观察组患者并发症总发生率明显低于对照组,差异有统计学意义(χ2=4.593,P=0.032),见表2。

表2 两组患者并发症发生情况比较[例(%)]Tab 2 Comparison of complications between two groups[cases(%)]
2.3 两组患者护理满意度比较
观察组患者总体护理满意度明显高于对照组,差异有统计学意义(χ2=4.927,P=0.031),见表3。

表3 两组患者护理满意度比较[例(%)]Tab 3 Comparison of satisfaction between two groups[cases(%)]
3 讨论
蛋白质营养不良是ICU患者常见并发症,发病原因往往是反复手术和频繁的药物治疗损害了患者的胃肠功能,影响了患者对营养物质尤其是蛋白质的吸收[8-9]。研究结果显示,营养不良会严重影响患者的免疫功能,增加并发症,进一步危害ICU患者的生命健康[10-11]。为了更好地治疗或缓解疾病,提高临床疗效,提供适当的营养支持在ICU患者治疗过程中不可或缺。但是,由于ICU患者往往机体损伤严重,肠胃功能明显减弱,常规的肠内营养支持往往不能满足其营养需求[12-13]。肠外营养可通过消化道之外的途径为患者提供营养物质,但其治疗难度相对较高,任何环节的疏漏都会导致并发症甚至不可估量的损伤。本研究采用的“医-药-护”多方协作的工作模式,可以将肠外营养液治疗过程集中化,将可能出现的问题进行集中解决,进而更加规范地使用肠外营养液。
本研究结果显示:(1)干预后,观察组患者血红蛋白、前白蛋白、白蛋白及软铁蛋白水平均明显高于对照组,差异均有统计学意义(P<0.05)。原因可能是ICU患者肠胃功能减弱,难以有效吸收营养物质,且患者病情发展不同,常规的肠外营养支持难以完全满足所有患者;而“医-药-护”多方协作的方式,将肠外营养支持过程进行有效集中,医务人员能够根据患者的具体情况及时调整肠外营养液配置,因此,观察组患者营养指标水平明显高于对照组。(2)观察组患者并发症发生率明显低于对照组,差异有统计学意义(P<0.05)。使用肠外营养液的患者发生并发症的原因可能是配药过程不严谨、治疗方法不规范等,与医务人员对肠外营养治疗知识的掌握程度不足,缺乏有效的医师-药师沟通途径,难以很好地实施治疗有关;而“医-药-护”多方协作的工作方法,可以建立行之有效的沟通途径,帮助医务人员建立知识体系和护理支持,因此,观察组患者的并发症发生率明显低于对照组。(3)观察组患者总体满意度明显高于对照组,差异有统计学意义(P<0.05)。
综上所述,“医-药-护”多方协作可以有效提高ICU使用肠外营养液患者的营养指标水平,降低并发症发生率,提高患者满意度。

