自动管电流调制技术在PET/CT中的实际应用
周锐 陈 晓良 余颂科 华俊 孟奔
重庆大学附属肿瘤医院,重庆市肿瘤研究所,重庆市肿瘤医院核医学科 400030
PET/CT 是将PET 和CT 两种先进的影像学技术有机地集合在一起的分子影像学设备。PET 是采用正电子核素标记显像剂参与活体代谢,提供分子水平上反映体内代谢的影像,但对图像解剖结构显示不清楚;CT 的分辨率高,图像具有精细的解剖结构信息,但缺乏功能信息。把两者有机地结合起来,实现了功能图像与解剖图像信息的互补,并且提高了诊断的灵敏度、特异度和准确率。但随着CT 设备的广泛应用,潜在的辐射危害也引起了人们的关注[1]。PET/CT 是肿瘤诊断和分期的最佳方法之一,但受检者所受辐射剂量必须充分考虑,以平衡检查的益处和辐射暴露的风险[2]。自动管电流调制(automatic tube current modulation,ATCM)技术能有效降低辐射剂量,近些年来得到了广泛应用[3-4]。笔者通过调节管电流区间和噪声指数(noise index,NI),评价ATCM 技术对PET/CT 中CT 图像质量及受检者有效剂量(effective dose,ED)的影响。
1 资料与方法
1.1 一般资料
将2017年10月至2018年7月在我科行PET/CT检查的90 例成年受检者采用系统抽样方法分为A、B、C 3 组,每组各30 例。纳入标准:①明确有恶性肿瘤病史的成年受检者;②意识清晰、配合度较好者;③检查过程中体位无移动者。排除标准:①体内有金属支架影响图像质量者;②7 d 内有钡灌肠或食道造影者;③有较重呼吸问题或无法配合者。A 组:男性16 例、女性14 例,年龄24~78(53.7±12.74)岁;B 组:男性12 例、女性18 例,年龄21~81(55.4±10.41)岁;C 组:男性17 例、女性13 例,年龄22~79(56.6±11.48)岁。记录受检者身高、体重,并计算体质量指数(body mass index,BMI),BMI=体重/身高2。检查前患者或其家属均签署了知情同意书。
1.2 检查方法
检查仪器为美国GE 公司Discovery PET/CT 710,检查前去除身上所有影响图像质量的异物,体位为仰卧位,受检者双臂上举交叉于头顶,先行CT 正、侧位定位扫描,然后进行ACTM扫描,范围为颅底至股骨上段。扫描条件:管电压120 kV,层厚3.75 mm,螺距0.984∶1,球管旋转速度0.6 s/转,A、B 两组管电流区间为60~240 mA,NI 分别为10、15,C 组管电流区间为60~180 mA,NI 为15,采用默认的迭代法重建图像。
1.3 图像质量评价
1.3.1 图像质量主观评价
屏蔽图像采集信息,由两位核医学科主治及以上医师对A、B、C 3 组CT 图像进行盲评打分。评分标准采用5 分制[5]:5 分,图像对比度好,噪声很小,完全满足诊断要求;4 分,图像解剖结构较清晰,噪声少,满足诊断要求;3 分,图像一般,噪声稍高,基本满足诊断要求;2 分,图像较差,噪声大,有伪影,很难满足诊断要求;1 分,图像无效,噪声大,伪影重,无法满足诊断要求。颈部CT 图像选取下颌角层面,窗宽350 HU,窗位40 HU;胸部CT 图像选取气管隆突层面,窗宽350 HU,窗位40 HU;腹部CT 图像选取肝门层面,窗宽220 HU,窗位40 HU;盆腔CT 图像选取髂总动脉分叉层面,窗宽250 HU,窗位40 HU。
1.3.2 图像质量客观评价
CT 图像客观评价层面与主观评价层面一致,颈部CT 在胸锁乳突肌划定ROI,ROI 面积为30 mm2;胸部CT 在降主动脉划定ROI,ROI 面积为100 mm2;腹部CT 在脾脏内划定ROI,ROI 面积为70~80 mm2;盆腔CT 在右侧腰大肌内划定ROI,ROI 面积为70~80 mm2。测 定ROI 内平均CT 值及其标准差(standard deviation,SD),噪声用SD 值表示[6]。信噪比(signal noise ratio,SNR)=CT 值/SD 值。
1.4 ED 的计算
在CT 剂量报告上读取并记录容积CT 剂量指数(volume CT dose index,CTDIvol)和剂量长度乘积(dose length product,DLP)。ED 采用DLP 估算法[7-8]计算:ED=k·DLP,其中,k 为加权因子,单位为mSv/(mGy·cm),DLP 单位为mGy·cm。年龄和部位不同,k 值也不同,成年人躯干k=0.015[7]。
1.5 统计学方法
采用SPSS22.0 软件进行统计学分析,计量资料符合正态分布,采用均数±标准差(±s)表示。应用方差分析比较A、B、C 3 组SD、SNR 差异,应用非参数检验中的Kruskal-Wallis检验比较3 组CTDIvol、DLP、ED差异,组内两两比较采用Nemenyi检验。P<0.05表示差异具有统计学意义。采用Kappa检验评价2 位医师对各组图像质量评分的一致性:Kappa值>0.75 为一致性较好、0.40~0.75 为一致性一般、<0.40 为一致性差。
2 结果
A、B、C 3 组患者的身高、体重、BMI 的差异均无统计学意义(F=0.73、0.40、0.95,均P>0.05)(表1),具有可比性。2 名医师对CT 图像质量评分的一致性较好,Kappa值为0.69~0.83。3 组患者所有图像质量评分均不低于3 分,且差异均有统计学意义(F=3.77~14.42,均P<0.05)(表2)。A、B、C 3 组患者的SD 值和SNR差异均有统计学意义(F=38.01~64.20 和F=32.09~81.62,均P<0.05)(表3)。A、B、C 3 组患者的CTDIvol、DLP、ED 的差异均有统计学意义(χ2=62.18、57.19 和57.16,均P<0.05)(表4)。ED 的两两比较,B 组比A 组低,差异有统计学意义(χ2=19.70,P<0.05);C 组比B 组低,差异有统计学意义(χ2=9.50,P<0.05);C 组比A 组低,差异有统计学意义(χ2=56.55,P<0.05)。
表1 90 例行PET/CT 检查的成年受检者的基本信息( ±s)Table 1 Basic information of PET/CT of 90 patients( ±s)
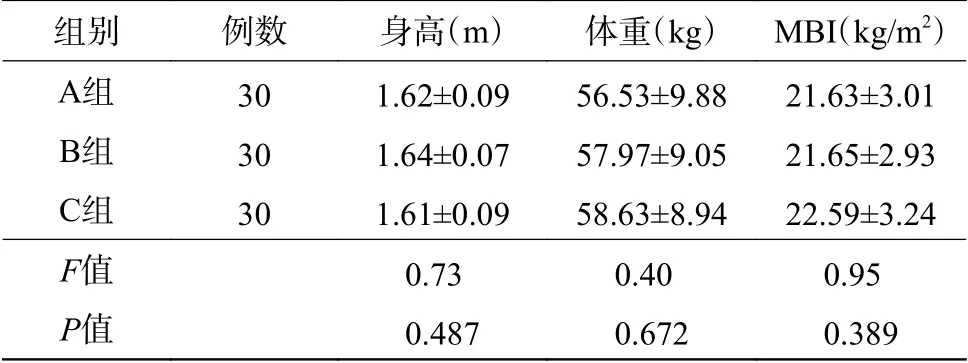
表1 90 例行PET/CT 检查的成年受检者的基本信息( ±s)Table 1 Basic information of PET/CT of 90 patients( ±s)
注:表中,A、B、C 3组为采用系统抽样方法进行的分组。PET:正电子发射断层显像术;CT:计算机体层摄影术;MBI:体质量指数。
组别 例数 身高(m) 体重(kg) MBI(kg/m2)A组 30 1.62±0.09 56.53±9.88 21.63±3.01 B组 30 1.64±0.07 57.97±9.05 21.65±2.93 C组 30 1.61±0.09 58.63±8.94 22.59±3.24 F值 0.73 0.40 0.95 P值 0.487 0.672 0.389
表2 90 例行PET/CT 检查的成年受检者的CT 图像质量主观评分( ±s)Table 2 Subjective evaluation of CT image quality of PET/CT of 90 patients ( ±s)
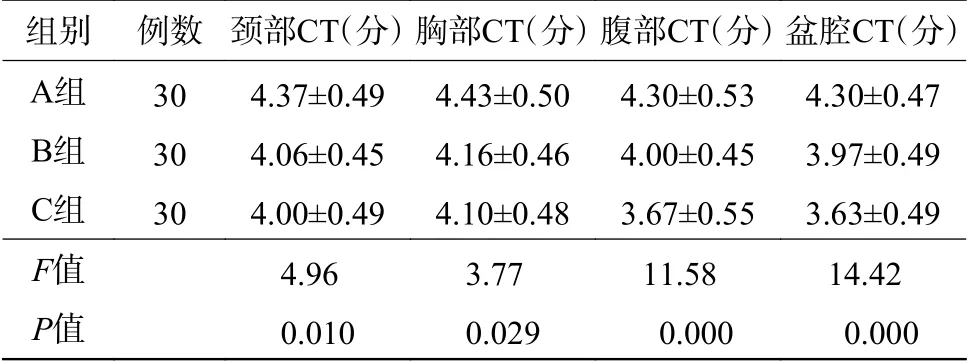
表2 90 例行PET/CT 检查的成年受检者的CT 图像质量主观评分( ±s)Table 2 Subjective evaluation of CT image quality of PET/CT of 90 patients ( ±s)
注:表中,A、B、C 3组为采用系统抽样方法进行的分组。PET:正电子发射断层显像术;CT:计算机体层摄影术。
组别 例数 颈部CT(分)胸部CT(分)腹部CT(分)盆腔CT(分)A组 30 4.37±0.49 4.43±0.50 4.30±0.53 4.30±0.47 B组 30 4.06±0.45 4.16±0.46 4.00±0.45 3.97±0.49 C组 30 4.00±0.49 4.10±0.48 3.67±0.55 3.63±0.49 F值 4.96 3.77 11.58 14.42 P值 0.010 0.029 0.000 0.000
表3 90 例行PET/CT 检查的成年受检者的CT 图像质量客观评价结果( ±s)Table 3 Objective evaluation of CT image quality of PET/CT of 90 patients ( ±s)

表3 90 例行PET/CT 检查的成年受检者的CT 图像质量客观评价结果( ±s)Table 3 Objective evaluation of CT image quality of PET/CT of 90 patients ( ±s)
注:表中,A、B、C 3组为采用系统抽样方法进行的分组。PET:正电子发射断层显像术;CT:计算机体层摄影术;SD:标准差(即:噪声值);SNR:信噪比。
组别 例数 SD SNR颈部 胸部 腹部 盆腔 颈部 胸部 腹部 盆腔A组 30 11.90±2.83 12.07±1.55 18.17±2.99 17.96±3.06 4.35±0.71 3.20±0.52 2.96±0.49 3.07±0.61 B组 30 19.89±3.44 15.42±1.93 21.61±3.71 22.82±2.82 2.71±0.48 2.51±0.32 2.46±0.41 2.33±0.33 C组 30 20.67±3.63 16.22±2.15 26.03±3.74 25.65±2.54 2.61±0.56 2.39±0.41 2.03±0.34 2.07±0.26 F值 64.20 40.39 38.01 57.21 81.62 32.09 37.61 53.67 P值 0.000 0.000 0.000 0.000 0.000 0.000 0.000 0.000
表4 90 例行PET/CT 检查的成年受检者的辐射剂量( ±s)Table 4 Radiation dose of PET/CT of 90 patients ( ±s)

表4 90 例行PET/CT 检查的成年受检者的辐射剂量( ±s)Table 4 Radiation dose of PET/CT of 90 patients ( ±s)
注:表中,A、B、C 3组为采用系统抽样方法进行的分组。PET:正电子发射断层显像术;CT:计算机体层摄影术;CTDIvol:容积CT剂量指数;DLP:剂量长度乘积;ED:有效剂量。
组别 例数 CTDIvol(mGy) DLP(mGy·cm) ED(mSv)A组 30 12.44±0.53 998.45±96.04 14.98±1.44 B组 30 9.39±2.01 741.60±168.87 11.12±2.53 C组 30 7.05±1.03 571.29±97.41 8.57±1.46 χ2值 62.18 57.19 57.16 P值 0.000 0.000 0.000
3 讨论
PET/CT 受检者所受辐射来源于两部分,一部分是PET 扫描时注射的放射性显像剂18F-FDG,另一部分是CT 扫描中的X 射线。PET/CT 对受检者产生的辐射剂量比单独PET 扫描或者局部CT 扫描所产生的辐射剂量明显增加[9]。在保证受检者图像质量足以满足临床诊断的同时,目前的观点普遍认为扫描剂量越低越好[10]。梁子威等[11]统计了2012年1月至2014年6月《中华核医学与分子影像杂志》和《Journal of Nuclear Medicine》报道的有关PET/CT 检查中18F-FDG 的注射剂量,分别为3.7~7.4 MBq/kg 和3.9~7.4 MBq/kg,多数为3.7~5.55 MBq/kg,注射剂量与受检者体重呈正比,产生的辐射剂量相对固定。
本研究主要通过调节管电流区间和NI,探讨ATCM 技术在PET/CT 中的实际应用。PET/CT中的CT 扫描一次完成,包括颈部、胸部、腹部、盆腔等不同部位,由于厚度及组织构成变化很大,导致X 射线的衰减差异明显,不同部位所需的管电流必然不同,使用固定的管电流模式显然无法满足这一需求且会导致辐射剂量相对较高。近年来,学术界和业界研究者都在积极探索减少辐射剂量且同时保持图像质量的方法,ATCM 技术应运而生。ATCM 是基于个体化因素、解剖结构的不对称性以及扫描区域内组织构成对X 射线衰减差异较大这一事实,沿角度平面(XY 平面)和(或)长轴(Z 轴)方向上,通过在线或非在线方式实时调制管电流输出,减少不同投照角度上不必要的X 射线输出以获得最佳X 射线分布的一项技术。ATCM有两个关键设置参数:管电流区间和NI。管电流设置过高会使体型过小的受检者过度曝光从而导致不必要的辐射剂量,设置过低会使体型过大的受检者曝光不足从而导致伪影、噪声高,图像质量差,设置适当的管电流区间不仅能保证图像质量还能优化受检者的辐射剂量。预设NI 是通过调整图像的噪声水平进一步调节管电流,NI 每降低5%,图像噪声随之降低,但辐射剂量将会增加10%[12]。
本研究中设置A、B 两组管电流区间为60~240 mA,NI 分别为10、15;C 组管电流区间为60~180 mA,NI 为15,CT 图像质量主观评分均不低于3 分,可满足临床诊断要求。虽然管电流区间上限降低,NI 增高,会导致SD 增加,SNR 降低,图像质量变差,评分变低,但CT 剂量相关参数CTDIvol、DLP、ED 也会相应降低。有文献报道,PET/CT 中CT 的辐射剂量高达80 mSv[13],本研究中A、B、C 3 组的ED 均远低于该文献报道结果,其中C 组的ED 与梁子威等[11]报道的关于仿真人体模型CT 扫描得到的ED(8.12 mSv)相当。通过降低管电流区间上限, B 组ED 比A 组降低;通过增加NI,C 组ED 比B 组降低;通过降低管电流区间上限和增加NI,C 组ED 比A 组降低。
降低管电流是降低CT 辐射剂量的最佳方法,但管电流降低会导致密度分辨率受到光子噪声的影响,影像呈颗粒性,图像质量下降是无法弥补的缺陷[14]。如果进一步对C 组进行降低管电流区间上限或者增加NI,可能会导致图像质量尤其是腹部和盆腔的图像质量无法达到诊断要求。因此,不能盲目追求低剂量,否则增加的防护代价往往得不偿失。
在PET/CT 中应用ATCM 技术,合理调节管电流区间及NI,在保证图像质量的同时可有效降低受检者的ED。医学影像中的ALARA(尽可能的低剂量)指导原则要求的是剂量优化,而不是纯粹降低剂量[15]。尽可能的低剂量指导原则中也并未具体说明多大的剂量是一定合适的[16]。在实际临床应用中可根据受检者的检查目的和诊断要求,设定相应的扫描参数。

