儿童肾脏恶性横纹肌样瘤CT表现(附3例报道)
童成文 罗小琴 李胜 兰姗 刘新献
恶性横纹肌样瘤临床比较少见,好发于婴幼儿,发生于成年人者亦有报道[1],发生部位主要为中枢神经系统,其次为肾脏。肾恶性横纹肌样瘤(malignant rhabdoid tumor of the kindey, MRTK)约占儿童肾脏肿瘤的2%[2]。我们收集了武汉儿童医院3例临床及影像资料完整的MRTK病例,并结合相关文献进行分析,旨在提高对本病的认识,现报告如下。
对象与方法
一、一般资料
收集并整理经临床手术病理证实的3例儿童MRTK的临床及影像资料,其中男2例,女1例,年龄分别为1岁、4岁和6个月。2例临床表现为肉眼血尿,1例洗澡时无意中发现左侧腹部包块。查体:3例患儿左肾区均可扪及包块,活动度差,压痛阳性。3例彩超均提示左肾不均质包块,CDFI可探及血流信号。胸片显示心肺膈正常。血常规未见明显异常。尿常规显示3例患儿潜血(+)。肿瘤标志物CEA、AFP、CA199、CA125均为阴性。
二、检查方法
3例患儿检查前均口服水合氯醛,剂量为0.5 ml/kg,在熟睡状态下扫描。使用Siemens Somatom Definition AS+64排128层螺旋CT机。扫描参数:矩阵512×512,管电压100 kV,自动mAs。扫描范围为膈顶至耻骨联合,层厚5 mm,间隔5 mm,增强采用单筒高压注射器经右肘正中静脉注入非离子型对比剂碘海醇(350 mg I/ml),剂量为1.5 ml/kg,注射流率1.5 ml/s,采用人工智能触发扫描,兴趣区定为腹主动脉,阈值设为150 HU,达到阈值后延迟5 s行皮质期扫描,于皮质期后延迟30 s行髓质期扫描,延迟300 s行排泄期扫描。原始图像采用1.0 mm薄层重建,传送至PACS系统,然后使用多平面重建、最大密度投影、容积再现等技术对图像进行后处理,由2位高年资主治医师以上职称人员阅片,重点观察肾脏肿物的部位、大小、密度、边界、钙化、出血、强化方式及腹膜后淋巴结等情况。
结 果
一、CT结果
3例肿块均位于左肾,单发,肿瘤位于肾实质内,无明显上极或下极之分,未跨越中线生长(图1~3),1例边缘可见钙化(图2),1例包膜下出血(图3)。CT平扫显示为低密度肿块,呈类圆形,与正常肾脏分界不清,直径分别约4.3、8.6和5.4 cm,增强扫描呈不均匀强化,均可见囊变,强化程度低于正常肾实质。2例累及肾门。3例肾静脉及下腔静脉未见明显充盈缺损。肾周及腹膜后均未见明显肿大淋巴结。术前3例均提示肾脏恶性肿瘤。
二、手术及病理
本组2例行左肾切除术,1例在B超引导下行肿瘤穿刺活检,均取得病理结果(图4)。2例手术者瘤体较大,质软,剖面呈鱼肉样,肿瘤呈浸润性生长,与正常肾脏组织分界不清,瘤内可见片状坏死,部分瘤组织侵犯肾门,1例可见砂砾状钙化灶,肾周及腹膜后未探及肿大淋巴结,腹腔无其他转移灶。镜下瘤组织内可见典型的横纹肌样细胞,呈弥漫性分布,部分胞质内可见数量不等的嗜酸性包涵体,胞核大,核仁突出,核分裂多见。免疫组化:3例Vimentin及EMA阳性,1例CK阳性,3例INI-1均阴性表达。
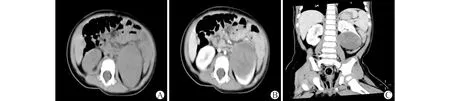
A:轴位平扫示左肾类圆形稍低密度肿块,边界不清;B:增强显示左肾肿块不均匀强化,强化程度低于肾实质;C:冠状位显示肿块突出肾轮廓图1 左肾下极肿块CT平扫及增强所见
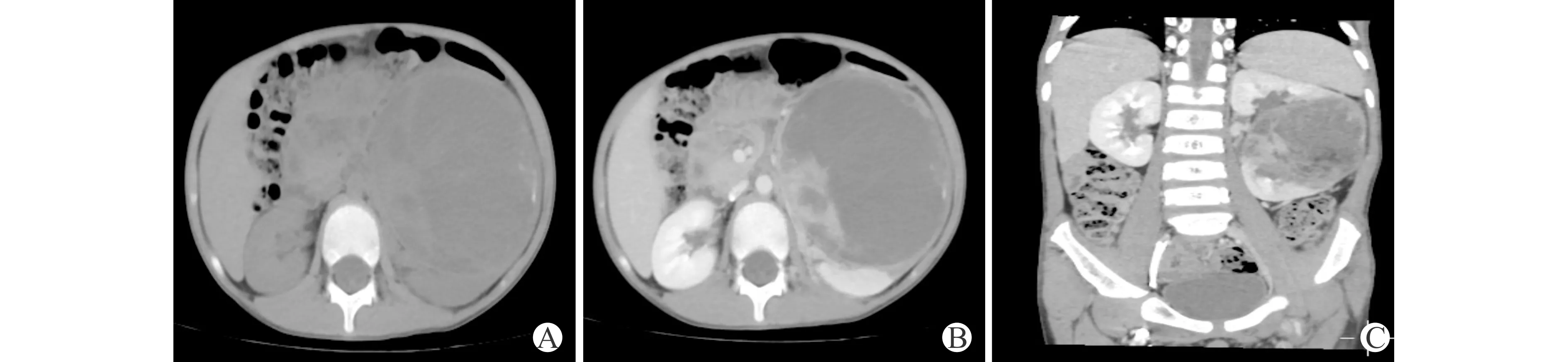
A:轴位平扫示左肾肿块边缘可见钙化;B:增强轴位示左肾肿块不均匀强化,囊变范围较大;C:冠状位显示左肾肿块压迫肾盂图2 左肾肿块伴钙化

A:轴位平扫示左肾肿块,包膜下可见弧形高密度影(出血);B:增强轴位示左肾肿块不均匀强化图3 左肾肿块伴包膜下出血图4 病理结果为横纹肌样瘤(HE染色,×100)
三、随访
2例术后随访11~17个月,1例术后化疗11个月时,因肿瘤转移至肺部死亡;1例术后化疗17个月时,肿瘤转移至脑部、肺部而死亡。1例未手术者未能取得随访。
讨 论
1978年,Beckwith等[3]首先报道了发生在肾脏的具有横纹肌样细胞特征的肿瘤,称为MRTK;1981年其被独立命名为不同于肾母细胞瘤的一类肿瘤[4]。成海燕等[5]报道的35例MRTK的中位年龄为11个月。MRTK发病率男性稍多于女性,其临床表现与其他肾脏恶性肿瘤无明显差异,主要表现为肉眼血尿、腹部包块等。MRTK恶性程度非常高,患儿存活率低,5年生存率不到30%,且易发生远处转移,转移部位以肺部、颅脑、淋巴结常见[6]。本组3例术前均未发现转移灶。目前认为INI-1表达的缺失,是确诊横纹肌样瘤较为敏感及特异的指标,并可作为横纹肌样瘤与其他肿瘤相鉴别的标准化检测指标[7]。本组3例INI-1均阴性表达,支持MRTK的诊断。
MRTK的CT表现无明显特征性,主要表现为肾实质内体积较大的肿块,囊变较常见,可发生钙化,亦可合并包膜下积液或积血。MRTK应与肾母细胞瘤、先天性中胚层肾瘤、肾透明细胞肉瘤、肾细胞癌、多囊性肾瘤鉴别。①肾母细胞瘤为儿童最常见的肾脏恶性肿瘤,多发生于5岁以内患儿,肿瘤体积较大,常突破肾包膜跨中线生长而侵犯肾周脂肪间隙及对称腹膜后间隙,瘤体密度不均匀,囊变、坏死及钙化较常见,增强明显不均匀强化,残余肾实质强化呈新月形,晚期周围可见肿大淋巴结,且易侵犯肾静脉及下腔静脉形成瘤栓,而MRTK多局限于肾包膜内,少数可侵犯同侧肾周间隙,一般不跨中线生长,且强化程度较肾母细胞瘤低。②先天性中胚层肾瘤是一种低度恶性肿瘤,发病年龄较MRTK小,主要发生于3个月以内婴儿[8],增强皮质期及实质期表现为渐进性强化,且边缘出现环形强化[9]。③肾透明细胞肉瘤发病率仅次于肾母细胞瘤,好发年龄为2~3岁,瘤体直径常大于10 cm,坏死常见,增强动脉期常见多发扭曲细小血管影[10],实质期肿瘤实性部分强化,坏死区不强化,两者混合相间排列,呈“虎斑样”改变[11],与脾脏动脉期“花斑样”强化类似,且肿瘤骨转移常见。④肾细胞癌大多数为透明细胞癌,多位于肾上极,CT平扫多表现为突向肾轮廓外生长的低密度肿块,边界不清,增强表现为皮质期明显强化,强化程度与正常肾皮质相仿,实质期强化迅速减退,呈“快进快出”型。⑤多囊性肾瘤肿块内可见大小不等、数量不一的囊腔,囊腔间可见多发菲薄的分隔,且囊腔间互不相通,增强扫描囊壁及囊间隔强化,囊内不强化。
MRTK恶性程度非常高,侵袭性强,常发生多部位转移,预后不良。MRTK的治疗应在明确诊断和准确分期的基础上,行手术、化疗和选择性放疗的综合性治疗[12],可适当延长患儿的生存期。
总之,MRTK非常少见,CT主要表现为肾实质内低密度肿块,囊变多见,可伴钙化及出血,增强表现为不均匀强化,强化程度低于肾脏组织,术前很难与其他肾脏恶性肿瘤鉴别,确诊需依靠组织病理学及免疫组化检查。

