无创正压通气对间质性肺疾病所致呼吸衰竭稳定期患者的肺康复治疗效果及生活质量改善观察
才开·莎热丽, 迪丽努尔·乌甫尔,拜合提尼沙·吐尔地,裴华莲,王可,徐思成
呼吸衰竭治疗中经气管有创机械通气是常用方法,但其会损伤气道和并发呼吸机相关性肺炎,对疾病治疗效果影响较大[1]。随着医疗技术的进步,机械通气逐渐应用到临床,其中无创正压通气(noninvasive positive pressure ventilation, NPPV)在呼吸衰竭中的治疗作用受到临床医师重视并得到广泛应用[2]。间质性肺疾病(interstitial lung disease, ILD)是发生在肺间质的一类疾病的总称,其可导致肺功能呈进行性减退,呼吸衰竭为其严重并发症[3]。目前,关于慢性阻塞性肺疾病(COPD)所致的呼吸衰竭中应用NPPV的治疗研究报道较多,结论均表明NPPV治疗可降低患者呼吸频率,防止肺泡萎缩,明显改善肺功能[4-5]。但关于其在ILD所致呼吸衰竭中的应用报道较少。因此,现观察ILD所致呼吸衰竭稳定期患者使用NPPV治疗的肺康复效果及生活质量的改善,旨在进一步探索NPPV对ILD所致呼吸衰竭的临床价值,报道如下。
1 资料与方法
1.1 临床资料 选取2016年7—12月新疆医科大学第一附属医院呼吸与呼吸危重症中心诊治的ILD合并呼吸衰竭患者40例作为研究对象,以随机数字表法分成2组。对照组20例,男 12例,女 8例,年龄51~78(61.2±5.7)岁;病程2~9(4.6±2.4)年;基础病:特发性9例,非特发性4例,其他形式3例,未分型4例;诱因:感染10例,感染合并基础病加重8例,基础病急性加重2例;临床表现:咳嗽18例,气促17例,咯痰8例,胸痛2例。观察组20例,男11例,女9例,年龄50~78(61.1±5.8)岁;病程2~10(4.7±2.5)年;基础病:特发性7例,非特发性5例,其他形式4例,未分型4例;诱因:感染11例,感染合并基础病加重8例,基础病急性加重1例;临床表现:咳嗽19例,气促20例,咯痰7例,胸痛2例。2组的临床资料比较差异无统计学意义(P>0.05),具有可比性。本研究经新疆医科大学第一附属医院伦理委员会审核批准,患者/家属同意并签署知情同意书。
1.2 选择标准 (1)纳入标准:① ILD诊断符合中华医学会呼吸病学分会制定的相关标准[6],血气分析检测达到呼吸衰竭标准[7];②近6个月病情一直处于稳定期。(2)排除标准:①患严重心血管疾病;②患恶性肿瘤疾病;③合并症较为严重,未得到有效控制;④上消化道活动性出血;⑤面部损伤面积大,导致面、鼻罩密封性差;⑥患严重精神障碍疾病,无自主意识;⑦対NPPV治疗不耐受者(神经—肌肉疾病、睡眠呼吸暂停综合征)。
1.3 治疗方法 出院前均对患者进行院后治疗讲解和指导,讲解内容主要包括用药方法、用量和不良反应,制氧机和无创呼吸机的操作方法、使用的意义和目的及可能出现的不良反应;指导内容包括制氧机和无创呼吸机的开关机、佩戴、调试和并发症处理等内容。2组患者均常规口服甲泼尼龙(商品名:美卓乐, 意大利辉瑞制药生产)40~60 mg/d,分3~4次,病情稳定后每4周减量5 mg,剂量减至20 mg/d时,改为每1周减量2.5 mg,最终维持剂量为10 mg/d。对照组:常规药物治疗+家庭氧疗。氧疗采用KS-N3家庭制氧机(广州市邦善医疗器械有限公司生产)供氧,经单侧或双侧鼻导管吸氧,氧流量控制 1~3 L/min, 10~15 h/d。观察组:常规药物治疗+NPPV治疗。NPPV采用VENTI motion 2(德国万曼医疗公司生产)无创呼吸机供氧,经口鼻面罩吸氧,通气模式设置为辅助,吸气、呼气压力设置为8~14 cmH2O和4~5 cmH2O, 带机8~12 h/d,建议患者睡觉期间带机治疗,有条件者可1~3 L/min全天低流量吸氧。患者定期(6个月)返院进行随访复查。
1.4 观察指标与方法
1.4.1 炎性指标检测: 清晨患者空腹抽取肘静脉血8 ml,分别采用血清分离胶促凝管和EDTA-K2抗凝管收集,每支4 ml。对EDTA-K2抗凝管收集的血液采用日本希森美康仪器公司XE-2100型血细胞分析仪检测白细胞计数(WBC);对血清分离胶促凝管收集的血液离心收集血清,并均分为2份,1份采用贝克曼库尔特公司AU5800型全自动生化分析仪检测血清C反应蛋白(CRP),另1份采用贝克曼库尔特公司DXI800型全自动免疫分析仪检测血清降钙素原(PCT)。
1.4.2 动脉血气分析测定: 抽取患者桡动脉血检查动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)、酸碱度(pH),采用美国库尔特公司ILl610型血气分析仪。
1.4.3 肺功能测定: 采用日本MINATO医科学(株)生产的as-507型肺功能检测仪检测肺总量(TLC)、肺活量(VC)、功能残气量(FRC)、第1秒用力呼气末容积(FEV1)、用力肺活量(FVC)和一氧化碳弥散量(DLCO),计算FEV1占FVC的百分比(FEV1/FVC)和DLCO占预计值的百分比(DLCO%)。
1.4.4 运动能力评价: 以6分钟步行试验(6 minutes walk test, 6MWT)检测患者运动前后6 min内步行的距离,取3次测量均值。
1.4.5 生活质量评价: 采用圣乔治呼吸问卷(St.George's Respiratory Questionnaire, SGRQ)[8]对患者的生活质量进行评价,总分100,分值与生活质量呈反比。

2 结 果
2.1 随访情况 随访2年,剔除死亡和未按要求返院复查患者,最终对照组有19例患者、观察组有17例患者得到随访 。
2.2 2组患者血WBC、CRP、PCT比较 治疗前,2组血WBC、CRP、PCT比较差异无统计学意义(P均>0.05);治疗1、2年后 CRP较治疗前下降(P<0.05),且观察组降低较对照组更为显著(P<0.05),2组的其他指标变化不明显(P均>0.05),见表1。
2.3 2组患者动脉血气分析比较 治疗前,2组血气指标比较差异无统计学意义(P均>0.05);治疗1、2年后,2组PaO2较治疗前升高(P<0.05)、PaCO2降低(P<0.05),pH无明显变化(P>0.05);观察组PaO2较对照组更高(P<0.05),2组间PaCO2比较差异无统计学意义(P>0.05),见表2。
2.4 2组患者肺功能比较 治疗前,2组肺功能比较差异无统计学意义(P均>0.05);治疗1、2年后,2组TLC、VC、FRC、FEV1/FVC、DLCO%均较治疗前升高(均P<0.05),且观察组较对照组改善更显著(P均<0.05),见表3。
2.5 2组患者运动能力和生活质量比较 治疗前,2组运动能力和生活质量比较差异无统计学意义(P均>0.05);治疗1、2年后,2组6MWT、SGRQ较治疗前均有改善(均P<0.05),且观察组改善较对照组更显著(P均<0.05),见表4。
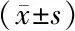
表1 2组患者治疗前后血WBC、CRP、PCT水平变化比较

表2 2组患者治疗前后动脉血气分析比较

表3 2组患者治疗前后肺功能比较

表4 2组患者治疗前后运动能力和生活质量比较
3 讨 论
间质性肺病早期以炎性病变为主,后期进展会呈纤维化改变,可严重影响肺的通气和弥散功能,多数患者会并发呼吸衰竭,导致出现呼吸受限、意识变化和头痛等不适症状。该疾病治疗时间相对较长,在患者病情稳定后,多会回家作康复治疗[9]。大量研究表明,在慢性阻塞性肺疾病所致呼吸衰竭稳定期患者的肺康复治疗中进行长期NPPV治疗,有助于患者的肺功能康复[4-5]。而目前关于ILD所致呼吸衰竭稳定期患者行长期NPPV治疗是否获益尚未有明确定论。因此,本研究进行了相关的随访治疗研究,以期为该疾病的临床治疗提供一定参考资料。
血WBC、PCT和CRP水平检测常用来反映机体内的炎性病变情况[10]。由于ILD合并呼吸衰竭患者年龄多偏高,机体免疫低下,WBC在其中的敏感性较低,PCT虽然诊断炎性病变具有较高的敏感性和特异性,但其只在程度高、范围大的炎性病变中水平明显升高,对于趋于稳定和小范围的病变反映不明显,而CRP水平不受性别、年龄、药物等诸多因素的影响[11-12]。本研究中,2组的上述炎性指标比较,观察组治疗1、2年后的CRP较治疗前和对照组明显降低,而WBC和PCT组内和组间的比较无差异,与上述分析相符,结合本研究结果提示NPPV治疗可以改善患者的炎性反应。本研究中,2组的血气分析指标对比,观察组治疗1、2年后的PaO2较治疗前和对照组明显升高,2组的PaCO2在治疗1年后明显下降;肺功能各指标比较,观察组治疗1、2年后的TLC、VC、FRC、FEV1/FVC、DLCO%均较治疗前和对照组升高。结果提示,NPPV治疗可明显增加患者肺部氧供应,改善肺功能。结果表明,与家庭氧疗比较,NPPV治疗可对呼吸道提供不同压力支持通气,使肺泡压力明显升高,复张萎陷肺泡,增加肺容积、功能残气量和氧供应,提高肺活量和肺弥散功能,通气/血流比例改善,PaO2明显升高,PaCO2一定程度降低,另外还有助于降低呼吸功耗和氧耗,解除患者呼吸肌疲劳,进而改善患者机体和精神症状,促进肺功能康复。张永红等[13]关于NPPV在慢性阻塞性肺疾病合并呼吸衰竭稳定期肺康复治疗效果的研究表明,NPPV对肺功能的康复治疗效果较家庭氧疗更显著,与本研究结果相近。另外,NPPV治疗后炎性反应降低,抑制了肺纤维化进展,对疾病治疗的效果也可能起到一定改善作用[14-15]。
ILD患者并发呼吸衰竭后活动耐力下降,严重影响患者的日常活动,使其生活质量降低明显。SGRQ是用于呼吸疾病患者生活质量评价的有效工具[16-17]。6MWT反映患者的运动能力,可作为预测ILD患者预后和生活质量的独立指标[18]。本研究中,与治疗前和相应对照组比较,治疗后观察组的6MWT明显增加、SGRQ明显下降。结果提示,NPPV治疗可明显恢复患者的运动能力,提高生活质量。分析结果认为,可能是NPPV治疗明显改善患者呼吸功能,促进肺功能康复,患者运动中呼吸困难症状明显改善,进而运动耐力提升,可参与较多的社会活动,精神生活逐渐丰富,生活质量因此得到明显提高。
综上所述,无创正压通气对间质性肺疾病所致呼吸衰竭稳定期患者肺康复的治疗效果显著,可明显改善患者血气指标和肺功能,提高患者运动能力和生活质量。本研究还存在一些不足:其一为纳入样本量较少;其二患者均在家治疗,是否均依照治疗要求进行治疗未进行统计,对本研究结果可能有一定影响,在后续将考虑以上问题作进一步研究。
利益冲突:无
作者贡献声明
才开·莎热丽、迪丽努尔·乌甫尔: 设计研究方案,实施研究过程,课题设计,论文撰写;拜合提尼沙·吐尔地、裴华莲:实施研究过程,资料搜集整理,论文修改;王可:进行统计学分析;徐思成:提出研究思路,分析试验数据,论文审核

