临床药师参与胆道手术术后伴腹腔感染的药学会诊Δ
蔡华丹,陈 晨,伍三兰,刘丽萍
(1.解放军总医院第五医学中心药学部,北京 100039; 2.武汉协和医院临床药师培训基地,湖北 武汉 430022)
腹腔感染是指急性胆囊炎及胆道感染、细菌性肝脓肿、急性腹膜炎以及急性胰腺炎继发细菌感染等,是常见的外科术后并发症,通常为肠杆菌科细菌、肠球菌属和拟杆菌属等厌氧菌的混合感染。在抗感染治疗时,既要参考细菌培养结果,也要根据患者本身的基础疾病、临床症状和体征进行综合考虑。及早明确真正的致病菌,结合不同抗菌药物的特点,制订合理的抗菌药物治疗方案,成为临床有效控制感染的难点之一[1]。临床药师以1例梗阻性黄疸行经皮肝穿刺胆道引流术(percutaneoustranshepaticcholangio drainage,PTCD)术后伴腹腔感染患者为例,结合具体临床实践,仔细甄别致病菌并制订抗感染方案,取得了较好的疗效,现报告如下,以期为临床提供参考。
1 病例资料
某58岁男性患者,因“梗阻性黄疸1个月,PTCD管引流术后10 d,寒战高热10 d,结肠癌术后4年,肝转移3年半”入院。患者因发现结肠占位,于2013年7月行腹腔镜下右半结肠切除术,术后未行其他治疗。2014年,发现肝转移,5月28日行“肝脏转移瘤切除术”,术后行化疗。2015年10月,复查CT提示肝脏多发结节及右肾上腺转移瘤。2016年2月,出现胸闷,因“心肌梗死”行冠状动脉支架治疗;7月出现心跳骤停,行心肺复苏后好转,并再次行冠状动脉支架植入。1个月前,患者出现皮肤巩膜黄染;7月18日,于B超下行PTCD,术后引流不畅,其内见血性胆汁,100~300 ml,胆红素水平未见降低;7月26日,再次行PTCD,行介入处理,术后间断出现寒战高热,体温最高39 ℃,血压低,尿量少,考虑感染性休克,给予亚胺培南西司他丁钠(泰能)抗感染及补液治疗8 d后体温、尿量及血压较前好转,但仍有发热,体温38 ℃;8月4日,复查肝功能结果显示,总胆汁酸80 μmol/L,直接胆红素207.5 μmol/L,间接胆红素79.9 μmol/L,总胆红素287.4 μmol/L,胆红素水平未见降低,伴有低白蛋白血症及贫血,考虑PTCD管引流不畅,效果欠佳,遂转至武汉协和医院就诊。入院体格检查:体温38 ℃,脉搏80次/min,呼吸频率20次/min,血压(收缩压/舒张压)92/69 mm Hg(1 mm Hg=0.133 kPa);神志清楚,查体合作,面容正常,淋巴结未见明显异常;心率80次/min,心肺听诊无异常;腹部外形正常,腹部触诊未见明显异常,压痛及反跳痛未见明显异常,腹部包块未见明显异常,肝脏肋下未触及,脾脏肋下未触及;双下肢无水肿。血常规检查结果显示,中性粒细胞百分比50.70%,白细胞计数3.12×109/L;尿常规检查结果显示,尿亚硝酸盐阳性,尿胆红素(+++),尿白细胞(++);大生化检查结果显示,白蛋白31.2 g/L,丙氨酸氨基转移酶79 U/L,天门冬氨酸氨基转移酶87 U/L,尿素氮3.28 mmol/L,肌酐81.1 μmol/L,总胆红素327.5 μmol/L,总蛋白53.8 g/L,尿酸129.9 μmol/L,直接胆红素207.7 μmol/L。入院诊断:梗阻性黄疸,PTCD术后;横结肠癌术后,肝脏转移瘤术后,肝脏、右肾上腺转移瘤;冠心病,冠状动脉支架植入术后,心跳骤停病史;贫血;原发性高血压病Ⅲ级;低白蛋白血症。
2 主要治疗经过与药学监护
患者入院后,经验性给予注射用替加环素(粉末剂)1次50 mg,静脉滴注,1日2次,奥硝唑氯化钠注射液(规格100 ml∶ 0.5 g)100 ml,静脉滴注,1日1次,联合抗感染治疗;其他对症支持治疗包括护胃抑酸、护肝、补充电解质、营养剂、增强免疫功能及改善代谢等。8月8日(用药第4日),血需氧培养检出革兰阳性球菌;8月9日,加用地塞米松注射液;8月10日,血培养鉴定出人葡萄球菌,对阿米卡星、庆大霉素、苯唑西林、环丙沙星、米诺环素、克林霉素、利奈唑胺及替考拉宁等敏感。
患者从8月5日开始经验性予以替加环素抗感染治疗,期间反复寒战、高热,予以退烧栓塞肛及物理降温,效果欠佳,至8月10日仍诉间断性发热,伴寒战,饮食较差;血培养鉴定出人葡萄球菌;已行抗感染治疗6 d,发热一直未好转,病情不稳定,故请临床药师会诊。临床药师分析:结合患者临床表现及血培养结果,可以判断使用替加环素和奥硝唑注射液抗感染效果不佳;8月10日血培养回报人葡萄球菌,结合临床症状、腹腔感染的主要病原菌、用药过程和肝肾状况,建议停用替加环素,使用利奈唑胺1次0.6 g,静脉滴注,1日2次,联合应用头孢哌酮钠舒巴坦(2∶1)1次3.0 g,静脉滴注,每8 h给药1次,同时停用地塞米松注射液,以免掩盖感染症状;建议行胆汁培养,查降钙素原、C反应蛋白及铁蛋白水平,复查血常规、血培养。临床医师采纳部分建议,进行相关检查检验,停用地塞米松,给予利奈唑胺联合奥硝唑治疗,但仍未停用替加环素。
8月11日,患者仍诉间断高热,无寒战,体温最高38.8 ℃,峰值较前有所下降,伴恶心、呕吐等不适。实验室检查结果显示,中性粒细胞计数7.76×109/L,中性粒细胞百分比84.80%,白细胞计数9.15×109/L;C反应蛋白 46.15 mg/L,降钙素原 0.33 ng/ml;铁蛋白1 645.2 μg/L;丙氨酸氨基转移酶83 U/L,天门冬氨酸氨基转移酶108 U/L,总胆红素210.3 μmol/L,直接胆红素133.8 μmol/L。临床药师再次建议,停用替加环素,改用头孢哌酮钠舒巴坦(2∶ 1)1次3.0 g,静脉滴注,每8 h给药1次。临床医师采纳建议,治疗方案调整为利奈唑胺1次0.6 g,1日1次+头孢哌酮钠舒巴坦(2∶ 1)1次3.0 g,每8 h给药1次+奥硝唑1次0.5 g,1日2次,静脉滴注。
8月13日,患者一般情况可,发热较前明显好转,体温最高37.6 ℃;当日胆汁培养结果回报铜绿假单胞菌,对氨曲南、头孢吡肟、头孢他啶、哌拉西林他唑巴坦、庆大霉素、阿米卡星、多粘菌素、头孢哌酮舒巴坦及美罗培南等敏感;胆汁厌氧菌培养及鉴定结果提示未检出厌氧菌。因此,临床药师认为当前治疗有效,建议维持目前抗感染治疗方案,加强用药监护。
8月15日,患者诉食欲减退,无发热;中性粒细胞2.14×109/L,中性粒细胞百分比62.80%,白细胞计数3.41 ×109/L;血需氧培养结果提示无细菌生长,血厌氧培养结果提示未检出厌氧菌;丙氨酸氨基转移酶50 U/L,天门冬氨酸氨基转移酶51 U/L,总胆红素218.9 μmol/L,直接胆红素140.9 μmol/L。临床药师再次会诊:患者感染控制较好,且一直食欲减退、恶心,可能为利奈唑胺的不良反应,建议停用利奈唑胺,将头孢哌酮舒巴坦钠用药频次改为每12 h给药1次,其余治疗不变。临床医师采纳建议。
8月18日,患者一般情况可,无发热及其他特殊不适,体温36.7 ℃,白细胞计数3.39×109/L,中性粒细胞百分比60.55%。8月21日,患者一切正常,予以出院。患者住院期间炎症指标水平见表1;患者住院期间肝功能指标水平见表2;患者住院期间体温变化及药物使用情况见图1。
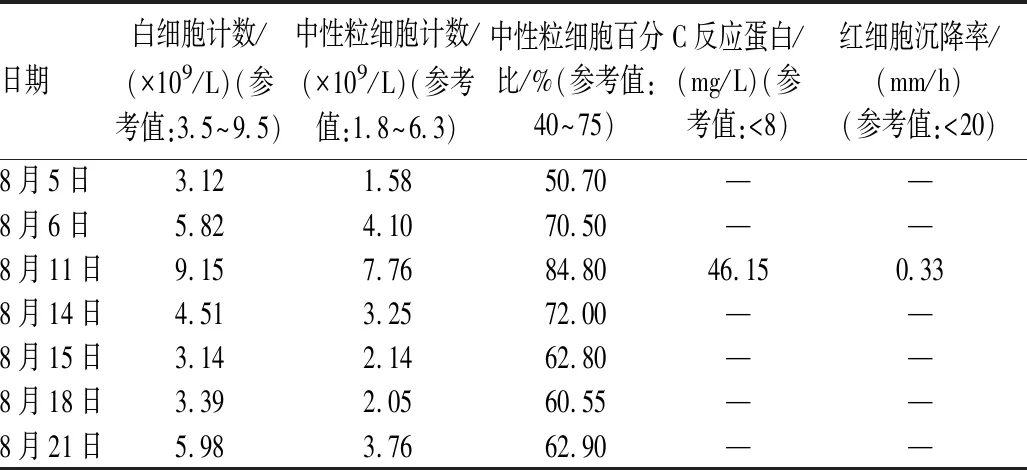
表1 患者住院期间炎症指标水平Tab 1 Inflammatory index levels during hospital stays
注:“—”表示无相关数据
Note:“—” means no relevant data
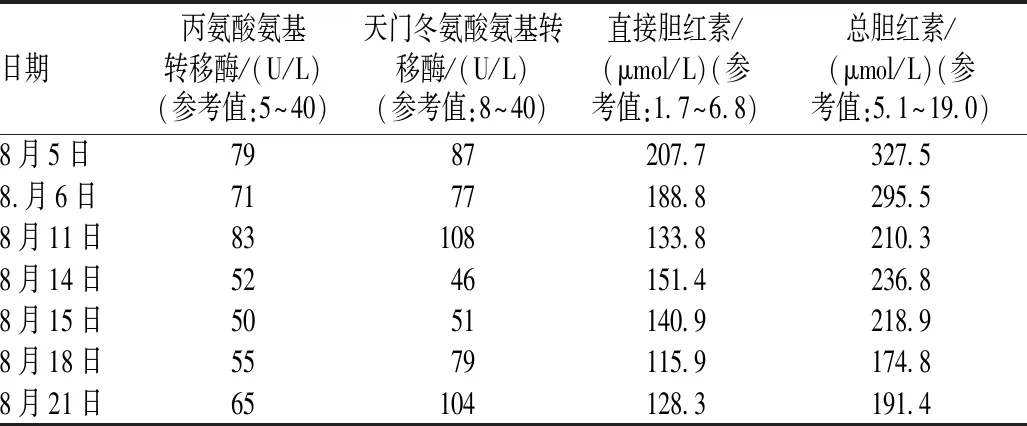
表2 患者住院期间肝功能指标水平Tab 2 Liver function index levels during hospital stays
3 讨论
3.1 确定感染病原菌
该患者8月10日血培养出人葡萄球菌,已使用替加环素6 d,体温波动在38.5 ℃左右,炎症指标偏高,治疗效果不佳。临床药师会诊后初步判断:该葡萄球菌可能为污染菌。分析原因如下:(1)人体皮肤的正常菌群易被携带导致血培养阳性,留置导管也可导致血培养污染,栖于皮肤和黏膜表面的条件致病菌在正常情况下不致病,但在免疫功能降低或接受侵入性治疗如各种静脉置管、胃肠营养时其感染风险会增加[2]。

图1 患者住院期间体温变化及药物使用情况Fig 1 Changes in body temperature and drug application during hospital stays
该患者进行多次手术,植入支架及置入引流管等是血培养污染的高危因素。(2)血流感染是目前导致患者死亡的重要原因,葡萄球菌为血流感染极其重要的病原菌之一[3];血流感染在全球范围内具有很高的发病率和病死率,引起血流感染的葡萄球菌以人葡萄球菌、溶血葡萄球菌、金黄色葡萄球菌及表皮葡萄球菌为主。人葡萄球菌的耐药性及多重耐药性较金黄色葡萄球菌严重,但均仍对万古霉素、利奈唑胺和替加环素保持高度敏感[4]。该患者入院起就开始予以替加环素经验性治疗,用药6 d后依然发热,血培养结果与实际使用药物不相符。(3)有学者提出,C反应蛋白、降钙素原可作为鉴别血培养中病原菌及污染菌的判断指标,当C反应蛋白的cutoff值≤51.7 mg/L时,对血培养污染阳性预测值及阴性预测值分别为47.9%、88.6%;降钙素原鉴别血培养污染的最佳cutoff值为0.5 ng/ml,其阳性预测值和阴性预测值分别为72.5%、98.4%[5-6]。8月11日,该患者C反应蛋白46.15 mg/L,降钙素原0.33 ng/ml,二者均在折点以下,故判断该培养菌为污染菌的可能性大。
8月13日,胆汁培养结果提示铜绿假单胞菌。临床医师对该培养结果是否为感染菌提出疑问。临床药师会诊后认为该培养菌可能为感染菌:(1)该患者进行多次手术,病情严重,存在合并症并有低蛋白水平,是腹腔感染的高危人群[7]。(2)有文献报道,在应用替加环素的过程中,有导致铜绿假单胞菌二重感染的可能[8]。(3)该患者1个月前因梗阻性黄疸,2次行PTCD,术后血常规、体温和临床症状提示存在胆道感染。胆道感染常见致病菌主要为革兰阴性杆菌、革兰阳性球菌和(或)厌氧菌。其中,革兰阴性菌以大肠埃希菌、肺炎克雷伯菌和铜绿假单胞菌为主,革兰阳性菌以肠球菌为主。在发病早期,一般无铜绿假单胞菌参与,但几日至十几日后,有胆肠吻合或胆道支架者,铜绿假单胞菌出现的机会较多[9-10]。结合该患者病程,胆道术后1个月余,且一直保留有T管引流,近10 d诉有反复发热伴寒战,入院后仍一直高热不退,故不排除铜绿假单胞菌和厌氧菌等感染的可能。(4)替加环素对铜绿假单胞菌为天然耐药[11]。8月5—11日,患者一直使用替加环素,但炎症指标及感染症状处于加重期,治疗无效;8月12日改为利奈唑胺加头孢哌酮舒巴坦钠后,体温及炎症指标等逐渐恢复正常,进一步确定该细菌为感染菌的可能性大。
3.2 抗感染药的选择
3.2.1 初始治疗药物:腹腔感染以需氧菌和厌氧菌的混合感染为主,一般病情危重,常继发下呼吸道、血液等部位的医院获得性感染。替加环素是新型静脉注射用甘氨酰环素类抗菌药物,可有效抑制细菌蛋白质的合成。该药抗菌谱广,能覆盖腹腔感染的常见病原菌,且用于肝肾损伤、血液透析治疗等患者均不需调整剂量[12],故被广泛用于治疗成人复杂性腹腔内感染。该患者入院前曾使用亚胺培南西司他丁治疗8 d仍有发热,因此,初始经验性选用替加环素可能有效。但用药6 d后感染仍控制不佳,分析其原因可能是替加环素作为一种抑菌剂,长程单药应用会诱导细菌耐药发生,而联合其他抗菌药物可减少细菌耐药的发生[13]。
3.2.2 治疗药物的调整:地塞米松作为长效糖皮质激素类药物,对感染性和无菌性炎症均具有强效的抗炎作用。该患者一直高热不退,于8月9日予以地塞米松紧急退热。但是,地塞米松并没有抗菌作用,对于感染性的发热患者,使用该药容易掩盖病情发展症状,因此,临床药师建议停用地塞米松。8月10日患者体温降至正常,医师采纳建议,停用地塞米松,8月11日患者体温又升至38 ℃及以上,可见8月10日体温降至正常是地塞米松作用的结果,感染并未得到控制。8月10日后,给予利奈唑胺联合替加环素及奥硝唑氯化钠抗感染,发热症状并无好转。分析可能的原因:利奈唑胺属唑烷酮类抗菌药物,可与细菌50S核糖体结合,抑制细菌蛋白质的合成。该药对葡萄球菌和肺炎链球菌具有高度的杀菌作用,对肠球菌仅为抑菌作用[14],与同为抑菌剂的替加环素联合应用对革兰阳性致病菌以肠球菌为主的胆道感染的治疗效果不佳。根据《成人及儿童复杂性腹腔内感染的诊断与处理》,医疗保健相关腹腔内感染的经验治疗需要覆盖所有可能的病原菌[7]。因此,8月11日后,予以利奈唑胺抗革兰阳性菌、头孢哌酮舒巴坦钠抗革兰阴性菌及奥硝唑氯化钠抗厌氧菌治疗。其中,头孢哌酮舒巴坦钠对铜绿假单胞菌作用很强,且在胆汁中分布浓度非常高,因考虑其可干扰体内维生素K的代谢,造成出血倾向,建议加用维生素K1[15]。8月15日,考虑患者感染症状逐渐好转,炎症指标逐渐降低至恢复正常,且一直食欲减退、恶心,可能为利奈唑胺的不良反应,建议停用利奈唑胺,将头孢哌酮钠舒巴坦钠(2∶1)1次3.0 g,静脉滴注,每8 h给药1次改为1日2次,进行降阶梯维持治疗。主要考虑如下:一方面,降阶梯疗法可缩短患者住院时间、减少费用,防止产生耐药性和真菌感染[16];另一方面,头孢哌酮舒巴坦钠在体内存在肝肠循环[17],在胆汁内药物浓度相对稳定,用药频次适当降低可减少该患者的肝脏药物代谢负担。
3.3 治疗体会
在临床实践中,细菌培养结果对临床选用抗菌药物具有重要意义,但不能轻易根据阳性结果来判断致病菌,需要仔细甄别和综合分析。目前,判断致病菌和污染菌的实验方法还很局限,需要进一步完善。除实验方法外,患者本身的基础疾病及相关致病菌的高危因素、有无与细菌检测阳性结果相匹配的临床症状和体征,对判断十分重要。临床药师应不断积累经验,用专业知识协助医师制订安全、经济和有效的用药方案,促使临床合理用药。本案例中,该患者的抗感染治疗是成功的,但如果在送血培养的同时,及早送胆汁培养,明确真正的病原菌,则其抗感染疗程会更短。另外,对于C反应蛋白、红细胞沉降率等炎症指标也应进行多次复查。

