胸骨下小切口经心尖封堵小儿动脉导管未闭
张 冲 何 飞 李 迎 刘建国 崔传玉
(徐州市儿童医院心外科,徐州 221000)
经过多年发展,经胸小切口封堵动脉导管未闭(patent ductus arteriosus,PDA)已取得良好疗效[1]。传统微创封堵采用胸骨左缘肋间切口,穿刺肺动脉前壁完成封堵,若出现封堵器移位、脱落、心包积液等,需要中转开胸,且肋间切口易对女性患儿乳腺组织造成损伤[2]。2016年7月起,我科开始采用胸骨下小切口,穿刺右心尖,从右心室-肺动脉-PDA路径进行PDA封堵,至2017年5月治疗11例3岁以下小儿,取得满意疗效,同时女性患儿的乳腺组织也得到有效保护,报道如下。
1 临床资料与方法
1.1 一般资料
本组11例,男2例,女9例。年龄6.6~32(17.0±8.7)月,体重7.5~14(9.4±2.0)kg。均有气促、多汗、乏力。心脏超声检查确诊为PDA,未合并其他心脏畸形。术前CTA再次测量主动脉与肺动脉间异常血管通道,长管型10例,漏斗型1例,无主动脉缩窄。术前胸片提示心脏外形不同程度扩大,11例左心房、室增大,10例肺动脉增宽。
参考中国专家共识[3],入选标准:①具有临床症状和心脏超负荷表现,不合并需外科手术的其他心脏畸形;②合并感染性心内膜炎,但已控制3个月;③合并轻~中度左房室瓣关闭不全、轻~中度主动脉瓣狭窄和关闭不全。排除标准:①感染性心内膜炎、心脏瓣膜和导管内有赘生物;②严重肺动脉高压出现右向左分流,肺血管总阻力>14 Wood单位;③依赖PDA存活。
1.2 方法
仰卧位,气管插管静吸复合全身麻醉,采用经食道超声心动图(transesophageal echocardiography,TEE)引导。置入食道超声探头进一步明确PDA的位置、大小、形状。以PDA肺动脉端直径处彩色血流束的宽度为准,术中测量PDA直径3~7(4.2±1.2)mm。根据中国专家共识[3],选择比PDA最窄处内径大3~6 mm的PDA封堵器[上海形状记忆合金材料有限公司产品(国食药监械(准)字2014第3770627号),是由镍钛合金丝编织而成的蘑菇形结构,具有自膨胀性,可收在管内,送入心脏后,推出即可恢复原状,固定在缺损位置。封堵器内部有高分子聚酯纤维膜,能够阻挡血液]。
静脉注射肝素1 mg/kg,胸骨下段剑突区正中纵切口1~2 cm,切开并悬吊心包,暴露右心室。在TEE引导下,根据彩色多普勒判断肺动脉开口处血流方向,以示指在右心尖表面轻压,选择与肺动脉血流方向重合的区域为穿刺点,同时避开冠状动脉。以5-0普理灵线做荷包缝合,血管鞘穿刺荷包处(图1),穿透右室壁后退出针芯,沿针芯置入引导钢丝,在TEE引导下使其通过肺动脉瓣到达PDA处,并进入降主动脉侧(图2)。用稀肝素盐水(每100 ml生理盐水加0.1 ml肝素钠)反复冲洗输送装置及封堵器。撤出穿刺针,沿导丝置入输送鞘管并穿过PDA至降主动脉侧。在降主动脉内释放左侧伞,待左侧伞完全打开后,回拉封堵器紧贴主动脉壁。在PDA内释放封堵器腰部。封堵器完全打开后,TEE仔细观察封堵器形状良好(图3),大动脉水平分流消失,反复推拉封堵伞无移位,固定良好,不影响降主动脉及左肺动脉血流,即可撤出输送器,撤出输送鞘管,结扎荷包线,仔细止血,逐层缝合。如果置入位置不合适或封堵后有残余分流,可收回封堵器,重新调整位置或更换封堵器后再释放。缝合切口(图4)。意识清醒后即可脱离呼吸机。术后常规应用抗生素1天,口服阿司匹林3 mg/kg 3个月。复查血常规、尿常规、心电图、超声心动图正常即可出院。出院后1、3、6、12个月复查超声心动图和心电图。
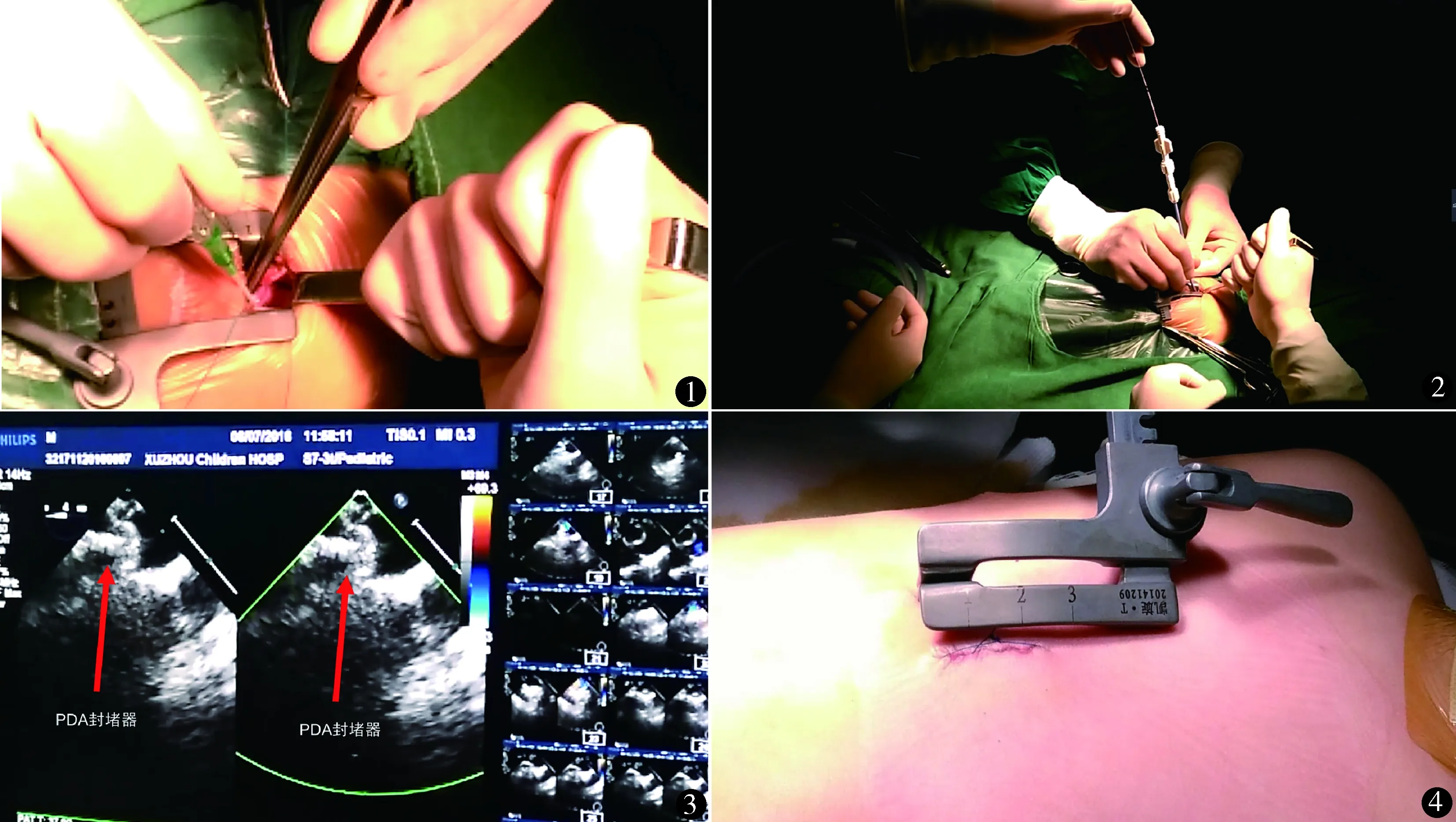
图1 TEE引导下血管鞘穿刺右心尖 图2 TEE引导下置入输送系统,建立轨道图3 TEE引导下释放封堵器,并测量封堵效果 图4 胸骨下小切口
2 结果
全组11例,手术时间45~150(74.5±29.7)min,无输血,无死亡,无封堵器脱落,无明显残余分流,均封堵成功。手术指标见表1。术后1周均复查超声心动图,无医源性左肺动脉及降主动脉狭窄。1例(例1)一过性血小板降低,术后当天血小板正常(149×109/L),术后第5天血小板降至71×109/L,给予地塞米松治疗及输注血小板,并停用肝素等引起血小板减少的药物,术后7天复查正常。随访18~28(23.2±3.8)月,均行体格检查、心电图、胸片及超声心动图,未见封堵器脱落移位、残余分流或梗阻、快速性心律失常、心脏磨蚀等并发症,心肺功能及生长发育均正常。
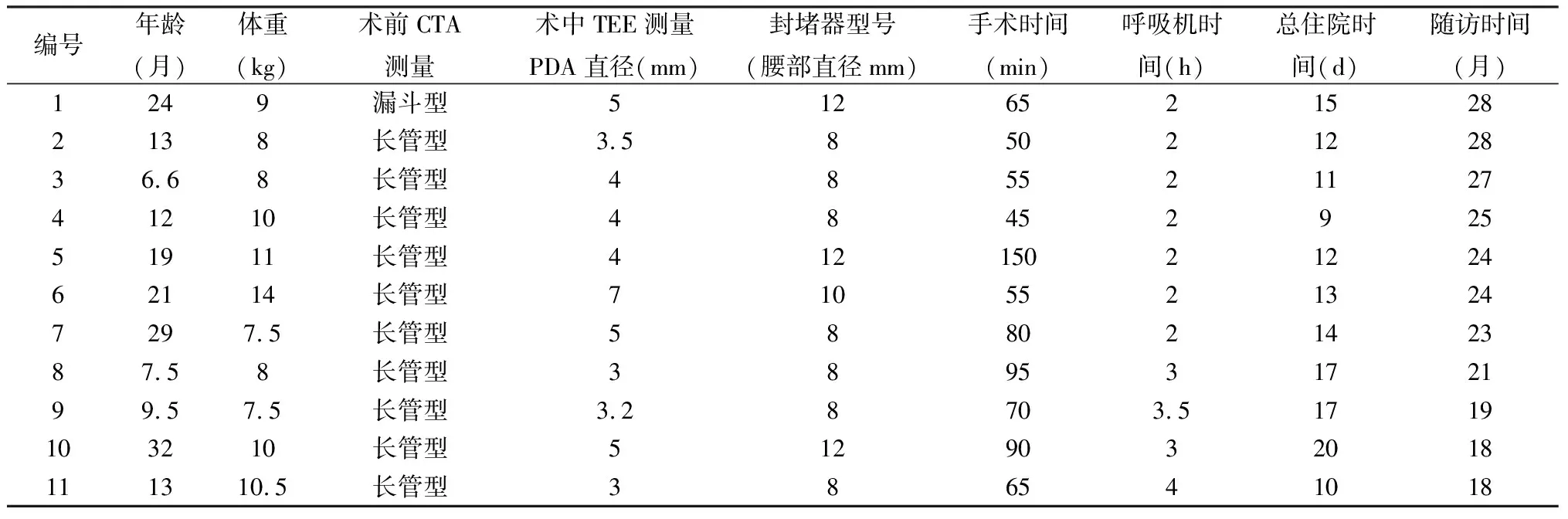
表1 11例临床资料
3 讨论
开胸手术治疗PDA效果理想,但创伤较大,致命性大出血、导管再通、假性动脉瘤、喉返神经损伤等并发症时有发生[4]。放射线引导下的介入治疗受年龄、体重、血管条件等限制,且对患者及术者存在辐射,增加患恶性肿瘤的潜在风险[5]。因为婴幼儿的股动脉细小,无法置入输送器,放射线引导下的介入治疗不适于婴幼儿。
传统经胸微创封堵选用第2或第3肋间3~5 cm切口作为封堵入路[6],手术过程中若出现封堵器移位、脱落等问题,需要重新在胸骨做切口并锯开胸骨,进行急救。且肋间切口易对女性患儿乳腺组织造成损伤,不够美观。
我们采用胸骨下纵切口经心尖途径行PDA封堵,可在婴幼儿(体重<15 kg)食道超声探头下完成。此路径的优势在于:①胸骨下纵切口,保证手术安全性,一旦遇到突发情况,可直接沿切口向上做开胸手术,相比肋间切口封堵术,能够节约抢救时间;②不需要完全锯开胸骨,减少出血和术后并发症;③避开乳腺组织,更美观;④从心尖路径穿刺,建立右心尖-肺动脉-PDA轨道,路径几乎与PDA平行,更利于封堵器释放;⑤相较于肋间切口的路径直接穿刺肺动脉,此路径视野更好,且心尖部位室壁较厚,降低了穿刺风险。
手术的难点是穿刺位置的选择,需要术者在术前根据超声、CT做出预判断。术中结合食道超声,选择与肺动脉血流方向在同一直线的区域作为穿刺点,以减少鞘管在心脏内的输送路径,更易建立轨道,达到病变位置。
本组11例中1例5 mm缺损,置入腰部直径12 mm的封堵器后出现一过性血小板降低。文献[7~9]报道PDA封堵术后血小板减少,有研究者认为是因为封堵器过大、血小板聚集在封堵器的聚酯纤维膜上而造成损耗,有研究者认为血小板减少与红细胞机械性破坏有关。我们分析本例情况,认为可能是因为封堵器选择偏大,封堵器在主动脉内占据体积较大,与血液接触面积大,当高速血流通过时,红细胞受到机械性破坏,引起溶血所致血红蛋白尿伴发血小板降低。给予地塞米松治疗及输注血小板,并停用肝素等引起血小板减少的药物,血小板水平逐渐恢复正常。另外,为保证封堵器的稳定性与封堵效果,通常会选择大号封堵器,但对于角度较大的PDA,封堵器的腰部会直接释放在左肺动脉内,造成左肺动脉狭窄。故封堵器的选择一定要综合考虑主动脉、肺动脉、PDA角度等多重因素。
本组住院时间从入院第1天起算,包含了等待手术时间,未能充分展现术后恢复快的优点。但胸骨下纵切口经心尖小儿PDA封堵术为此类患者提供了更安全、微创的选择。
综上所述,胸骨下纵切口经心尖封堵小儿PDA是一种安全有效的手术方式,选择胸骨下纵切口提高手术的安全性,有利于手术过程中轨道建立,同时避免对乳腺组织的损伤,相较于肋间切口瘢痕更加隐蔽,提高了手术的美容性。

