四妙丸联合非甾体抗炎药治疗湿热型强直性脊柱炎的临床研究
王春波
辽宁中医药大学附属医院,沈阳 110032
强直性脊柱炎(ankylosing spondylitis,AS)属于慢性进展性风湿性疾病,主要侵犯中轴关节,可引起晨僵、疼痛等症状,并逐渐演变为关节强直。临床上尚无根治AS的方法,目前多采用非甾体抗炎药(NSAIDs)、改善病情药物(DMARDs)、生物制剂、糖皮质激素、功能锻炼等缓解患者的临床症状[1]。中医药治疗AS具有用药灵活、辨证施治、对症治疗等优势。本研究观察四妙丸加减联合非甾体抗炎药治疗湿热型AS的临床疗效,并探讨其有关机制,现将结果报道如下。
1 资料与方法
1.1 一般资料
收集2016年2月—2018年9月期间于本院风湿科治疗的AS患者100例,通过随机数字表法将其随机分为对照组和观察组,每组50例。对照组,其中男22例,女28例;平均年龄(54.31±5.12)岁,平均病程(7.12±0.65)年。观察组,其中男23例,女27例;平均年龄(52.53±7.13)岁,平均病程(6.18±0.69)年。2组患者在年龄、性别、病程等方面比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
西医诊断标准参考美国风湿病学会1984年修订的纽约标准:①下腰背痛病程≥3个月,晨僵、疼痛可于活动后有所改善,休息时症状不减轻;②腰椎侧屈及前后方向活动受限;③与同年龄、同性别人群的正常值比较,胸廓扩展范围明显变小;④单侧骶髂关节炎Ⅲ~Ⅳ级或双侧骶髂关节炎Ⅱ~Ⅳ级。若具备条件④及①~③条中的1条即可确诊为AS。
中医诊断标准参考《中医病证诊断疗效标准》[2]中关于湿热型强直性脊柱炎的中医诊断标准。主症:①下腰痛,疼痛部位固定;②脊背疼痛,疼痛部位固定;③腰脊、背部活动受限;④腰背晨僵感。次症:①四肢关节局部皮温升高或降低,关节疼痛;②腰膝困重、酸软;③发热,体温<38.5℃。舌质红,苔黄、黄腻、黄厚,脉濡数、滑数。具备3项主症兼有1项以上次症,并参照舌脉可辨为本证。
1.3 纳入与排除标准
纳入标准:符合西医及中医的诊断标准,经实验室、影像学检查明确诊断;年龄35~70岁;BMI≤29 kg·m-2;AS病程≤10年;配合检查与治疗,具有良好的依从性;患者知情并签署同意书,临床资料完整;无使用AS治疗相关药物史。
排除标准:合并股骨头坏死、严重关节畸形者;合并其他风湿性疾病;长期或大量服用NSAIDs且短期不能停用者;肝、肾功能严重异常,或伴有造血系统及心、脑血管严重疾病;精神异常;哺乳、妊娠期妇女;正在接受其他临床试验者。
1.4 治疗方法
对照组给予吲哚美辛肠溶片(山西云鹤制药有限公司,国药准字H14020771)口服,1片/次,2次/日。观察组在对照组治疗基础上给予四妙丸加减,方药组成为制川乌10 g,黄芪20 g,黄柏12 g,川牛膝20 g,薏苡仁12 g,远志12 g,石斛15 g,苍术12 g,金银花30 g。1剂/日,水煎煮,早晚温服。2组均治疗3个月后进行疗效评价。
1.5 观察指标与疗效判定标准
参考文献[3]制定疗效判定标准,临床控制:治疗后主症、次症基本消失,主要化验指标数值及主要体征恢复正常;显效:治疗后症状总积分值下降>2/3原总积分值,主要化验指标数值及主要体征改善>2/3,连续治疗病情稳定;有效:1/3原总积分值≤治疗后症状总积分值下降<2/3原总积分值,1/3≤主要化验指标数值及主要体征改善<2/3;无效:治疗后主、次症有所改善但并不稳定,症状总积分值下降<1/3原总积分值,主要化验指标数值及主要体征改善<1/3。
根据文献[3]制定中医症状评分标准,分别于治疗前后对2组患者主症(关节冷痛、僵紧、僵痛)和次症(大便溏泄、口不渴、四末不温)进行评分,主症从轻到重量化评分为0分、2分、4分、6分,次症从轻到重量化评分为0分、1分、2分、3分,症状越重评分越高。
分别于治疗前后采集2组患者晨起空腹外周静脉血10 mL,离心后分离血清,应用魏氏法检测2组血沉(ESR)水平;应用ELISA法检测2组血清C反应蛋白(CRP)水平;应用ELISA法检测2组血清基质金属蛋白酶-9(MMP-9)、组织金属蛋白酶抑制剂-1(TIMP-1)水平,ELISA试剂盒由北京冬歌博业生物科技有限公司提供,严格按照说明书进行操作;
1.6 统计学处理
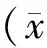
2 结果
2.1 2组临床总有效率比较
治疗后,观察组总有效率80.00%,对照组总有效率为52.00%,组间比较,差异有统计学意义(P<0.05)。见表1。
2.2 2组中医症状评分比较
治疗后,观察组僵紧、僵痛、关节冷痛、四末不温、口不渴、大便溏泄等症状评分均较治疗前明显下降(P<0.05),对照组仅僵紧、僵痛评分较前下降明显(P<0.05)。与对照组比较,观察组治疗后大便溏泄、口不渴、四末不温、关节冷痛评分均显著下降(P<0.05)。见表2。
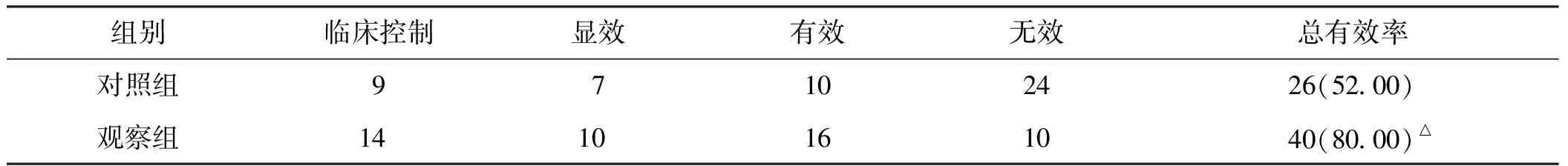
表1 2组患者临床总有效率比较(n=50,例,%)
与对照组比较△P<0.05

表2 2组患者中医症状评分比较(n=50,分,±s)
与治疗前比较*P<0.05;与对照组比较△P<0.05
2.3 2组炎性指标比较
治疗后,2组ESR、CRP均较治疗前降低(P<0.05),且观察组上述指标降低更明显(P<0.05)。见表3。
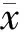
表3 2组患者炎性指标比较(n=50,±s)
与治疗前比较*P<0.05;与对照组比较△P<0.05
2.4 2组血清MMP-9、TIMP-1水平比较
治疗后,观察组血清MMP-9、TIMP-1水平较治疗前及对照组明显降低(P<0.05)。见表4。
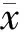
表4 2组患者血清MMP-9、TIMP-1比较(n=50,ng/mL,±s)
与治疗前比较*P<0.05;与对照组比较△P<0.05
3 讨论
根据其临床表现,中医将早期AS归属于“腰痛”、“胯疼”、“肾着”等范畴,随着病情进展,处于疾病后期的AS可归属于中医“腰腿痛”范畴,若出现脊柱弯曲、畸形、严重受限等,则属于“骨痹”、“肾痹”等范畴。中医认为AS发病与感受湿邪及肾虚相关,表现为正虚受邪,亦与痰瘀、湿热有关,总体表现为湿热毒邪互结[4],病情缠绵,治疗应以透热达邪、清热解毒为主。
四妙丸出自《成方便读》,具有清热利湿的功效,研究[5]表明,其对缓解痹证疼痛疗效显著。方中黄柏性苦寒,清热燥湿,为君药,其性沉降,可泻相火坚阴、清下焦湿热;苍术性辛散、苦燥,健脾燥湿,可助黄柏增强燥湿之力;薏苡仁性甘、淡、凉,健脾除痹,渗湿清热,助君药黄柏清热利湿,与苍术相合健脾燥湿;川牛膝性酸、苦、平,可引血下行、活血化瘀,与苍术、薏苡仁共为臣药,助君药利湿清热;制川乌通络蠲痹,金银花清热解毒。诸药相合,起到通络止痛、清热利湿之功。本研究结果表明,四妙丸加减治疗湿热型AS可显著改善关节僵痛、僵紧等症状,提高生活质量。
研究证实,基质金属蛋白酶(MMPs)为体内重要的蛋白水解酶家族,对组织重构有重要影响。多种疾病进程如免疫炎症、肿瘤转移、血管重构、关节软骨破坏均涉及MMPs介导的基质降解。研究[6]证实,MMP-9与AS疾病活动度相关,原因可能为AS患者体内由于炎症刺激产生大量MMP-9,进而降解软骨中的胶原成分,破坏滑膜组织中的破骨细胞,引起软骨损伤。因此,MMP-9可能是参与炎性骨破坏的重要因素,可作为观察AS疾病活动的有效标志。组织金属蛋白酶抑制剂(TIMPs)属于低分子蛋白,在体内广泛分布;正常情况下,MMPs与TIMPs保持相对平衡状态,这种动态平衡在组织修复中具有重要意义[7]。AS活动期,MMPs、TIMPs表达水平明显偏高,二者的动态平衡被破坏,导致细胞外基质过度降解,严重影响预后[8]。本研究结果显示,治疗后观察组血清MMP-9、TIMP-1水平显著低于对照组;观察组大便溏泄、口不渴、四末不温、关节冷痛、僵紧、僵痛等评分均较治疗前显著下降,且观察组大便溏泄、口不渴、四末不温、关节冷痛评分均显著低于对照组;提示四妙丸加减联合非甾体抗炎药治疗AS疗效明显,可显著改善临床症状,原因可能与其显著下调MMP-9、TIMP-1水平相关。
综上所述,四妙丸加减联合非甾体抗炎药能显著改善湿热型AS的症状,提高临床疗效,其机制可能与其降低MMP-9、TIMP-1水平,阻断炎性因子的大量释放,改善内环境,减轻炎症反应有关。

