关节突关节比在退行性腰椎滑脱中的应用价值
陈进平,李 奎,陈 骞,郭浩然,张映波,蔚 芃
腰椎关节突关节是腰椎重要的连接结构之一,与腰椎间盘一起辅助腰椎运动,是重要的解剖标志[1]。腰椎关节突关节比是指CT横断面图像上同侧上位椎体下关节突弧面长径与下位椎体上关节突弧面长径的比值,是基于CT横断面图像提出的新的量化关节突关节退变指标,目前相关研究报道较少。2015年6月~2019年6月,我科比较181例L4或L5退行性腰椎滑脱(LDS)患者术前腰椎关节突关节比与同期181例健康体检者之间的差异,为关节突关节退变的诊断、退变程度的评价提供参考,报道如下。
1 材料与方法
1.1 研究资料排除腰部手术史、感染、创伤、严重骨质疏松、腰椎骨折、先天性畸形、腰椎关节脱位、峡部裂腰椎滑脱患者。选取181例L4或L5LDS患者作为观察组,其中男95例,女86例,年龄37~71(53.87±9.85)岁,体重指数19.3~28.0(23.85±2.26) kg/m2。采用腰椎滑脱Meyerding分级将腰椎滑脱分为:Ⅰ度77例,Ⅱ 度68例,Ⅲ度31例,Ⅳ度5例。另选取同期181例在我院进行健康体检的无脊柱疾病者作为对照组,其中男92例,女89例,年龄33~73(52.19±10.23)岁,体重指数18.2~27.9(23.22±2.73) kg/m2。
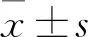
1.2 扫描和测量使用我院同一台256层螺旋CT机完成腰椎体CT横断面扫描。在医院PACS影像系统选择关节突关节结构最完整的层面,使用系统工具栏中的比值测量工具完成测量。测量腰椎下位椎体上关节突弧面长径(右侧dAB、 左侧dEF),上位椎体下关节突弧面长径(右侧dCD、 左侧dGH),见图1A;比较同侧上位椎体下关节突弧面长径与下位椎体上关节突弧面长径的比值:dCD/dAB、dGH/dEF,见图1B~H。所有研究对象的数据测量由2位工作人员独立3次测量完成,取6次测量平均值。
2 结果
2.1 两组一般资料比较体重指数两组比较差异有统计学意义(P<0.05);年龄、性别比两组比较差异无统计学意义(P>0.05)。提示体重指数越大,腰椎压力负荷越大。
2.2 两组L4~5关节突关节比比较见表1。同侧L4~5节段关节突关节比观察组均高于对照组(P<0.05),提示LDS患者的关节突关节比高于正常人,LDS患者术前关节突关节退变明显。将同组左、右侧进行组内比较,不同组不同侧进行组间比较,差异均有统计学意义(P<0.05)。
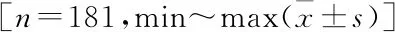
表1 两组L4~5关节突关节比比较
2.3 两组L5~S1关节突关节比比较见表2。同侧L5~S1关节突关节比观察组均高于对照组(P<0.05),提示与正常人相比,LDS患者关节突关节比增大,关节突关节退变更加明显。将同组左、右侧进行组内比较,不同组不同侧进行组间比较,差异均有统计学意义(P<0.05)。
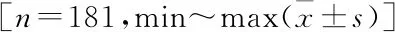
表2 两组L5~S1关节突关节比比较
2.4 观察组典型病例见图2、3。
3 讨论
3.1 腰椎关节突关节比提出的理论基础腰椎关节突关节是腰椎功能单元的重要组成结构,可引导和约束腰椎运动[2]。研究表明关节突关节倾斜度[3-4]与LDS相关,且腰椎关节突关节的退变发生于LDS之前[5],但目前关于关节突关节退变具体量化的评价指标文献报道较少。我们认为,关节突关节弧面长径间接显示了关节突的体积大小,与下位椎体上关节突相比,更小的上位椎体下关节突能够提供更好的包容性,更利于关节突关节的稳定,由此引入腰椎相邻节段关节突关节比这一新指标,使用具体数据更加直观地显示出腰椎关节突关节的稳定性,因此关节突关节比能够作为关节突关节退变的诊断、退变的程度评价的量化指标,为LDS患者的早期诊断与鉴别提供新的数据支持。
3.2 腰椎关节突关节比比较的结果分析有研究[6]表明,体重指数与LDS存在相关性,本研究结果与之一致。体重指数越大,腰椎压力负荷越大,容易引起脊柱关节突关节退变从而发生LDS,但是其具体关系需要更多研究的支持。本研究中LDS患者腰椎滑脱Ⅰ度77例、 Ⅱ 度68例、 Ⅲ度31例、Ⅳ度5例。关节突关节比观察组高于对照组,与腰椎关节突关节比退变的理论基础相符。本研究中多次测量dCD/dAB、dGH/dEF,按照左侧、右侧分别记录并两两比较。结果显示,T4~5、L5~S1关节突关节比两组比较差异均有显著意义,由此可知LDS患者关节突比显著高于正常人,关节突关节比越大提示退变越严重。关节突关节比存在差异的原因可能是关节突关节比增大,下位椎体上关节突无法完整包容上位椎体下关节突,腰椎关节突关节的稳定性丢失,但尚缺乏LDS患者患病前后的对比研究以及具体的文献支持,这是本研究的不足之处,也是下一步研究方向。
3.3 腰椎关节突关节比的应用价值与展望笔者认为,关节突关节比可能不仅能够用于评估腰椎关节突关节的退变程度,还可用于预测腰椎关节突关节已经退变而腰椎滑脱尚未发生的临床病例中后期LDS的发生风险。峡部裂型腰椎滑脱患者由于关节突关节的退变程度小于LDS患者,还是属于理论基础部分,因此可使用关节突关节比用于LDS的鉴别。本研究结果显示,T4~5、L5~S1节段同侧关节突关节比较差异有统计学意义,我们预先排除了腰椎畸形、腰椎关节脱位、腰椎骨折的患者,因此同一节段腰椎左、右两侧关节突关节的退变过程是同时发生的,左侧或者右侧的关节突关节比均能够用于评估腰椎关节突关节的退变程度,但需要严格地控制应用范围并进行准确测量。 由于存在发育差异的现象,不同研究对象的上关节突弧面长径、下关节突弧面长径可能存在差异,也尚无相关研究统计与腰椎关节突关节体积大小相关的具体数据,因此我们直接比较关节突关节比,排除了个体关节突发育、CT扫描体位导致的差异,进一步提升了研究的准确性。本研究中,观察组L4~5关节突左侧关节突关节比平均值为0.92,右侧关节突关节比平均值为0.91;L5~S1关节突左侧关节突关节比平均值为0.95,右侧关节突关节比平均值为0.94,这仅能为临床诊断提供参考,还需要更大更精确的数据支持。
综上所述,基于CT断层扫描的新的关节突关节比可用于评估腰椎关节突关节退变。但作为腰椎小关节退变的评价指标、腰椎滑脱患者的早期诊断与鉴别标准尚需进一步研究。

