冠状动脉CT血管成像对冠状动脉闭塞患者侧支循环形成的评估价值
谢丽响,徐凯,刘忠啸,许旭光
(徐州医科大学附属医院,江苏徐州221000)
冠心病患者的临床表现除了与冠状动脉狭窄程度、器官对缺血敏感性及不同患者疼痛阈不同有关外,还与是否存在侧支循环有关。冠状动脉侧支循环是一种潜在的管道,在冠状动脉供血良好情况下没有被激活,当冠状动脉主要分支发生严重狭窄或闭塞时,它们得以开放并发展,以维持对心脏的供血,这些通过侧支或吻合支重新建立起来的循环称为侧支循环[1]。开放的侧支循环通过供应病变血管远端的心肌血液,可以防止细胞坏死、减少梗死心肌面积,改善左室功能、降低室壁瘤的发生,对顿抑心肌和冬眠心肌有支持作用[2~4],有助于改善患者预后。目前临床诊断侧支循环最常用的方法是冠状动脉血管造影(CAG),CAG能够准确评价冠状动脉病变和侧支循环情况,但属有创检查,而且检查费用昂贵,限制了其在临床中的广泛应用。近年来,随着多层螺旋CT技术的发展,双源CT作为冠状动脉的无创性检查方法日益受到重视,双源CT对冠状动脉疾病诊断的敏感性及特异性均在90%以上[5,6],但应用CT血管成像(CTA)评价冠状动脉侧支循环的研究并不多。本研究以CAG为金标准,评估CTA评估冠状动脉侧支循环形成的应用价值。
1 资料与方法
1.1 临床资料 选择2013年1月~2014年12月在我院同时行冠状动脉CTA检查和CAG检查的冠状动脉闭塞患者125例,男83例、女42例,年龄(63.64±11.38)岁,CTA和CAG检查间隔时间(5.98±4.90)d。入选标准:冠状动脉CTA图像质量达到诊断要求;在CTA检查后1个月内行CAG检查;CAG证实至少有一支冠状动脉主要分支闭塞;未经冠状动脉旁路移植术(CABG)或经皮冠状动脉介入治疗(PCI)。排除标准:对比剂过敏、心肾功能不全、屏气时间达不到要求以及其他不宜CT检查者。本研究获得本院伦理委员会批准,患者均签署知情同意书。
1.2 CTA检查 患者扫描前3~5 min常规舌下含服硝酸甘油0.5 mg。采用Siemens Somatom Definition型双源CT,按照标准位置连接心电导连线,先定位像扫描,后钙化积分扫描。经右肘前静脉注射非离子型含碘对比剂碘海醇。采用比剂跟踪技术触发,感兴趣区放置于升主动脉处,当感兴趣区CT值达到100 HU时,延迟6 s扫描。扫描范围:气管分叉水平至膈下1.5~2 cm处。扫描参数:管电压80~120 kV,管电流380~420 mA,有效层厚0.75 mm,重建间隔0.4 mm,螺距0.20~0.47,重建卷积核值B26f。应用Circulation软件进行CTA图像重建,计算机自动获取最佳收缩期、最佳舒张期,当计算机自动选取图像质量欠佳时,改用人工心电编辑方法选取最佳期相进行图像处理。窗宽设置为800 HU,窗位设置为300 HU。后处理模式包括:容积再现(VR)、多平面重组(MPR)、最大强度投影(MIP)、曲面重组(CPR)。
由2名放射科医师采用盲法原则对CTA影像进行评估,根据诊断经验和对CTA的横断面影像、MPR、MIP、CPR和VR进行综合判断,最终结果由2人协商确定有无侧支循环。并测算闭塞病变的以下参数:①闭塞病变长度:在CPR图像上测量闭塞病变的最大长度。②闭塞病变近段CT值、中间CT值、远段CT值以及闭塞段密度衰减率:在与闭塞血管中线长轴垂直的横断面图像上测量不同部位CT值,计算闭塞段密度衰减率,闭塞段密度衰减率=(病变近侧正常管腔CT值-病变远侧正常管腔CT值)/病变近侧正常管腔CT值。③重构指数(RI):重构指数=病变处血管横截面积/平均参考血管面积,≥1.05为正性重构,≤0.95为负性重构。④冠状动脉闭塞病变区钙化长度及钙化分级:在CPR图像上测量闭塞病变区钙化最大长度,如为多处钙化则取和。根据钙化病变累及血管壁的环周范围将其分为4级,钙化范围<90°为Ⅰ级,91°~180°为Ⅱ级,181°~270°为Ⅲ级,>271°为Ⅳ级。⑤病变两侧有无分支发出:观察毗邻闭塞病变处有无直径≥1.5 mm分支血管,分以下4种情况:两端均无分支、近端有分支远端没有分支、远端有分支近端没有分支、两端均有分支。
1.3 CAG检查 采用Philips FD20血管造影机。经桡动脉穿刺插入造影导管,注入非离子型对比剂碘海醇,分别进行左右冠状动脉造影。右冠状动脉选取左前斜45°位及头位的冠状动脉影像,左冠状动脉选取头位、足位、蜘蛛位、右肝位、左肩位和右肩位6个投照体位。发现侧支循环时选取显示其来源与走行最好的投照体位。
由1名介入经验丰富的心内科医师对CAG图像进行评估。采用Rentrop分级[7],0级为心外膜血管不显影;1级为部分心外膜血管显影,侧支血管影微弱且闭塞远端的分支模糊不定;2级为几乎全部心外膜血管显影,侧支显影密度较供血血管低,充盈速度缓慢;3级为侧支循环心外膜段完全显影直至冠状动脉狭窄病变处,且充盈速度快。0级为无侧支循环,1~3级为有侧支循环。
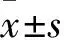
2 结果
2.1 CTA与CAG检查结果 125例患者中,CAG检查显示有侧支循环69例,无侧支循环56例;CTA检查显示有侧支循环58例,无侧支循环67例。CTA对侧支循环诊断的灵敏度为73.9%,特异度为87.5%,阳性预测值为87.9%,阴性预测值为73.1%,准确率为80.0%。见表1。

表1 CAG与CTA诊断冠状动脉侧支循环的例数(例)
2.2 有无侧支循环闭塞病变的CTA特征比较 125例患者共148处闭塞病变,排除28处以钙化斑块为主、影响部分参数测量的病变,其余120处病变根据CAG结果分为有侧支循环66处和无侧支循环组54处,两者的CTA特征比较见表2。有侧支循环者的闭塞病变长度较无侧支循环者增加,闭塞病变近端CT值较无侧支循环者降低(P均<0.05)。

表2 有无侧支循环闭塞病变的CTA特征比较
2.3 闭塞病变侧支循环形成的影响因素分析 多因素逐步回归分析显示,闭塞病变长度(OR=1.148,95%CI为1.008~1.103,P<0.05)、闭塞病变近端CT值(OR=0.974,95%CI为0.955~0.994,P<0.05)是影响侧支循环形成的重要因素。
3 讨论
CAG被视为显示冠状动脉解剖结构的“金标准”,近年来CAG广泛应用于侧支循环的研究,但是它要求选择适宜的角度准确识别侧支循环,受人为因素影响较大;同时其属有创检查,且检查费用昂贵,患者不易接受,这大大限制了其临床应用。近年来,冠状动脉的无创检查越来越受到重视,随着多排螺旋CT发展,尤其双源CT的出现,在心脏冠状动脉检查中的应用越来越广泛。其扫描时不再采用恒定螺距,而是采用了与心率相匹配的螺距,降低运动伪影及辐射计量,提高了检查成功率及诊断准确性。另外CTA还具有多种先进后处理功能,可以多视角不同方位同时显示冠状动脉主干及小分支的管壁和管腔。较以往CT,CTA在冠状动脉疾病应用上有显著优势,能更好显示以往难于发现的小血管,已证实其在冠心病筛查、诊断、术后随访中以及侧支循环评估中有很大的应用价值[6~8]。另外多种后处理方法可以清晰显示冠状动脉病变长度、CT值、闭塞段密度衰减率、病变区重构指数、钙化情况以及病变两侧有无分支发出等影像学特征,甚至直接显示侧支循环的来源及走行[8],有利于全面了解病变及评估侧支循环情况,为制定临床决策提供帮助。
本研究结果显示,CTA对侧支循环诊断的灵敏度为73.9%,特异度为87.5%,准确率为80.0%,表明CTA对诊断侧支循环具有较高的灵敏度和特异度。但CTA仍有部分漏诊病例,可能与以下因素有关:①双源CT空间分辨率虽然有了很大提高,但仍低于CAG一个数量级;②CTA检查的图像质量受心率影响;③冠状动脉CTA是经外周静脉注射对比剂,而CAG直接向所需观察的冠状动脉内注射对比剂,因而CAG更容易显示一些纤细的侧支循环;④CTA重建图像是静态图像,可能错过诊断侧支循环的一些征象,这就提示在实际工作中,如发现闭塞病变远端血管显影,要采用多种后处理技术,调节窗宽窗位,横断面要结合多种后处理方法观察,以提高诊断准确性。
据文献报道,完全闭塞病变长度较次全闭塞病变长度更长,病变长度≥9 mm时诊断完全闭塞病变的特异性为100%、灵敏度为70%[9,10]。本研究中侧支循环组和对照组闭塞病变长度分别为(16.85±10.52)、(13.35±8.30)mm,进一步验证了上述结论。同时侧支循环组闭塞病变长度较对照组增加,提示侧支循环的发生是一个慢性过程,长期的缺血刺激有利于侧支循环的形成。由于冠状动脉严重狭窄所致的压力阶差和心肌缺血缺氧所产生的部分血管活性物质的共同作用,侧支循环开放的数量逐渐增多,管腔逐渐变大,血流量逐渐增加。
本研究还发现,有侧支循环组闭塞病变近端CT值低于无侧支循环闭塞病变近端CT值,且闭塞病变近端CT值是侧支循环形成抑制因素,这尚未见文献报道,具体原因不明,推测可能与血流动力学及闭塞病变斑块病理演变有关。
综上所述,CTA不仅可以一定程度直接显示侧支循环来源及走行,多种后处理方法也可以清晰显示冠状动脉闭塞病变长度、CT值、闭塞段密度衰减率、病变区重构指数、钙化情况以及病变两侧有无分支发出等影像学特征,有利于全面了解病变及评估侧支循环情况,为制定临床决策提供帮助。

