糖尿病肾病患者血清ACA、IL-6、NGAL水平变化及意义
沈漪萍,沈轩宇
(四川省中西医结合医院,成都 610041)
糖尿病肾病(DKD)是慢性高血糖未得到有效控制所致的肾脏损害,是糖尿病患者仅次于心、脑血管疾病的严重并发症[1,2]。随着居民糖尿病患病率的升高,DKD发病率呈逐渐增加趋势,现已成为终末期肾病首要发病原因[3]。DKD发病隐匿,早期缺乏特异性临床症状和体征,很多患者确诊时病程无法逆转。及时发现DKD高危因素并采取针对性干预措施,或者早期诊断DKD并制定个体化治疗方案,对改善糖尿病患者预后,提高生命质量均有价值。研究表明[4],免疫反应、炎症性反应介导了DKD的发生发展。抗心磷脂抗体(ACA)是一种参与自身免疫异常反应的自身免疫性抗体,主要参与血栓形成、血小板减少等过程,与系统性红斑狼疮等自身免疫性疾病密切相关[5,6]。IL-6是由淋巴细胞、巨噬细胞等合成并分泌的免疫调节细胞因子,参与了不同疾病的慢性炎症反应性过程[7]。中性粒细胞明胶酶相关脂质运载蛋白(NGAL)是脂质运载家族成员之一,参与胚胎发育、细胞分化和凋亡等生理过程,以及炎症免疫应答、肿瘤发生发展等病理过程[8]。2016年7月~2018年5月,我们检测了DKD患者血清ACA、IL-6、NGAL水平,旨在探讨其在DKD发病过程中的作用。
1 资料与方法
1.1 临床资料 收集2016年7月~2018年5月四川省中西医结合医院肾脏内科收治的129例DKD患者为研究对象,纳入标准:①符合2014版《糖尿病肾病防治专家共识》[9]中关于糖尿病肾病的诊断标准;②首次确诊;③纳入研究前未接受任何药物治疗,如糖尿病激素。排除标准:①孕产妇及哺乳期的妇女;②心脏功能不全者;③肝、肾功能障碍者;④急、慢性感染性疾病患者;⑤糖尿病急性并发症患者;⑥自身免疫性疾病患者;⑦恶性肿瘤患者;⑧原发性高血压、甲亢、甲减患者等。参照《慢性肾脏疾病评估与管理临床实践指南》(2012年)[10]中估算肾小球滤过率(eGFR)>60 mL/(min·1.73 m2)时,根据尿清蛋白肌酐比值(ACR)将其分为三组,ACR≥30 mg/g且<300 mg/g时为微量清蛋白尿组(A组),ACR≥300 mg/g时为临床蛋白尿组(B组),eGFR≤60 mL/(min·1.73 m2)为慢性肾衰期组(C组)。其中A组34例,男22例、女12例,年龄43~79(62.83±9.25)岁。B组42例,男27例、女15例,年龄47~75(60.79±10.35)岁。C组53例,男31例、女22例,年龄46~78(62.27±11.13)岁。并于同期随机选取50例ACR<30 mg/g的单纯Ⅱ型糖尿病患者为D组,其中男31例、女19例,年龄43~76(59.88±12.97)岁。四组患者性别构成比、年龄等基线资料比较差异无统计学意义(P均>0.05),具有可比性。研究对象及家属均知情同意并签署知情同意书,该研究得到医院伦理委员会的批准。
1.2 血清ACA、IL-6、NGAL、胱抑素C(CysC)、肌酐(Scr)检测 收集各组患者入院时空腹肘静脉血5 mL,2 000 r/min离心10 min,将血清保存在-80 ℃冰箱中,留待检测。采用酶联免疫吸附法测定血清ACA(免疫学分型:IgG、IgA、IgM),以及血清IL-6水平,采用乳胶增强免疫比浊法检测血清NGAL水平,操作过程中严格按照试剂盒上的说明进行;采用全自动生化分析仪测定Scr;采用胶体金增强免疫法测定CysC。
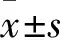
2 结果
2.1 各组患者肾功能指标比较 见表1。
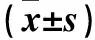
表1 各组患者肾功能指标比较
注:与D组比较,△P<0.05;与A组比较,*P<0.05;与B组比较,#P<0.05。
2.2 各组患者血清ACA、IL-6、NGAL水平比较 见表2。
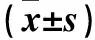
表2 各组患者血清ACA、IL-6、NGAL水平比较
注:与D组比较,*P<0.05;与A组比较,#P<0.05;与B组比较,△P<0.05。
2.3 DKD患者血清ACA、IL-6、NGAL与肾功能指标的相关性分析 见表3。

表3 DKD患者血清ACA、IL-6、NGAL与肾功能指标的相关性分析
2.4 DKD的危险因素分析 以糖尿病患者是否并发肾病为因变量,表1和表2中有统计学意义的变量为自变量,进行多因素Logistic回归分析(α入=0.05,α出=0.10),结果显示,eGFR是DKD的保护因素,ACR、CysC、Scr、ACA-IgA、IL-6、NGAL是DKD的独立危险因素。见表4。

表4 DKD危险因素的多因素Logistic回归分析
3 讨论
DKD是引起糖尿病患者微血管病变严重的并发症,30%~40%的Ⅰ型糖尿病患者和15%~20%的Ⅱ型糖尿病患者并发DKD[11]。DKD患者发病初期即表现为蛋白尿和肾功能减退,病情进一步恶化可致肾衰竭,早期有效诊断和及时干预对缓解糖尿病患者病情,改善预后有积极意义。ACA是广泛分布于人体的自身抗体,主要包括IgG、IgA和IgM三种亚型,ACA以血小板及内皮细胞膜上带负电荷的心磷脂为靶抗原,主要参与血栓的形成和血小板减少过程,与系统性红斑狼疮等自身免疫性疾病密切相关[4,12]。糖尿病患者长期处于高血糖状态可致内环境发生紊乱,出现血流动力学改变、血脂代谢异常、炎性反应等,并进一步损伤肾脏血管内皮细胞,改变肾脏结构及引起功能障碍,同时,靶抗原的激活使机体不断产生ACA,并通过激活补体系统产生级联反应而加速破坏内皮细胞,反过来,损伤的内皮细胞又通过干扰血小板功能、降低纤溶活性等形成血栓,最终使肾脏组织细胞缺氧、缺血而发生坏死[13,14]。IL-6是由中性粒细胞、巨噬细胞等合成和分泌的具有多种功能的促炎细胞因子,通过刺激并损伤胰岛β细胞而诱发胰岛素抵抗,并进一步介导DKD的发生发展过程[15]。NGAL是在单核巨噬细胞、中性粒细胞以及脂肪细胞中高表达的分泌型糖蛋白,与肾脏损伤密切相关。
本研究结果显示,A、B、C三组患者ACR、CysC均高于糖尿病患者,并且其水平随着肾脏损伤程度的加重而升高,提示ACR、CysC是反映肾损伤的重要标志物。此外,DKD患者血清ACA-IgM水平高于糖尿病患者,并且随着病情的逐渐加重,其水平逐渐升高,提示ACA-IgM是评估DKD病情严重程度的重要指标。C组ACA-IgG水平显著高于D组、A组、B组,而A、B组ACA-IgM又高于D组、C组,上述结果提示,ACA不同亚型参与DKD发病不同进程,早期主要是ACA-IgM参与糖尿病患者肾损伤,ACA-IgG主要是在肾损伤发生不可逆时水平显著升高,而ACA-IgM贯穿糖尿病患者肾损伤全过程。DKD患者血清IL-6、NGAL水平高于单纯糖尿病患者,并随着患者肾损伤病情的加重,两指标水平呈上升趋势。提示IL-6、NGAL参与了DKD发生及发展过程,与有关研究结果相似[16]。
Pearson积矩相关分析示ACA不同亚型、IL-6、NGAL与肾功能指标呈不同程度相关性,提示ACA、IL-6和NGAL可作为评估DKD病情进展的生化标志物。多因素Logistic回归分析显示,eGFR是DKD的保护因素,ACR、CysC、Scr、ACA-IgA、IL-6、NGAL是DKD的独立危险因素,提示早期检测上述指标可有效预测DKD发生,从而为临床采取及时有效的干预措施提供指导。
综上所述,ACA不同亚型、IL-6、NGAL与糖尿病患者肾损伤发生发展密切相关,早期检测可有效预测糖尿病患者肾损伤发生及评估DKD病情严重程度,从而指导临床治疗。

