缺氧性肺动脉高压患儿血清ET-1、vWF水平变化及其意义
董燕,任常军,蒋秀芳,程思思,徐瑞红,种讯
(1河北医科大学第一医院,石家庄 050031;2辛集市中医院)
缺氧性肺动脉高压(HPH)指出生后多种因素引起新生儿缺氧性疾病,肺血管收缩,肺循环阻力增大,最终导致肺动脉压力增高[1,2],是威胁新生儿生命健康的常见危重症。HPH早期无明显临床症状,很多患儿确诊时已进展为持续性肺动脉高压,表现为新生儿低氧血症、皮肤青紫,给予较高浓度吸氧不能有效缓解紫绀,而且预后较差[3]。超声是临床检查HPH的常见手段,但是易受操作医师经验的影响。动脉血气氧合指标是评估患儿缺氧状态并指导临床治疗的常见手段,但易受新生儿哭闹、标本采集技术等因素干扰。因此寻找灵敏度高、特异性好的实验室指标辅助临床早期判断HPH患儿病情,对制定及时有效的治疗措施具有重要的意义。内皮素-1(ET-1)由血管内皮细胞合并并释放的内源性血管收缩因子,可反映肺动脉高压严重程度,并且与心血管系统压力密切相关[4]。血管性假血友病因子(vWF)是血管内皮细胞在机体处于应激状态或者内皮细胞受损时分泌的糖蛋白,其与肺动脉收缩压呈正比,可作为先天性心脏病合并肺动脉高压的独立预测因子[5]。本研究观察了HPH患儿血清ET-1、vWF水平变化,并探讨其意义。
1 资料与方法
1.1 临床资料 选取2017年1月~2018年5月河北医科大学第一医院收治的HPH新生儿77例。纳入标准:①宫内有窘迫史或者生后24 h内有明显紫绀、呼吸频率增快;②经血气分析证实存在低氧血症;③床旁B超结合心电图确诊为肺动脉高压,且肺动脉收缩压(PASP)超过40 mmHg[6];④出生后24 h内入院;⑤胎龄36~40周,新生儿体质量2 000~4 000 g。排除标准:①先天性肺发育畸形患儿;②遗传代谢性疾病患儿;③先天性心脏病患儿;④合并其他可能影响本研究结果的疾病,如感染性疾病、恶性肿瘤等。根据新生儿PASP将HPH患儿分为3组,轻度者(40 mmHg≤PASP<50 mmHg)34例(轻度组),男19例,女15例;胎龄36~40(38.2±1.7)周;出生体质量2 350~3 922(3 820.5±196.7)g。中度者(50 mmHg≤PASP<70 mmHg)25例,男13例,女12例;胎龄37~40(37.6±2.2)周;出生体质量2 200~3 975(3 780.0±229.6)g。重度者(PASP≥70 mmHg)18例,男10例,女8例;胎龄36~38(38.8±2.0)周;出生体质量2 160~3 800(3 809.2±207.8)g。另选同期40例健康新生儿作对照(对照组),男23例,女17例;胎龄36~39(38.2±2.1)周;出生体质量2 000~3 990(3 885.6±189.7)g。各组一般资料无统计学差异,具有可比性。本研究得到医院伦理委员会的批准,入选对象家属均知情同意并签署知情同意书。
1.2 血清ET-1、vWF检测 收集各组新生儿外周静脉血2 mL,以2 000 r/min的转速离心5 min,留取血清,置于-70 ℃环境下保存。采用酶联免疫吸附法检测血清ET-1、vWF,操作严格按照试剂盒说明进行。
1.3 PASP、右室Tei指数、右室射血分数(RVEF)测算 ①PASP:各组均在出生后24 h内采用MindryM7便携式彩色多普勒超声诊断仪(迈瑞公司)进行检测,检测方法为三尖瓣反流压差法,仪器探头为6c2s和2p2s型号,采用超声检查结果中的肝静脉直径和下腔静脉直径估测,并检测大动脉短轴处的三尖瓣最大返流速度,利用Bernoulli方程估测PASP,PASP=三尖瓣跨瓣压差(△P)+右房压,其中△P=4V2(V为三尖瓣最大返流速度)。②右室Tei指数:记录三尖瓣口血流频谱以及右室流出道血流频谱,连续测量3个心动周期取平均值,计算Tei,Tei=(三尖瓣血流频谱E峰止点到A峰起点的时间-肺动脉射血时间)/肺动脉射血时间,具体检测方法参照侯文献[1]方法。③RVEF:采用二维超声心动图检测右室容积,检测方法为双平面Simpson法,RVEF=(右室舒张末容积-右室收缩末容积)/右室舒张末容积。
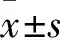
2 结果
2.1 各组血清ET-1、vWF水平比较 结果见表1。
2.2 各组PASP、右室Tei指数、RVEF比较 结果见表2。

表1 各组血清ET-1、vWF水平比较
注:与对照组比较,*P<0.05;与轻度组比较,#P<0.05;与中度组比较,△P<0.05。

表2 各组PASP、右室Tei指数、RVEF比较
注:与对照组比较,*P<0.05;与轻度组比较,#P<0.05;与中度组比较,△P<0.05。
2.3 HPH患儿血清ET-1、vWF与PASP、右室Tei指数、RVEF的相关性 Pearson积矩相关分析显示,HPH患儿血清ET-1、vWF与PASP呈正相关性(r=0.831、0.782,P均<0.05),与右室Tei指数呈正相关性(r=0.729、0.758,P均<0.05),与RVEF呈负相关性(r=-0.685、-0.705,P均<0.05)。
3 讨论
新生儿由于各项器官均未完全发育成熟,因此围产期各种不利因素所致的缺氧均可能导致肺血管痉挛,增加肺循环阻力而使肺动脉压力升高,进而导致HPH[7]。研究[8]表明,HPH不仅会导致新生儿肺血管内皮障碍,同时也会不同程度改变心脏右腔室压力而加重右室负荷,严重者可致患儿死亡。早期有效诊断及治疗对缓解HPH患儿病情,改善预后具有重要意义。超声检查是目前临床用于辅助诊断新生儿HPH病情严重程度的重要措施,但是因新生儿自身特点、检查仪器的灵敏性以及医生经验等影响,部分患儿病情不能得到有效诊治,进而延误诊治的最佳时机[9]。
ET-1是由血管内皮细胞合并并释放的内源性血管收缩因子,主要介导血管的收缩和重构以及血栓的形成过程[10,11]。窦常胜等[12]发现,ET-1在先天性心脏病肺动脉压患者肺组织中表达上调。研究[13,14]表明,ET-1参与了新生儿肺动脉压升高过程,即新生儿缺氧损伤肺部血管内皮,刺激内皮细胞中ET-1的表达及合成,进而促进肺血管收缩而致肺动脉压增高。vWF属于糖蛋白,主要由血管内皮细胞合成,机体缺氧损伤肺血管内皮细胞,引起血液中vWF浓度升高,激活血小板而释放不同种类凝血物质,增加血液的黏度,使肺血管阻力增加而导致肺动脉高压,反过来肺动脉高压进一步加重损伤血管内皮而促进vWF合成和分泌[15,16]。Alian等[17]发现,vWF与血管病变损伤密切相关,在疾病早期血管未发生病变时即可升高。本研究显示,轻度组、中度组、重度组HPH患儿血清ET-1、vWF水平高于对照组,提示ET-1、vWF与HPH发病密切相关。此外,随着HPH病情的加重,血清ET-1、vWF水平逐渐升高,表明ET-1、vWF参与了HPH的发病过程,可作为临床辅助诊断HPH及评估病情严重程度的重要指标。
PASP水平越高则提示肺动脉收缩压越高,病情越严重。Tei指数是目前临床用于评估心脏收缩和舒张功能的常见指标,主要反映原发性肺动脉高压患者的右室心脏功能。右室Tei指数不依赖右室几何形态,测量简便,重复性好,可靠性强[18]。研究[19]显示,右室Tei指数可早期评估HPH患儿不同病情下的右室功能,从而为临床诊治提供指导。RVEF是评价心脏功能的重要指标,其水平越低则心功能不全越严重。本研究显示,HPH患儿PASP、右室Tei指数高于对照组,RVEF低于对照组,且HPH病情越严重,PASP、右室Tei指数越高,RVEF越低。本研究还显示,HPH患儿血清ET-1、vWF与PASP呈正相关性,与右室Tei指数呈正相关性,与RVEF呈负相关性,提示早期检测血清ET-1、vWF可作为临床评估HPH病情严重程度和心功能的重要指标,临床有重要参考价值。
总之,HPH患儿血清ET-1、vWF水平升高,检测两指标有助于评估病情严重程度及心功能。

