不同HBV DNA载量CHB患者肝功能酶学指标、T淋巴细胞亚群、细胞因子变化及相关性
喻雪琴,戢敏,陈星,陈芳,梅怡晗,梅小平
(1川北医学院附属医院,四川南充 637000;2首都医科大学)
乙型肝炎病毒(HBV)是一种嗜肝病毒,其本身并不直接损伤肝细胞,而是在HBV诱导下发生系列免疫反应后导致肝组织损伤[1]。目前研究[2,3]发现,宿主的免疫调节紊乱是导致HBV感染后肝组织损伤的主要原因,其HBV DNA载量与机体免疫状况间关系如何,即HBV DNA载量与T淋巴细胞亚群水平是否具有相关性,与肝功能受损程度及炎症细胞因子水平关系如何,不同学者的观点存在差异。肝功能受损程度及持续时间与其预后关系密切,也是导致慢性化与肝纤维化发生的主要原因之一[4]。循环血T淋巴细胞亚群及其相应细胞因子水平是反映HBV感染后慢性乙型肝炎(CHB)患者细胞免疫状态的关键指标,T淋巴细胞亚群功能、数量及相应的细胞因子比例失衡,是导致清除HBV能力障碍和肝组织炎症持续与反复发生的原因之一[5]。为全面了解和认识不同HBV-DNA 载量的CHB患者对细胞免疫功能的影响,本研究通过检测不同HBV DNA载量CHB患者肝功酶学指标、T淋巴细胞亚群、细胞因子,并分析各指标的相关性,以初步了解HBV DNA载量对CHB患者机体免疫状态及肝功能受损程度的影响。
1 资料与方法
1.1 临床资料 选择2016年3月~2017年10月川北医学院附属医院收治的CHB患者188例,男132例,女56例;年龄18~66(38.12±15.61)岁。诊断参考2015年中华医学会肝病学分会中华医学会感染病学分会制定的“CHB防治指南”诊断标准[6]。纳入标准:①患者需知情同意;②CHB的诊断需符合中华医学会制定的2015年版的“CHB防治指南”标准;③入院时未接受免疫调节与抗病毒治疗。排除标准:①排除其他嗜肝病毒感染以及其他原因所致的肝组织炎症者;②合并其他非嗜肝病毒感染或合并其他疾病者;③孕妇及哺乳期妇女者;④近6个月使用过抗HBV治疗或激素、免疫抑制治疗者;⑤CHB并肝癌者;⑥原因不明的慢型肝炎者。入组患者治疗期间仅采用了恩替卡韦治疗及综合性保肝治疗,在肝功能正常后仅用恩替卡韦治疗。所有患者按血清HBV-DNA载量分为阴性组(<103copies/mL)35例、低拷贝组(103~<105copies/mL)55例、中拷贝组(105~<107copies/mL)56例、高拷贝组(>107copies/mL)42例,另选20例同期健康体检者作为对照(对照组)。
1.2 肝功酶学指标、T淋巴细胞亚群、细胞因子检测方法 收集全部入选对象清晨空腹循环静脉血5 mL,以3 000 r/min离心3 min,分离血清,并储存于-80 ℃环境中待检测,采用全自动生化分析仪检测ALT、AST。抽取入选对象清晨空腹静脉血2 mL,EDTA-K2抗凝,采用美国BD公司流式细胞仪及相关抗体检测外周血CD4+T、CD8+T细胞亚群百分比,计算CD4+T/CD8+T值。采用ELISA法检测研究对象循环血TNF、IFN-γ,上述检测由专人按照说明书操作。
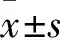
2 结果
2.1 各组ALT、AST水平比较 结果见表1。

表1 各组ALT、AST水平比较
注:与对照组比较,*P<0.05;与阴性组比较,﹟P<0.05。
2.2 各组CD4+T、CD8+T细胞比例及CD4+T/CD8+T比较 结果见表2。

表2 各组CD4+T、CD8+T细胞比例及CD4+T/CD8+T比较
注:与对照组比较,*P<0.05;与阴性组比较,﹟P<0.05。
2.3 两组循环血TNF、IFN-γ水平比较 结果见表3。

表3 两组循环血TNF、IFN-γ水平比较
注:与对照组比较,*P<0.05;与阴性组比较,﹟P<0.05。
2.4 CHB患者HBV DNA载量、肝功酶学指标、T淋巴细胞亚群、细胞因子的相关性 CHB患者ALT、AST水平与IFN-γ、TNF水平呈正相关(r分别为0.805、0.836、0.883、0.913,P均<0.05),CD4+T细胞、CD8+T细胞与IFN-γ、TNF水平呈负相关(r分别为-0.797、-0.831、-0.834、-0.820,P均<0.05)。CHB患者HBV DNA载量与IFN-γ、TNF水平呈正相关(r分别为0.902、0.940,P均<0.05),HBV DNA载量与CD4+T细胞、CD8+T细胞及CD4+T/CD8+T呈负相关(r分别为-0.820、-0.773、-0.930,P均<0.05)。
3 讨论
CHB是由HBV感染持续存在而HBV不能被清除,机体长期处于免疫耐受状态,诱发肝组织炎症持续或反复发生所致,其发病机制可能是HBV诱导下机体免疫细胞数量及功能失衡所致,而非HBV对肝细胞直接损伤的结果[7,8]。其中T淋巴细胞群中的CD4+T细胞和诱发迟发型超敏反应性的T细胞能促进B细胞、细胞毒性T细胞活化、增殖与分化[9]。HBV感染后引起肝细胞损伤的主要原因是通过CD8+T细胞包括细胞毒性T细胞和抑制性T细胞与靶细胞接触,诱导CD8+T细胞对靶细胞杀伤作用的结果,CD8+T细胞等在HBV致敏后,释放颗粒酶和穿孔素,损伤肝细胞,导致肝细胞的溶解与凋亡,从而发挥了对肝细胞内HBV的清除作用[10,11]。正常情况下,机体CD4+T细胞与CD8+T细胞比例稳定在一定水平,以维持机体免疫功能稳态,当HBV感染时,细胞毒T淋巴细胞会进行增殖分化,导致CD4+T细胞与CD8+T细胞比例失衡[4]。IFN-γ是对HBV发挥抑制作用的重要免疫调节因子,不仅通过调控机体免疫反应来抑制HBV的复制,还可通过非溶细胞原理来直接抑制HBV复制或清除HBV。TNF是单核—巨噬细胞分泌的细胞因子,具有多生物活性功能,与机体炎性反应发生关系密切[12,13]。在肝组织炎性反应发生时,Kupffer细胞释放大量细胞因子来诱导系列级联反应,TNF诱导、激活肝星状细胞的活化与增殖导致胶原纤维合成、释放与沉积,同时又对纤维蛋白溶解酶的抑制增加,导致纤维蛋白原及细胞外基质分解减少而沉积增加,进而导致肝组织纤维化、肝硬化的发生[14]。
本研究显示,随CHB患者循环血HBV DNA载量升高,CD4+T、CD8+T淋巴细胞百分比、CD4+T/CD8+T值呈显著下降趋势,高拷贝组CD4+T、CD8+T淋巴细胞比例、CD4+T/CD8+T值最低,表明机体HBV-DNA载量异常对患者免疫功能影响较大,HBV-DNA高载量时,机体免疫细胞耗损更明显,肝细胞内HBV复制活动增加时,会加大对免疫系统刺激,长期的免疫耗损,导致机体内参加细胞免疫反应的免疫活性细胞数量减少,乙型肝炎患者炎症更易慢性化,肝组织纤维化、肝硬化发生的风险增加,这与江若霞等[1]及何亚等[15]报道结果相一致。马鹏[16]发现,与HBV-DNA阴性组比较,HBV-DNA阳性组患者CD4+T细胞百分比降低,CD8+T细胞比例升高,与健康组比较,差异有统计学意义,这与作者的研究结果部分一致。本研究还发现,随HBV-DNA载量增加,CD8+T细胞呈下降趋势,与部分学者结果不一致,这可能与样本量和患者体内细胞免疫功能紊乱程度不同所致,尚需加大样本量来验证。本研究发现,与对照组和阴性组比较,低拷贝组、中拷贝组、高拷贝组ALT和AST水平升高;与对照组比较,阴性组AST水平降低。与对照组和阴性组比较,低拷贝组、中拷贝组、高拷贝组TNF、IFN-γ水平升高;与对照组比较,阴性组TNF水平降低、IFN-γ水平升高。提示HBV DNA载量高载量与循环血TNF、IFN-γ高表达关系密切,单核—巨噬细胞活化后会产生并释放大量TNF参与肝组织的免疫炎性反应,TNF可抑制纤维蛋白溶解酶活性,导致肝组织炎症与纤维化的发生,可能是CHB患者炎症慢性化的因素之一[17,18]。作者认为,HBV DNA载量增加会加大对机体免疫系统刺激,T细胞等免疫细胞激活后,合成并释放大量IFN-γ从而增加机体对病毒的清除作用。但李曼等[19]发现,慢性HBV感染者外周血IFN-γ表达水平与HBV DNA载量呈反比,其结果差异可能与HBV DNA清除过程中肝功能受损程度、机体所处的免疫状态不同有关。
本研究还显示,CHB患者ALT、AST水平与TNF、IFN-γ表达水平呈正相关,CD4+T/CD8+T与TNF、IFN-γ呈负相关,显示TNF、IFN-γ水平与肝组织炎症反应程度密切相关。CD4+T、CD8+T比例与TNF、IFN-γ呈负相关,提示当T淋巴细胞介导的溶细胞性清除HBV能力降低,HBV不能有效清除时,机体会调控增加IFN-γ的表达水平,从而增强机体非溶细胞性病毒清除反应,此过程也会使肝组织的炎性反应增强,加重肝组织损伤。本研究还显示,CHB患者TNF、IFN-γ水平与HBV DNA载量呈正相关,T淋巴细胞水平与HBV DNA载量呈负相关,提示循环血中TNF、IFN-γ高表达与CHB患者体内HBV复制程度密切相关,HBV作为外来抗原,介导系列信号途径刺激免疫细胞活化并释放相应细胞因子参与肝组织免疫炎性反应,同时CHB患者CD4+T细胞水平下调,导致机体特异性抗体生成不足,HBV不能被清除而在机体内持续表达,CD4+T/CD8+T值是检测机体免疫功能及免疫稳态的重要指标,其比例失衡可导致肝脏一系列免疫病理改变,这与姚玮等[5,20]研究结果一致。
总之,随着HBV DNA载量的增加,CHB患者T淋巴细胞亚群百分比逐渐下降,肝功酶学指标及细胞因子逐渐升高;CHB患者ALT、AST水平与IFN-γ、TNF水平呈正相关,CD4+T、CD8+T比例与IFN-γ、TNF水平呈负相关;HBV DNA载量与IFN-γ、TNF水平呈正相关,与CD4+T、CD8+T比例及CD4+T/CD8+T呈负相关。

