腰-硬联合麻醉在子宫全切术中的应用观察
鹿磊
(山东淄博莲池妇婴医院,山东 淄博 255000)
0 引言
子宫全切术是临床中比较常见的一种妇科手术,一般情况下采用的麻醉方式有两种,分别为连续硬膜外麻醉以及腰硬联合麻醉,因为连续硬膜外麻醉存在容易发生神经阻滞不全,在手术中发生牵拉反应的可能性较高的缺陷,所以普及效果并不是非常理想[1]。腰硬联合麻醉具备阻滞效率高、镇痛效果理想等优势,所以被广泛应用在子宫全切术中[2]。对此,为了更好的提高临床手术治疗水平,本文从子宫全切术麻醉质量改进为目的,以对比研究方式探讨腰硬联合麻醉与连续硬膜外麻醉的麻醉效果差异,现报道如下。
1 资料与方法
1.1 一般资料
选择2016年1月到2018年5月在我院行子宫全切术的患者100例作为案例进行对比研究,将所选的案例以随机数字法的方式分组处理。分组结果为:实验组50例,年龄为52~72岁,平均(57±1)岁,体表面积(1.65±0.16)m2;常规组50例,年龄为53~71岁,平均(58±1)岁,体表面积(1.67±0.15)m2。两组患者的基础资料差异为满足统计学意义标准(P>0.05),具有可比性。
1.2 方法
所有患者均在麻醉开始之前30min肌肉注射0.1g的苯巴比妥与0.5mg的阿托品溶液,并采取不同麻醉处理方式。
常规组采用连续硬膜外麻醉,通过L2-3硬膜外腔实行穿刺操作,在置管3~4cm位置后缓慢注入1.5%5mL的利多卡因溶液,如果患者无腰麻症状则给予0.75%罗哌卡因。
实验组采用腰硬联合麻醉,在硬膜外穿刺成功后置入腰麻针见脑脊液腰穿针倾斜向头部,根据体重(0.0125mL/kg)蛛网膜下腔注入0.75%进口罗哌卡因(0.75~1mL、用药速率0.2mL/s),向头侧置入硬膜外导管4cm,注射2%盐酸利多卡因5mL,平卧状态下观察5min,在无全脊麻、局麻药中毒等异常情况、硬膜外导管回抽无脑脊液或血液后在麻醉平面注入0.75%盐酸罗哌卡因10mL。
1.3 观察指标
观察和对比两组患者麻醉有效性与安全性。
具体指标涉及到手术基础情况以及麻醉前与麻醉后(5min)的SBP、DBP、HR。
1.4 统计学分析
研究当中所有数据资料均采用SPSS 18.0软件实行统计分析,数据记录后录入系统进行对比研究,计数数据采用(%)表示,采用χ2检验,计量数据采用(±s)表示,采用t检验,对比研究采用P值进行检验,P<0.05代表数据差异满足统计学意义标准。
2 结果
2.1 两组患者手术基本情况
两组患者去氧肾上腺素用量、输液量、最高平面所需时间数据差异不突出,组间对比结果无意义(P>0.05);实验组恶心呕吐、头晕的发生率相对于常规组而言数据优势突出,组间对比结果满足统计学意义标准(P<0.05),详情见表1。
表1 两组患者手术基本情况[±s, n(%)]

表1 两组患者手术基本情况[±s, n(%)]
素用量(μg) 输液量(mL) 最高平面所需时间(min) 恶心呕吐项目 去氧肾上腺 头晕实验组(n=50) 110.14±26.25 1084.54±144.25 15.21±6.85 1(2.00) 0(0)常规组(n=50) 90.21±12.01 1060.25±122.61 15.68±9.52 6(12.00) 5(10.00)P>0.05 >0.05 >0.05 <0.05 <0.05
表2 两组患者麻醉前后血流动力学变化(±s)
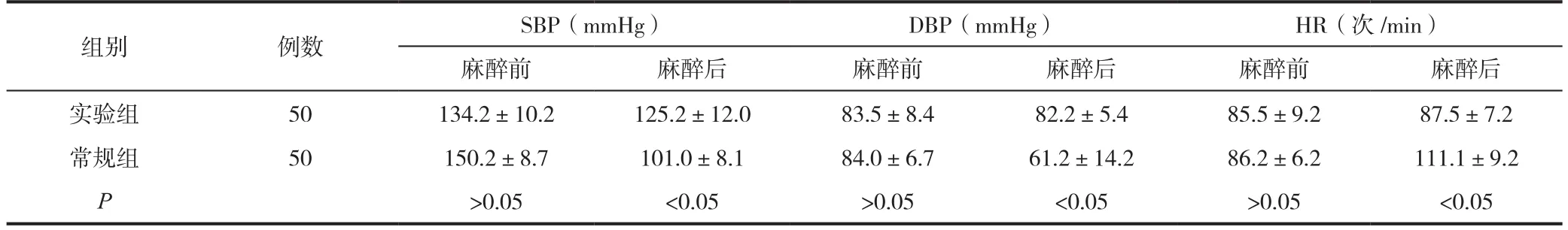
表2 两组患者麻醉前后血流动力学变化(±s)
组别 例数 SBP(mmHg) DBP(mmHg) HR(次/min)麻醉前 麻醉后 麻醉前 麻醉后 麻醉前 麻醉后实验组 50 134.2±10.2 125.2±12.0 83.5±8.4 82.2±5.4 85.5±9.2 87.5±7.2常规组 50 150.2±8.7 101.0±8.1 84.0±6.7 61.2±14.2 86.2±6.2 111.1±9.2 P>0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.2 两组患者麻醉前后血流动力学变化
两组患者的麻醉效果均比较理想,麻醉之后5min常规组患者的生命体征有明显波动,SBP、DBP、HR数值波动较大,与实验组相比数据差异较大,组间对比结果满足统计学意义标准(P<0.05),详情见表2。
3 讨论
在实行子宫切除手术的过程中,麻醉效果必须完全达到组织T6-S5平面,确保患者的腹肌可以得到完全性的松弛,并应用有效的镇痛方式保障镇痛效果[3]。在一般情况下,传统的连续硬膜外麻醉的麻醉平面维持在T8-S5平面上,其无法在手术中保障患者的内脏稳定性,发生牵拉反应的可能性较高,对于麻醉效果的负面影响比较突出[4]。
腰硬联合麻醉主要是在腰麻用药方面减少用量,并同时采用硬膜外麻醉,在腰麻阻滞平面尚未固定的情况下,应用提升硬膜外的压力实现腰麻药物的扩散增强和局麻药在硬膜外的作用效果,促使麻醉效果达到预期的需求,从而有效减少不良反应的发生,为手术过程中硬膜外麻醉效果提供有效支持,促使手术操作中时刻保持一个理想的肌肉松弛状态,提高手术安全性[5-6]。另外,在手术之后,需要按照麻醉平面的消退情况,从硬膜外导管当中追加药物或在手术之后实行硬膜外镇痛,但是在麻醉操作中需要注重硬膜外用药有可能会形成容量效应,从而提高腰麻阻滞平面,所以需要采取小剂量的试验性用药方式[7-8]。
本研究结果显示,实验组恶心呕吐、头晕的发生率相对于常规组而言数据优势突出;两组患者的麻醉效果均比较理想,麻醉之后5min常规组患者的生命体征有明显波动,SBP、DBP、HR数值波动较大,与实验组相比数据差异较大。这一结果充分证明子宫全切术中腰硬联合麻醉临床的应用价值更加突出,可以更好的稳定患者的生命体征,对于患者的术后康复帮助作用更加突出,值得作为临床常规麻醉方案[9-10]。
综上所述,腰硬联合麻醉在子宫全切术中的应用显著,手术期间麻醉效果理想,并且对于血流动力学影响较小,更利于患者的后续康复,值得临床推广。

