CT 引导下经皮穿刺钢丝爪钩定位技术在肺部小结节电视胸腔镜手术前的应用
张杨 杨文红 熊盾 杨海涛 李轰 张新志 夏绍才 赵远
随着影像技术的发展和CT 检查方法的普及,越来越多的孤立性肺结节(solitary pulmonary nodles,SPN)被发现,但CT 检查无法明确结节的性质,给临床医生的诊治带来了困难,且纤维支气管镜检查无法对肺外周型结节进行取材[1],微小结节肺穿刺活检术及正电子发射计算机断层显像(PETCT)的假阴性率较高[2]。根据Fleischner 协会指南及美国胸科医师学会(ACCP)指南的要求,对于8 mm以上的实性结节、实性成分超过5 mm 的部分实性结节及5 mm 以上的纯磨玻璃结节,发生恶变的机率升高,应积极处理,可选择手术切除术,但如何能在术中精确切除病灶是手术的难题[3]。于术前进行CT 检查仅能判断病灶的大致位置,导致术中正常肺组织被过多切除,为能尽量保留正常肺组织,国内外学者尝试术前使用各种方法对病灶进行定位。我科使用CT 引导下钢丝爪钩对肺部小结节进行精确定位后再手术切除,取得了良好效果,报告如下。
资料与方法
一、一般资料
收集2016 年3 月至2018 年3 月普洱市人民医院收治的36 例SPN 住院患者,其中男25 例,女11 例,中位年龄57 岁;肺结节位于右肺上叶7 例,右肺中叶5 例,右肺下叶4 例,左肺上叶14 例,左肺下叶6 例。CT 测量的肺部孤立性小结节直径为(15±10)mm,肺小结节外边缘距胸膜(31.5±21.5)mm;影像判断无明显胸膜粘连。入组患者均由本科室全科医生进行术前讨论,准确判断术前分期,并排除有绝对穿刺及手术禁忌的患者,严格按照入组条件筛选并讨论定位方案,所有患者均于术前被告知相关风险,并签署手术知情同意书。
二、方法
采用CT 引导下巴德乳腺定位钢丝爪钩针对肺部小结节进行精确定位,定位成功后行电视胸腔镜手术(video-assisted thoracoscope surgery,VATS)验证。主要操作步骤为∶(1)采用16 排Siemens 大孔径CT 扫描,确定病变位置。(2)尽量按照“垂直最近”原则设计进针路线并测量病灶深度。(3)摆好体位,CT定位尺确定穿刺位点。(4)消毒、局部麻醉后,控制呼吸相,尤其下肺在呼吸时动度较大,尽量选择在呼气末进针,经皮穿刺置入套管针(巴德医疗科技有限公司),见图1。(5)CT 复扫,确定套管针尖达靶区。(6)向内推入钢丝针芯释放爪钩,回收套管针。(7)再次CT 扫描确定爪钩位置,同时观察患者是否出现气胸、出血等并发症(图2、3)。(8)剪除皮外针芯,送患者入手术室接受手术。(9)胸外科以定位针为引导,完成VATS,切开组织观察爪钩是否定位准确,释放是否完全,是否存在脱落和移位等情况,同时观察局部出血量。(10)切除病变组织送术中冰冻病理检验,待结果决定下一步的手术方案。

图1 巴德医疗有限公司爪钩定位针;图2、3 16 排CT 引导下定位针穿刺定位
结 果
本组36 例患者在CT 引导下肺内病灶穿刺定位成功36 例,成功率100%,定位时间(17.0±2.6)min。4 例患者在定位后全肺扫描提示少量气胸,肺压缩<5%,患者无症状,未行特殊处理;7 例患者出现肺内少量出血,判断出血量<10 ml,未行特殊处理;所有患者均在局麻失效后出现穿刺点异物感或呼吸时轻微刺痛;但未出现剧烈疼痛、血气胸、咯血、剧烈咳嗽、空气栓塞等严重并发症。胸外科以定位针为引导均成功实施VATS 术,切开组织探查定位针位置正确,未出现脱落移位(图4、5),其中恶性肿瘤24 例,良性病变12 例。术后未出现穿刺定位相关并发症。
讨 论
VATS 由于其微创性,是肺内小结节诊断和治疗的主要手段[4],如何让其更加微创,重要的一点是能使其切除尽量精准,尽量减少正常的肺体积损失。若直径小于1 cm 的肺部结节,当距离胸膜大于5 mm 时,术中不被发现的概率>50%,当距离大于1 cm 时,几乎无法在术中直接发现。因此,在术前进行结节定位显得尤为重要[5]。
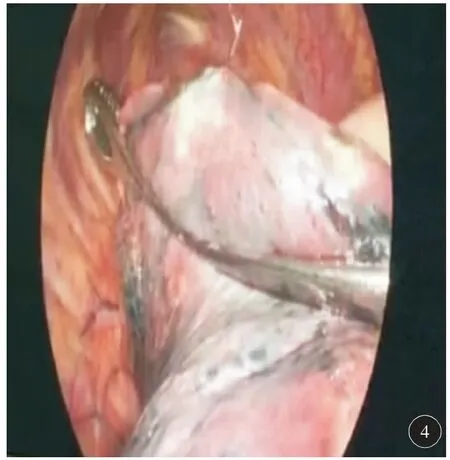
图4 术中验证定位爪钩位置正确
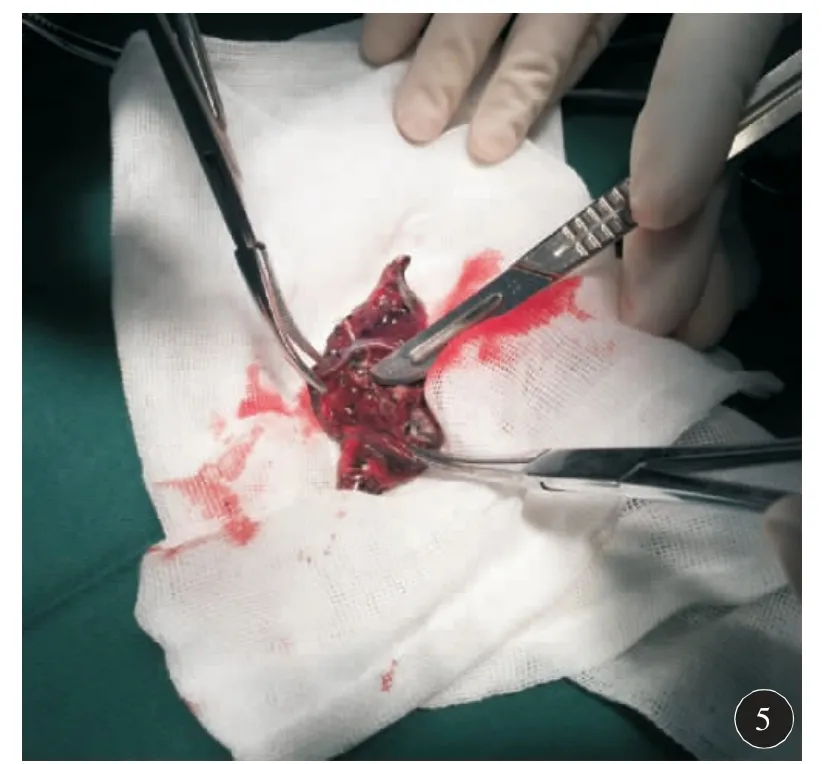
图5 术后验证定位爪钩位置正确
国内外的诸多学者曾在CT 引导下在病灶内注射亚甲蓝或亚甲蓝颗粒混合物进行术前定位[6-7],术中根据染色范围决定切除范围,但此方法仅适用于表浅、贴近胸膜的病变。也有学者使用术中B 超进行定位,该法操作复杂、操作时间过长,且对一些密度较低的磨玻璃病灶分辨率低,往往定位失败。亦有学者术前使用弹簧圈对病灶进行定位[8-10],术中透视进行辅助,该类方法操作繁琐,技术要求和成本较高,对于一些基层医院开展比较困难。1993 年国外一些学者开始尝试对外周型SPN 患者行胸腔镜手术前进行CT 引导下经皮穿刺病灶定位[11],我国在近几年也有部分医生逐步开展该技术[12-14],该定位方法具有简单、有效、迅速和成功率高的优点[15],但有出现气胸、肺内出血、定位针脱落、胸膜反应性咳嗽、疼痛等并发症[16-17],定位后立即手术,这些并发症对患者自身及手术没有太大的影响,没有明显增加手术风险、难度及患者的痛苦。虽该技术安全准确,但目前仍未得到很好的普及和开展,尤其在基层医院。
为了尽量减少并发症的发生,并达到精确定位,应注意以下事项∶(1)术前需行增强CT 扫描,穿刺路径避开大血管和支气管。(2)充分的术前准备,训练患者的呼吸,尽量选择在呼气末进针,能够提高穿刺的准确性,对于咳嗽剧烈的患者需要进行术前镇咳。(3)由肺穿刺经验丰富的医生进行操作,既减少射线接触剂量,又避免反复穿刺造成气胸和出血的风险,条件允许的医院可使用模板及穿刺架进行定位穿刺。(4)选择带有爪钩的定位针进行定位,穿刺需要达到一定的深度,避免局部肺泡破裂后塌陷及针体无覆着力而造成定位针脱落及移位,表浅病灶仍建议使用染色剂进行术前定位。(5)术前充分评估好爪钩释放的范围,再次行CT 扫描明确爪钩释放及固定牢靠之前,切勿退出针鞘。(6)尽量选择进针方向与肺表面垂直,缩短针道,可以减少正常肺组织的损失。
结合其他学者对该技术的应用情况及我科应用的实际经验,笔者建议CT 引导下钢丝爪钩定位术的适应证为∶(1)外周型SPN。(2)需要进行切除肺部病灶的手术。(3)术中难以探及或切除部位难以精确的小结节。(4)结节外侧缘与胸膜的距离需要大于爪钩释放的直径,一般为(10±2)mm。禁忌证∶(1)中央型肺占位。(2)严重出血倾向。(3)胸膜严重粘连。(4)穿刺部位感染。(5)ⅢB 期~Ⅳ期患者。(6)全身情况差,无法耐受穿刺及手术患者。(7)病灶表浅,爪钩无法固定,易脱落者。(8)任何原因所致患者不接受或无法配合完成穿刺及手术的患者。
肺部小结节切除术前使用CT 引导下钢丝爪钩定位技术对病灶进行定位是一种微创、安全、准确和有效的方法[18]。该技术对患者创伤小,操作相对简单,即便出现少量气胸、出血等并发症,都能在接下来的手术中进行处理。定位准确能避免胸外科医生在术中花费较多的时间对病灶进行探查,大大缩短了手术时间,减小切除的范围,减少患者的痛苦及手术风险[19-20]。在肺小结节处理指南的指导下运用该项技术,真正实现了精准微创,减少了患者对手术创伤的顾虑。该技术值得大力推广,尤其在基层医院。

