肝动脉化疗栓塞术治疗术后复发肝脏原发神经内分泌肿瘤一例
孙伟航 张骜丹 李巍,2
原发性肝脏神经内分泌肿瘤(primary hepatic neuroendocrine tumor,PHNET)较为罕见,其临床症状和影像学表现缺乏特异性,目前对该肿瘤的生物学行为了解有限,应用介入与多种手段联合治疗的报道少见。现报道一例经手术切除后复发的PHNET患者的诊疗经过,以提高对该疾病的认识。
1.病例报告
患者,女,55 岁,因“PHNET 切除术后4 年,肿瘤复发行肝动脉化疗栓塞术(transcatheter arterial chemoembolization,TACE)治疗后6 个月”于2018年7 月9 日入我院复查。患者一般状况良好,肝肾功能未见明显异常,甲胎蛋白(alpha fetoprotein,AFP)不高,行腹部CT 示肝内多发类圆形低密度影,较2018 年2 月复查时病灶大小相仿。患者既往体健,无肝炎病史,于2014 年8 月在我院体检时发现“肝脏占位病变”,MRI 图像示∶肝脏左、右叶可见两处异常信号影,增强扫描动脉期不均匀强化,造影剂静脉期及延迟期退出不明显;肝右叶病灶内可见液体平面(图1)。综合考虑为原发性肝癌可能性大,遂于我院行“右肝部分切除+胆囊切除术+放射性粒子置入术”,术后病理回报∶肝脏肿物符合神经内分泌瘤(NET)G2 级,免疫组化∶嗜铬粒蛋白A(CgA)9 阳性,突触素阳性,Ki-67 指数约10%(图2)。术后规律复查,2018 年1 月行增强CT 示肝脏部分切除及粒子置入术后改变,肝内可见多发圆形低密度影,较大者直径约50 mm,增强扫描呈环形明显强化(图3)。肿瘤标志物AFP 为1.26 μg/L,考虑肿瘤复发肝内转移可能性大,与患者及家属充分沟通后遂行TACE 治疗(图4~6)。术中造影见多个肿瘤染色,超选择插管至肿瘤供血血管,注入地塞米松10 mg、洛铂50 mg、雷替曲塞2 mg、吡柔比星20 mg+罂粟乙碘油20 ml,手术过程顺利。术后1 个月复查CT 见病灶碘油沉积密实。

图1 首次入院MRI 检查T2WI 平扫序列示肝右叶混杂信号病灶,其内可见液-液平面

图2 术后病理镜下所见(HE 染色,×40)
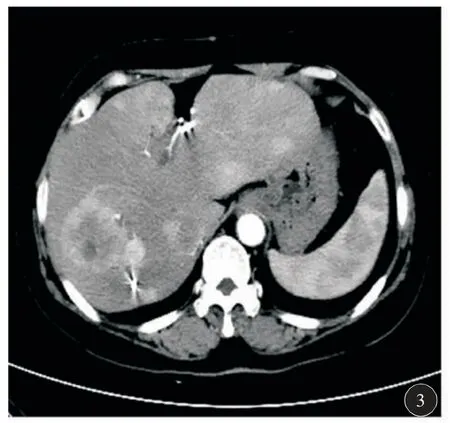
图3 增强CT 示肝内多发大小不等类圆形低密度灶,增强扫描病变呈环形和斑片样明显强化

图4 腹腔干内血管造影见肝内多个肿瘤染色

图5 肝右动脉内血管造影所见
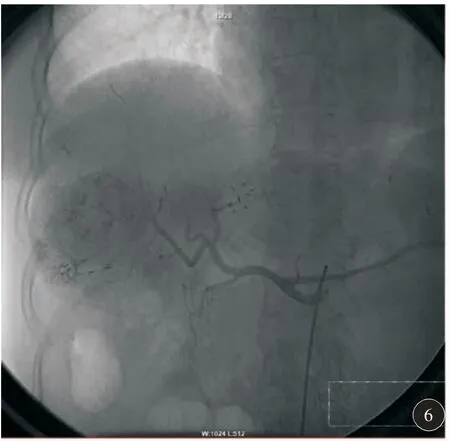
图6 术终腹腔干内血管造影示碘油存积良好
2.讨论
NET 起源于弥漫性神经内分泌系统的胺前体摄取脱羧细胞,多发于胃肠道,肝脏多为转移病灶,PHNET 极为罕见,至今报道不过百余例[1]。PHNET无特异性的临床表现,患者多因其他疾病入院检查时偶然发现,患者既往多无肝炎和肝脏基础病史。本病的确诊多依赖于影像学检查与病理检查相结合,其中CgA 和Syn 为确诊PHNET 的必需检查指标[2]。PHNET 的影像学表现缺乏特异性,一般认为病灶表现为动脉期中等至明显强化,门脉期及延迟期强化减低但仍持续强化,其中较大的G2 级病灶和G3 级病灶可出现填充式强化[3]。
手术切除目前仍是公认的治疗PHNET 最有效的手段,但Frilling 等[4]研究显示,只有15%~50%的患者适合手术切除。对于病灶涉及左、右半肝大部或肝内存在大量播散转移灶的失去手术机会的患者,TACE 等介入治疗手段开始被报道。TACE 对于正常肝组织影响较小,可明显改善非手术患者的预后,特别适用于失去手术机会或术后复发的PHNET患者。本例患者曾行手术治疗,同时置入125I 粒子预防肿瘤复发,效果较理想,无瘤生存期40 个月,后肿瘤复发且肝内多发播散转移。本次术中血管造影见肝脏血管显影清晰,走形自然,肝脏背景清澈,类圆形肿瘤病灶浓染、浓淡均匀、边界清楚、形态规则,与周围肝脏背景对比强烈,实质像期染色退出,以上特点有利于与原发性肝癌和肝血管瘤进行鉴别诊断。患者对TACE 治疗敏感,术后碘油沉积良好,6 个月后正常肝组织再生明显,肝功能正常,肿瘤病灶大小未见变化,无新发病灶,总体治疗效果满意。
综上,本例为PHNET 的联合治疗开拓了思路,对于失去手术机会或术后复发的PHNET 患者应考虑TACE 干预治疗的可行性。但由于PHNET 较罕见,TACE 治疗的于预效果尚需更多病例论证。

