全髋关节置换术中采用不同颈干角股骨假体的治疗效果分析
尚俊张建
(1.临汾市人民医院骨科,山西临汾041000;2.渭南市中心医院骨二科,陕西渭南714000)
全髋关节置换术(total hip arthroplasty,THA)是治疗髋关节坏死或退变性疾病的有效外科手段[1]。假体置换重建髋关节解剖结构对患者髋关节功能的恢复意义重大。其中,股骨偏心距(femoral offset,FO)、股骨头旋转中心高度、颈干角等是重建解剖结构重要的生物力学因素[2]。FO、股骨头旋转中心高度等在其他文献中报道较多,大部分研究将关注点放在FO的重建上[3,4]。FO指股骨头旋转中心与股骨干纵轴的垂直距离,也是髋部外展肌群的杠杆臂。适宜的FO可使髋关节外展肌肌力平衡,获得最大的外展力量和最小的关节界面应力,即使用最小的外展肌力也可达到骨盆平衡。当然,各生物力学因素并不是独立存在的,相互之间存在紧密联系,研究发现FO与外展力臂呈明显的正相关,与股骨颈干角呈负相关[5]。颈干角是股骨颈的长轴与股骨干纵轴之间形成的角度,可以增加下肢的运动范围,其异常会改变髋关节周围的力学关系。但是,关于不同颈干角对患者THA后解剖重建及功能恢复影响的研究相对较少,且国内外研究对于相同颈干角重建髋关节解剖的效果存在明显差异,提示不同人种之间假体的研发和选择上不能一概而论[6,7]。本研究就国人选择不同颈干角THA后解剖重建及功能恢复的差异进行分析,旨在为临床THA颈干角选择提供参考。
1 资料与方法
1.1 临床资料
纳入标准:①单侧髋关节病变接受THA的患者;②临床诊断为缺血性坏死、髋关节发育不良继发骨关节炎;③临床资料完整。排除标准:①合并有严重冠心病、严重高血压、严重糖尿病等基础疾病者;②合并自身免疫性疾病、神经肌肉及精神疾患者;③既往髋关节外伤或手术史者。所有患者及家属均签署知情同意书,该研究获伦理委员会批准。
依据上述纳入排除标准,纳入2013年12月至2015年12月行THA的94例患者,其中男45例,女49例;年龄41~74岁,平均(52.4±9.2)岁;患侧为左侧41例,右侧53例;股骨头缺血性坏死72例,髋关节发育不良继发骨关节炎22例;病程为2~13个月,平均(8.5±2.3)个月。根据使用不同颈干角的股骨柄,将患者分为颈干角为127o的小颈干角组和颈干角为135o的大颈干角组各47例。小颈干角组年龄为43~74岁,平均(52.8±6.2)岁;病程为2~13个月,平均(8.5±1.9)个月。大颈干角组年龄为41~72岁,平均(51.4±5.3)岁;病程为2~12个月,平均(8.4±1.8)个月。两组患者的年龄、性别比例、病变部位比例、病因比例及病程长短具有可比性,无统计学差异(P>0.05,表1)。
1.2 手术方法
两组患者均进行常规术前准备以及相关模板测量。两组均行髋关节外侧入路。局部纵行边分离边进入臀大肌,切掉少量关节囊之后,离断与髋关节相关的外旋肌群,按照术前模板的分析数据,使用钢线在事先预留一定股骨距的情况下,锯断股骨颈后取出。小颈干角组植入颈干角为127o的股骨柄,大颈干角组植入颈干角为135o的股骨柄。首先在股骨近端进行开髓、扩髓等处理后,在股骨大转子的后方打孔,重新缝合之前游离的外旋肌群并将其固定在股骨大转子处,使髋关节软组织得以重建。
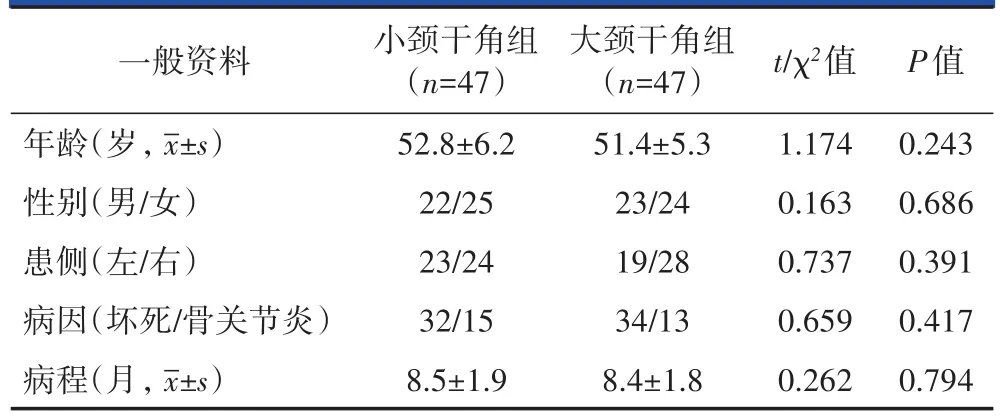
表1 两组患者一般资料比较
1.3 术后处理
术后第2日无特殊情况,所有患者扶拐下地部分负重行走,嘱咐患者早期避免做类似于髋关节过度屈曲内收内旋的动作,以减少发生人工关节脱位的风险。
1.4 随访计划及评价标准
术后1、3、6、12、24个月进行门诊随访。每次随访对患者进行Harris评分及测量双下肢长度(计算双下肢长度差),进行骨盆正位及髋关节侧位X线片检查,同时观察患者并发症发生情况。疼痛量化指标采用VAS评分,记录VAS评分超过4分的患者。
重建后测量及换算生物力学指标:FO、术侧FO相对于健侧的变化值(xFO)、该变化值与健侧FO的比值(sdFO)、股骨头旋转中心高度等。测量方法如下:①FO:自股骨头中心作股骨干长轴的垂线,股骨头球心至垂足的距离;②双下肢长度:股骨小转子最高点至坐骨支最低点连线的距离;③股骨头旋转中心高度:股骨头旋转中心至坐骨支最低点连线的距离。并定义sdFO>15%或<-15%为离群者,sdFO正常范围为-15%~15%[8]。参数由骨科影像学专业人士辅助测量,每个样本测量3次取平均值。
1.5 统计学方法
采用SPSS 19.0软件进行统计学分析。计数资料(性别、髋关节部分、病因及不同术后并发症)以率(%)表示,采用χ2检验或Fisher确切概率检验;计量资料(年龄、病程、xFO、sdFO、股骨头旋转中心高度、双下肢长度差及Harris评分)以均数±标准差表示,组间比较采用t检验或重复测量资料方差分析,以P<0.05为有统计学差异。
2 结果
小颈干角组1例和大颈干角组2例共3例失访,其余小颈干角组46例和大颈干角组45例均获得随访,随访时间为25~30个月,平均(26.2±3.1)个月。
2.1 生物力学指标比较
小颈干角组的xFO、sdFO显著大于大颈干角组(P<0.05),小颈干角组的FO大于大颈干角组,但无统计学差异(P>0.05),两组的股骨头旋转中心高度结果近似,无统计学差异(P>0.05),详见表2。
表2 两组患者生物力学指标比较( ±s)
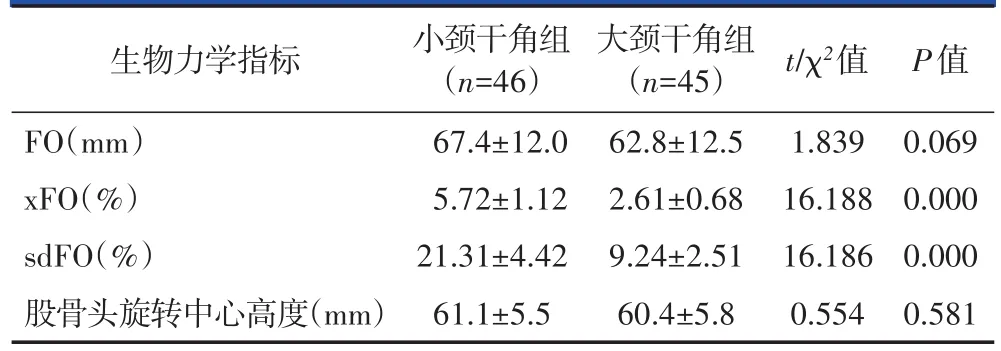
表2 两组患者生物力学指标比较( ±s)
生物力学指标FO(mm)xFO(%)sdFO(%)股骨头旋转中心高度(mm)小颈干角组(n=46)67.4±12.0 5.72±1.12 21.31±4.42 61.1±5.5大颈干角组(n=45)62.8±12.5 2.61±0.68 9.24±2.51 60.4±5.8 t/χ2值1.839 16.188 16.186 0.554 P值0.069 0.000 0.000 0.581
2.2 Harris评分比较
在术前、术后1个月、术后6个月、术后12个月以及术后24个月,分别记录小颈干角组和大颈干角组患者的Harris评分。两组患者的Harris评分均呈上升趋势,两组术后1、6、12、24个月与术前比较均有统计学差异(P均<0.001)。术后1、6、12、24个月,两组患者的Harris评分比较无统计学差异(P均>0.05)。详见表3。
2.3 术后并发症比较
小颈干角组患者的术后疼痛发生率显著高于大颈干角组(P=0.01),而小颈干角组假体脱位、松动的发生率与大颈干角组相当(P均>0.05),详见表4。术前及术后1、6、12、24个月记录两组患者的双下肢长度差。两组患者的双下肢长度差均呈下降趋势,两组术后1、6、12、24个月与术前比较均有统计学差异(P均<0.001)。术后1、6、12、24个月,两组患者的双下肢长度差比较无统计学差异(P均>0.05)。详见表5。
3 讨论
全髋关节置换术应尽可能重建髋关节生理解剖结构,重建FO是提高髋关节稳定性、减少假体磨损、避免术后臀中肌无力、改善患者术后步态的重要因素[9]。陈群群等[10]研究发现,选择合适的颈干角能有效重建FO,使重建率达90%以上。可见,给患者选择合适颈干角的假体对髋关节结构重建及术后功能恢复具有重要临床意义。
有研究发现,应用127°颈干角的假体能有效重建FO,从而获得满意的临床效果[11]。但本研究发现,采用127°颈干角的假体使该组患者平均sdFO(%)>15%,具有增大FO的倾向;而采用135°颈干角的假体使该组患者平均sdFO(%)处于正常范围,能更好地重建FO。与张国栋等[8]的研究结果一致,即给患者选择较小颈干角的假体在缩小双下肢长度差的同时增大FO。有研究认为135°颈干角假体的FO重建率仅为40%左右[12,13],可能与国内外患者正常生理结构(颈干角、FO等)存在差异有关[14]。故在参考国外研究结果及假体设计和优化上,应更注重国内患者的真实情况进行合理选择。
使用小颈干角的股骨柄假体,理论上可增大FO,进而增强髋关节外展肌肌力,增大髋关节活动范围。但本研究发现两组的术后髋关节Harris评分比较无统计学差异(P>0.05),而且早期均能恢复较好的髋关节功能,即一定范围内(127°~135°)的颈干角变化对患者术后髋关节功能恢复影响较小[15]。有研究指出,当FO减小5 mm以上或过分增大致肌肉完全伸展,才会出现髋外展肌力减弱而影响髋关节功能[16,17]。可见,两种颈干角的选择仍在可控范围,使髋关节处于相对稳定的状态。
表3 两组患者的Harris评分比较( ±s,分)

表3 两组患者的Harris评分比较( ±s,分)
注:△与术前比较,P<0.001
术后24个月93.3±5.0△94.3±5.6△分组小颈干角组(n=46)大颈干角组(n=45)术前32.9±6.0 31.9±6.6术后1个月52.1±6.4△54.2±6.9△术后6个月74.3±11.2△76.4±11.2△术后12个月87.2±9.9△90.5±10.2△
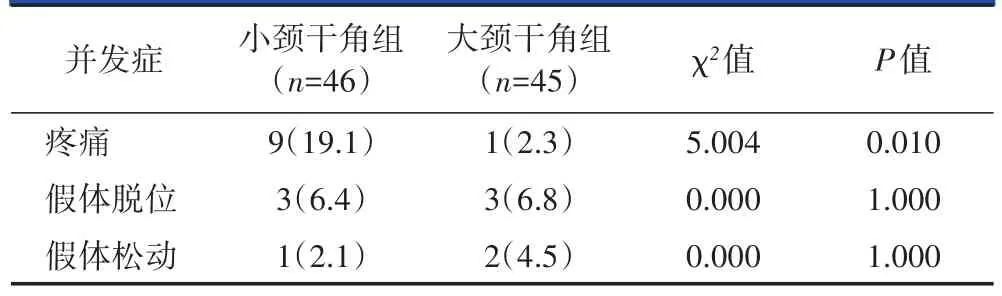
表4 两组患者的术后并发症比较[ n(%)]
THA术后可能因患髋解剖位置改变引起外展肌和内收肌紧张疼痛、双下肢不等长引起下腰痛、假体脱位和松动引起疼痛及聚乙烯磨损碎屑引起滑膜炎等[18]。本研究发现,小颈干角组患者术后疼痛的发生率明显高于大颈干角组(P<0.05),而两组与假体相关并发症(假体松动、脱位)及双下肢长度差无统计学差异(P>0.05)。另外,本研究中双下肢长度差为相对长度,即术后能明显改善患者术前较为明显的长度差,随后双下肢长度差逐渐减少,为患者身体自行调整和适应的过程,可能通过骨盆轻微倾斜引起,但对患者无明显影响。Incavo等[11]发现术后股骨大转子疼痛与THA手术入路(外侧入路和后外侧入路)有关,而与术后FO及股骨头旋转中心无明显相关性。本研究认为127°颈干角的假体可能使THA术后的FO过大,导致术侧髂胫束张力增加,在髋关节活动过程中增加与股骨大转子滑囊的接触和摩擦,可能出现股骨大转子滑囊炎或疼痛[8]。
表5 两组患者的双下肢长度差比较( ±s,mm)

表5 两组患者的双下肢长度差比较( ±s,mm)
注:△与术前比较,P<0.001
术后24个月1.1±0.3△1.1±0.2△分组小颈干角组(n=46)大颈干角组(n=45)术前44.1±3.6 42.2±3.5术后1个月17.9±2.4△20.1±2.1△术后6个月4.3±0.7△4.8±0.9△术后12个月1.7±2.1△1.8±0.5△
本研究样本量较小,只能初步推测两种不同颈干角在生物力学指标、术后髋关节功能及并发症可能存在差异,但要真正得出哪种颈干角更适合国内患者,还需多中心大样本的临床研究。此外,对于不同个体而言颈干角也存在明显差异,开发可调式假体,使颈干角更接近患者正常生理结构而实现个体化是未来研究的方向。
综上,两种不同颈干角的股骨柄假体均能较好的恢复髋关节功能,但颈干角为135°的假体能够更好地重建髋关节解剖结构,减少术后疼痛的发生。

