球囊后凸成形术联合唑来膦酸治疗疼痛性脊柱转移瘤疗效及预后分析*
刘 盾,李 磊,龙星宇,赵 瑛
(重庆市第九人民医院骨科 400718)
脊柱是骨转移瘤最常受累的部位,10%~30%的恶性肿瘤患者发生脊柱转移瘤[1-4]。68%~70%的脊柱转移瘤发生在胸椎,其次为腰椎(16%~22%)[5]。85%~96%的患者发生背部疼痛,严重影响患者生活质量。脊柱转移瘤是癌症晚期阶段,治疗以患者生存质量为中心,提倡以最小的创伤获取最大的治疗效益。以经皮椎体成形术(PVP)为代表的微创技术已广泛应用于脊柱疾病。PVP最早应用于脊椎骨质疏松压缩性骨折,该项技术手术创伤小,风险低,时间短,止痛效果快,能预防截瘫,不影响术后后续治疗。PVP包括单纯骨水泥经皮椎体成形术和球囊后凸成形术(PKP),二者效果均确切,前者骨水泥渗漏和新发骨折风险高,后者并发症较少,骨水泥注射多,短期镇痛疗效更加明显,椎体高度及脊柱生理曲度能恢复得更满意[6]。有研究表明,第3代双膦酸盐之唑来膦酸能有效抑制转移瘤骨质破坏,并改善患者疼痛预后[7]。本研究主要观察分析PKP联合唑来膦酸治疗脊柱转移瘤的疗效和安全性,现报道如下。
1 资料与方法
1.1一般资料 回顾性分析2010年1月至2016年1月在本院接受PKP的82例脊柱转移瘤患者作为研究对象。
1.2纳入和排除标准
1.2.1纳入标准 (1)癌症患者组织学诊断明确;(2)无组织学诊断者,影像学提示脊柱转移瘤;(3)病变椎体对应后背部疼痛;(4)镇痛药物治疗疼痛无明显缓解;(5)因胃部疾病等各种原因无法进行镇痛药物治疗者。
1.2.2排除标准 (1)目标椎体感染;(2)不能矫正的凝血功能紊乱;(3)脊髓受压造成进行性神经功能损害;(4)多发脊柱转移瘤造成的弥散性后背疼痛;(5)骨水泥过敏;(6)病变为成骨性;(7)因精神类疾病无法配合手术者。
1.3方法 PVP穿刺针是直径为3.5 mm带芯骨穿针,骨水泥为高黏丙烯酸骨水泥(德国)。所有患者均在局部麻醉下进行手术,取俯卧位,腹部悬空,心电监护,2%利多卡因局部麻醉,C形臂X线透视下定位病变椎体椎弓根投影确定穿刺点,采用经椎弓根入路穿刺,经正侧位像证实穿刺针位置在病灶中心。视注入部位与所需扩散的范围调制骨水泥的稀稠度,骨水泥粉剂与单体按2∶1比例调制后装入1 mL注射器内,连接套管, 至“出丝期”末期时经工作套管缓慢注入,并监视骨水泥在椎体内的弥散情况,以及患者血压波动,3 min内注射完毕,拔出套管,缝合。术后 6 h 观察患者创口及血压、脉搏、心率、血氧饱和度等生命体征,术后1 d X线片再次评估,患者术后留院观察2 d。双膦酸盐为艾瑞宁注射液(4毫克/支,国药集团国瑞药业有限公司),手术后次日予以唑来膦酸注射液4 mg,用100 mL 0.9%氯化钠注射液稀释后缓慢静脉滴注,滴注时间为120 min,每4周给药1次,共12个月。
1.4观察指标 收集患者年龄、性别、原发肿瘤类型、术前行走状态、内脏转移、中医证型与体力状态(ECOG)评分及手术节段等临床数据。于术后1、6及12个月随访患者疼痛、功能、脊柱后凸角和椎体高度情况。术后1周随访行走状态和ECOG评分。每个月随访1次患者术后生存情况。患者术后生存时间为死亡日期与手术日期的间隔。采用视觉模拟评分(VAS评分)评估患者术前及术后疼痛改善情况。该评分总分10分,0分为无痛,10分为难以忍受的剧痛。采用Oswestry功能障碍指数(ODI)评估患者功能改善情况。ODI分为5级,1级为轻度功能障碍(0%~20%),2级为中度功能障碍(>20%~40%),3级为重度功能障碍(>40%~60%),4级为拄拐或跛行(>60%~80%),5级为不能下床活动(>80%~100%)。脊柱后凸角为通过脊柱X线侧位片测量获得,类似于Cobb角。椎体高度情况为前柱和中柱高度改善情况。所有患者术后6 h后可活动,术后当天或第1天即对相应椎体进行X线片检查评估。2~3 d后患者可出院或转科,继续接受放疗和(或)化疗。

2 结 果
2.1患者基本信息与生存预后 本研究共纳入82例患者,共122个病椎,其中胸椎78个,腰椎44个。98个病椎为双侧手术,24个病椎为单侧手术。年龄54~59岁,中位年龄58岁。男性占56.1%(46/82),女性占43.9%(36/82)。原发肿瘤类型以肺癌最多,占50.0%(41/82),其次为乳腺癌17.1%(14/82)。36例(43.9%)患者不能行走,术前能行走率为56.1%(46/82),术后能行走率为69.5%(57/82),术前术后能行走率差异无统计学意义(P=0.08)。38例(46.3%)患者有内脏转移。术前ECOG评分,1分者6例,2分22例,3分18例,4分36例;术后ECOG评分,1分者20例,2分20例,3分17例,4分25例,差异有统计学意义(P=0.02)。患者1个月生存率为95.1%,6个月生存率为69.5%,12个月生存率为42.7%。截止随访时,12例患者生存。
2.2VAS评分、ODI、脊柱后凸角、前柱椎体高度、中柱椎体高度在术前及术后比较 见表1。患者术后1、6、12个月平均VAS评分比术前降低,术后各时间点VAS评分均明显低于术前,差异均有统计学意义(P<0.05);患者术后1、6、12个月平均脊柱后凸角比术前降低,术后各时间点平均脊柱后凸角均明显低于术前,差异均有统计学意义(P<0.05);患者术后1、6、12个月平均前柱椎体高度比术前升高,术后各时间点前柱椎体高度均明显高于术前,差异均有统计学意义(P<0.05);患者术后1、6、12个月平均中柱椎体高度比术前升高,术后各时间点中柱椎体高度均明显高于术前,差异均有统计学意义(P<0.05);患者术后1、6、12个月平均ODI比术前降低,术后各时间点ODI均明显低于术前,差异均有统计学意义(P<0.01)。患者术前、术后VAS评分及ODI变化趋势见图1、2。

表1 各项目在术前及术后的比较
注:与术前比较,*P<0.05
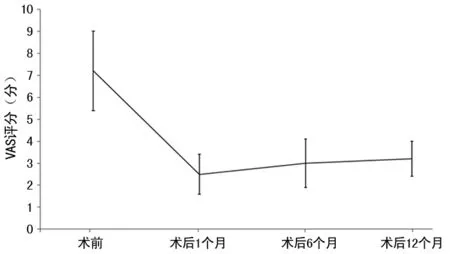
图1 患者术前、术后VAS评分变化
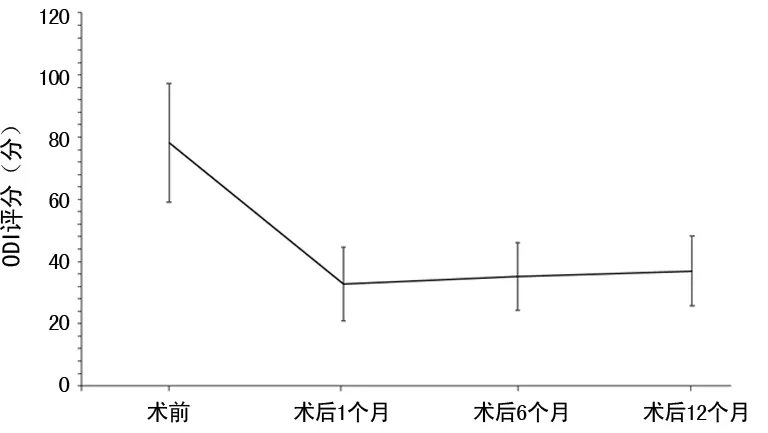
图2 患者术前、术后ODI变化
2.3PVP治疗脊柱转移瘤骨水泥扩散情况 见图3。图3A为术前矢状面MRI,提示T11和T12椎体高信号影,T11肿物向后方突出压迫硬膜;图3B为术前横截面MRI,提示T11肿物压迫硬膜囊;图3C为CT,提示T11明显骨质破坏;图3D为术前X线片,提示T11和T12明显压缩性骨折;图3E为术后MRI,提示T11和T12椎体高度明显恢复,硬膜囊压迫减轻;图3F为术后X线片,提示T11和T12椎体高度明显恢复,骨水泥局限于椎体内,无外渗。
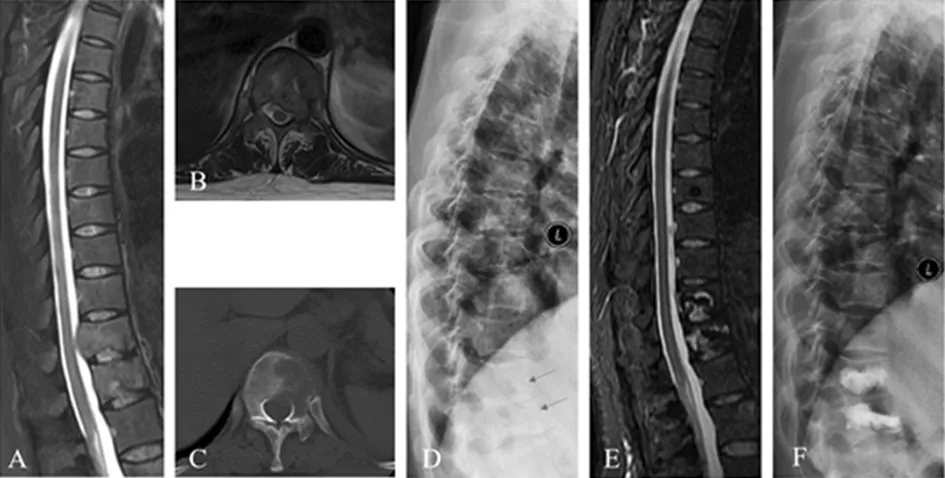
图3 PVP治疗脊柱转移瘤骨水泥扩散情况
2.4并发症发生情况 骨水泥渗漏发生于19个病椎(15.6%),均未发生明显相关临床表现。围术期均未发生肺栓塞、出血、感染及心搏骤停等并发症。
3 讨 论
随着癌症诊治水平提高,脊柱转移瘤发病率呈上升趋势。10%~30%的恶性肿瘤患者发生脊柱转移瘤[4]。脊柱转移瘤可导致病理性骨折,降低脊柱稳定性,造成剧烈后背部疼痛,严重者导致明显神经功能障碍。有研究表明,85%~96%的患者发生背部疼痛,50%左右的患者发生难治性疼痛,严重影响患者生活质量。脊柱转移瘤是癌症晚期阶段,但是并不代表晚期护理是脊柱转移瘤患者唯一的出路[7]。多学科联合医疗、靶向治疗及系统性内科治疗背景下,患者对自身生活质量要求很高。脊柱转移瘤的治疗应以患者生存质量为中心,提倡以最小的创伤获取最大的治疗效益。最近,以PVP为代表的微创技术已广泛应用于脊柱转移瘤,并取得令人鼓舞的结果。有研究表明,第3代双膦酸盐之唑来膦酸能有效抑制转移瘤骨质破坏,并改善患者疼痛预后[7-8]。PVP联合唑来膦酸治疗有望获得更为满意的结果,然而相关报道较少。
PFLUGMACHER等[9]回顾分析了单纯PKP治疗31例胸腰椎转移瘤(64个病椎)的疗效。术后3 d、3个月、6个月及12个月VAS评分均比术前低,ODI均比术前高,差异均有统计学意义(P<0.05)。13个病椎的前柱椎体高度平均上升1.3 mm,7个病椎的中柱高度平均上升1.6 mm,并能长期得到维持,骨水泥渗漏率为12.5%。本研究中VAS评分和ODI均得到明显改善,与上述结果相似,前柱和中柱高度增高情况比上述结果更理想。一项2年随访的前瞻性研究表明,术后VAS评分和ODI均较术前改善,并且可维持2年,术后脊柱后凸角和椎体高度改善情况在1年后与术前相似[9]。本研究术后1年脊柱后凸角和椎体高度改善有复发趋势,但是总体尚可,可能与联合长期唑来膦酸治疗有关,也有可能与患者术后接受的放疗及系统性肿瘤内科治疗等均会对疗效产生一定影响有关。第3个月的疗效最能体现手术对患者改善的直接作用。
肺栓塞是PVP手术的严重并发症之一[10-11]。KIM等[11]研究发现,23.1%(18/78)的患者会发生肺栓塞,主要发生于远端至第3肺动脉,并且与骨水泥渗漏至下腔静脉相关(P=0.03)。椎体内真空裂、双侧入路、C形臂协助下非放射医生进行手术与肺栓塞发生率升高相关,但差异无统计学意义(P>0.05)。本研究中骨水泥渗漏发生于19个病椎,4例患者骨水泥入血,但均未发生明显相关的临床表现。
PVP应严格掌握手术适应证和禁忌证。目标椎体感染、不能矫正的凝血功能紊乱、椎体后壁缺失、脊髓受压造成进行性神经功能损害、脊柱不稳、多发脊柱转移瘤造成的弥散性后背疼痛、T5以上出现压缩性骨折及对骨水泥有不良反应是PVP的禁忌证。随着手术技术的提高,椎体后壁缺失、硬膜外肿瘤压迫、上胸椎和颈椎压缩性骨折已成为椎体成形术的相对禁忌证。一项Meta分析表明,PVP/PKP应用于颈椎转移瘤并发症发生率为4%,疼痛缓解率达89%,所得结果疗效与胸、腰椎相似。目标椎体感染、不能矫正的凝血功能紊乱、脊髓受压造成进行性神经功能损害、多发脊柱转移瘤造成的弥散性后背疼痛及药物过敏仍是PVP的绝对禁忌证。PVP均可运用于溶骨性病变和成骨性病变。WANG等[12]研究报道,PKP对成骨性病变的短期和长期疼痛改善情况均明显优于溶骨性病变。
本研究表明,PKP联合唑来膦酸治疗脊柱转移瘤安全有效,能明显改善患者疼痛和功能预后,阻止脊柱后凸角和椎体高度进展恶化。PVP应严格掌握手术适应证和禁忌证,确保以最小的创伤达到最大化效益。

