输尿管软镜联合钬激光治疗分支型肾盂鹿角形结石疗效分析
王亚林 付成伟 黄晨 麦海星 李学超 董金凯 陈立军
1军事医学科学院附属医院泌尿外科 100071 北京
鹿角形肾结石碎石首选PCNL[1],但对部分特殊类型的鹿角形肾结石,如分支型肾盂鹿角形结石,即使采用多通道、分次PCNL仍不能达到满意疗效。随着内镜制造技术的改进、使用成本的降低,输尿管软镜联合钬激光逆行治疗肾结石(retrograde intrarenal surgery, RIRS)的适应证逐渐扩大。近年来我们采用RIRS对分支型肾盂鹿角形结石患者进行治疗,疗效较好,总结如下。
1 资料与方法
1.1 临床资料
收集2013 年11月~2016年2月我们采用RIRS治疗的分支型肾盂鹿角形肾结石47例(53侧)病历资料。患者术前均经CTU证实为分支型肾盂、鹿角形结石,其中1例为术后孤立肾,27例患者曾有ESWL或手术碎石取石史。以2011年1月~2014年2月采用PCNL治疗的同类型结石患者23例(25侧)作为对照,术前合并泌尿系感染患者均经敏感抗菌素抗炎治疗至尿常规基本正常或细菌培养转阴。两组患者性别、年龄、BMI等一般状态及患者围手术期情况参见表1。

表1 两组患者一般状况及围手术期情况
1.2 手术方法
1.2.1碎石设备 RIRS组:采用STORZ F8/9.8输尿管硬镜;STORZ 输尿管软镜(一体镜);铂立组合式输尿管软镜;科医人钬激光PowerSuiteTM120 W。COOK公司F12/F14输尿管软镜导引鞘、超滑镍钛合金导丝、F5输尿管支架管、套石篮、F18输尿管球囊扩张器等。PCNL组:采用STORZ F8/9.8输尿管硬镜,Ⅳ代EMS超声-气压弹道碎石清石系统,科医人钬激光 PowerSuiteTM120 W。
1.2.2手术方法 RIRS组:单侧鹿角形结石及对侧为简单结石的双侧结石患者均Ⅰ期行软镜碎石;双侧鹿角形结石间隔8周分次手术。CTU提示输尿管扭曲严重患者术前预留F7输尿管支架管1~2周。手术采用全身麻醉,取截石位,头低15~30°,常规行输尿管硬镜镜检,镍钛合金导丝引导下置入F12/F14带鞘输尿管扩张器并留置导引鞘至盂管交界,沿鞘置入输尿管软镜,探查肾盂、肾盏后于镜下导入200 μm钬激光光纤,0.8~1.0 J/15~20 Hz行激光碎石,部分下盏结石采用套石篮移至上盏或中盏后进行碎石,必要时对结石碎屑进行适当冲洗。检查无较大结石残余,退出导引鞘并留置F5输尿管支架管。PCNL组:俯卧位,常规采用F16多通道行超声、气压弹道碎石或钬激光碎石,术中视情况留置F7输尿管支架管或无管化。
1.3 术后随访
术后2~3 d行KUB检查,根据排石情况术后2~4周拔除输尿管支架管并行KUB或CT检查,初步观察疗效,术后2个月评估最终碎石疗效。结石残片直径≥4 mm或结石粉末盏内堆积均视为结石残留。
1.4 统计学方法

2 结果
RIRS组47例(53侧),Ⅰ期结石完全清除42侧,8侧Ⅱ期再次行RIRS术,6侧获得完全清除。累积结石清除率90.6%。PCNL组23例(25侧),Ⅰ期结石完全清除11侧,Ⅱ期7侧再次行PCNL,完全清除2侧,6侧行RIRS,完全清除5侧,累积结石清除率72%(表2)。
术中并发症参见表3。与PCNL组相比,RIRS组出血、副损伤等相对较少,但1例因黏膜渗血视野不清导致手术中止;RIRS组出现肾盂肾炎及石街形成各2例,两种并发症均发生于术后排石过程中。两组患者均未出现假性动脉瘤、感染性休克、脓毒症等严重并发症。随访6个月以上,未见输尿管狭窄等远期术后并发症。
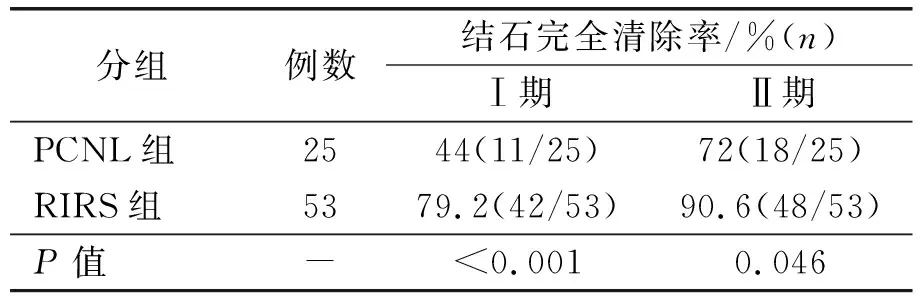
表2 两组分支型肾盂鹿角形结石碎石疗效

表3 两组分支型肾盂鹿角形肾结石Ⅰ期碎石术后并发症 %(n)
将性别、年龄、BMI、术前是否留置支架管、结石类型、术前是否感染、肾盂漏斗角度是否<30°等可能影响RIRS结石清除率的因素进行Logistic regression分析,结果参见表4。将性别、年龄等其他因素进行校正,采用conditional logistic regression进行分析,结果提示下盏漏斗角度<30°(P=0.002,95% CI:2.686~93.587)和下盏长度(P=0.033,95% CI:0.586~0.978)是影响RIRS结石清除率的独立风险因素。
3 讨论
随着制造工艺的进步,输尿管软镜的弯曲度、摄像精度、耐久性等均得到了不同程度的提高,成本进一步降低。目前,输尿管软镜已广泛应用于上尿路的检查、治疗。RIRS的指征进一步扩大,除用于ESWL失败及肥胖、凝血异常等特殊结石患者治疗外,已逐渐成为直径1.5~2.0 cm肾结石的首选治疗方式。另外,RIRS在2 cm以上肾结石及鹿角形结石的治疗中也有出色表现[2]。输尿管软镜的可弯曲性,对于清除多发盏内结石具有天然的优势,但限于RIRS碎石效率偏低、不能高效清理结石残片,对于负荷较重的肾结石,仍首选PCNL或采用两种技术联合/序贯治疗。
表4Logisticregression分析影响RIRS结石清除率的因素

项目WALDP值95% CI性别0.1470.7020.052~81.810年龄1.6940.1930.797~1.047BMI1.6290.2020.946~1.299术前感染1.0060.3160.022~3.430预留支架1.1040.7480.001~2.023一体镜2.4890.1150.905~494.232完全鹿角形2.5050.1130.002~1.923碎石时间1.3540.2450.981~1.080下盏漏斗角度<30°5.5340.0192.474~21 006.880下盏长度3.2890.070.368~1.040
目前,PCNL仍是治疗鹿角形肾结石一线方案,但其疗效并不十分令人满意。CROES (Clinical Research Office of the Endurological Society)进行了目前为止最大宗的多中心回顾性分析,Gaston Astroza 等对其中1 311例鹿角形结石进行分析,结果提示俯卧及仰卧位PCNL的Ⅰ期结石清除率分别59.2%及48.4%[3]。研究表明肾结石的碎石效果与其集合系统解剖密切相关[4~6]。相比其他肾盂类型,分支型肾盂的集合系统容积小、肾盏狭长等特点,其内形成的鹿角形结石负荷相对较小,肾积水较轻,行PCNL治疗难度较大,常采用RIRS技术反而取得了更好的治疗效果。本文回顾性分析了早期采用PCNL治疗的分支型肾盂鹿角形结石25例、近期采用RIRS治疗的分支型肾盂鹿角形结石47例,结果提示PCNL组 Ⅰ期结石清除率低于文献[3]报道的鹿角形结石(不限定肾盂类型),而RIRS组Ⅰ期清除率为79.2%,Ⅱ期清除率为90.6%,远高于PCNL组及文献[2]报道的结果。另外,RIRS组病例全身炎症反应综合征、出血、副损伤等并发症发生率均低于PCNL,随访期间未见输尿管狭窄等远期并发症。值得注意的是RIRS组出现术后石街形成、肾盂肾炎各2例,提示结石负荷较重的患者自行排石过程中需定期行尿常规、KUB检查。
与PCNL术中即刻清石不同,RIRS患者需术后自行排出结石碎片。Resorlu等[7]报道肾盂下盏漏斗夹角<30°是影响下盏结石清除率的主要因素; Jessen等[8]认为肾盂下盏漏斗夹角、下盏宽度均与结石清除率相关。Ullah等[9]认为肾盂下盏漏斗夹角、下盏长度、下盏宽度均是影响排石的因素。为探讨影响RIRS结石清除率的风险因素,我们对性别、年龄、BMI、术前是否留置支架管、结石类型、术前是否感染、肾盂下盏漏斗夹角、肾下盏长度等因素进行了回归分析,初步结果提示肾盂下盏漏斗夹角<30°、肾下盏长度均是影响结石清除率的风险因素。考虑到并不能以影像学测量的下盏宽度与灌洗状态下的下盏宽度进行比较,碎石后的下盏宽度有很大变异,我们未对肾下盏宽度进行测量、统计。另外,此分析中未包括结石负荷、结石成分等重要数据,结果可能存在一定程度的偏差。
在行RIRS过程中,放置软镜导引鞘已成为常规[10],但术前是否预放置输尿管支架管目前仍存在争议。在一项359例RIRS的前瞻性研究中,167例(46.5%)的患者出现不同程度的输尿管壁损伤;不预置支架管输尿管损伤的风险是预置支架管的7倍[11]。朱世斌等[12]也报道术前预留输尿管支架管有利于术中留置软镜导引鞘。而Mahajan等[13]报道不预置支架管,术中直接扩张输尿管下段后94.5% 的患者可留置F12导引鞘。Doizi等[14]应用Re-TraceTM导引鞘,对比分析发现预置支架管与否在结石清除率及并发症方面无统计学差异。我们在临床工作中有选择性的预置支架,指征包括:①CTU提示输尿管严重扭曲或有可疑狭窄;②双肾结石Ⅰ期碎石中预留对侧支架。在RIRS术中预先行输尿管硬镜检查,根据探查结果选择F12或F14导引鞘。我们认为绝大多数患者均可一次成功放置软镜导引鞘。仅极少数患者(本资料2例,3.8%)需行扩张或直接行RIRS(限于负荷较小的结石)。随访过程中未见输尿管穿孔、狭窄等并发症。另外也有文献报道RIRS术后留置支架管与否在清石率和并发症方面均差异无统计学意义[15]。
综上所述,RIRS用于分支型肾盂鹿角形结石这一特殊类型,较传统的PCNL更安全、有效,术前评估需重点测量肾盂下盏漏斗夹角及肾下盏长度,预留支架管与否可参考患者影像学资料。
——可重复性或一次性输尿管软镜孰优孰劣?

