肺部超声与CT在儿童社区获得性肺炎中的对比研究
鲁 佾,肖贞良,金 梅,鲁正荣,赖 华,樊映红,王 莉,夏万敏
(1.西南医科大学临床医学院研究生院,四川泸州 646000;2.重庆医科大学附属成都市妇女儿童中心医院,成都 610019)
社区获得性肺炎(CAP)是危害人类健康的严重问题。WHO最新公布信息表明下呼吸道感染仍然是最致命的感染性疾病,2015年在全世界造成320万人死亡[1]。有研究表明,及时对肺炎患者进行抗生素治疗可改善预后[2],因此尽早获取CAP诊断的临床证据至关重要。肺部超声(LUS)作为一种非侵入性的、无射线伤害的床旁检测工具被一些研究用于成人和儿童的CAP诊断[3-4]。有研究认为LUS可替代胸部X线(CXR)甚至胸部CT辅助诊断CAP[5]。目前有关LUS诊断CAP的研究中大多以CXR证实,或者在临床疑似CAP的病例中进行,在CT基础上诊断CAP进行LUS诊断价值的研究不多,因此本研究以此为目标,以胸部CT为“金标准”评估LUS和CXR的诊断准确性,并比较LUS和CXR的影像学特征。
1 资料与方法
1.1一般资料 选择2014年5月至2016年8月在成都市妇女儿童中心医院呼吸科参照文献[6]初诊为CAP的患者,进行了前瞻性诊断性研究。患者的临床表现可有发热、咳嗽、呼吸增快、呼吸困难、胸壁吸气性凹陷、肺部湿性啰音和管状呼吸音等。应用LUS检查的有669例,其中因临床需要进行了CT检查的有229例。入组标准:(1)在48 h内均同时完成CXR和LUS检查;(2)CT、LUS及CXR检查者采用盲法,即检查者均不知道患者临床表现,也不知道相互检查结果,并承诺互不询问对方的检查结果。排除标准:(1)严重免疫抑制;(2)CT、LUS和CXR 检查超过48 h及检查者已知其结果者;(3)新生儿。最终180例患者纳入本研究,其中男93例,女87例;年龄1~180个月,平均(40.00±39.49)个月。180例患者中105例诊断为CAP(CAP组),男54例,女51例;年龄(37.53±37.35)个月。非CAP组75例(急性支气管炎67例、肺脓肿1例、哮喘6例、囊腺瘤伴感染1例),男39例,女36例;年龄(42.47±41.64)个月。两组患儿性别、年龄比较,差异无统计学意义(P>0.05)。
1.2方法
1.2.1CXR检查 采用GE数字平板X线摄影系统(Definium 6000),摄影体位:常规正侧位(小儿采用仰卧前后位及右侧卧位)。
1.2.2CT检查 德国西门子X线电子计算机断层扫描装置SOMATOM Definition AS,摄影体位:在安静状态下取仰卧位。CXR和CT均由专业放射科医师出具报告。
1.2.3LUS检查 Philips CX50超声诊断仪探头L12-3,探头频率3~12 MHz,患儿在安静状态下取仰卧位及俯卧位(必要时行坐位及侧位以充分暴露胸壁),在每侧胸壁以胸骨旁线、腋前线、腋后线及双乳头连线分为左右前上、前下、腋上、腋下、左右后上、后下共分12区,探头从第2肋间隙开始,从上至下,从左向右,沿肋间隙横向扫查,再旋转探头90°,纵向扫查,检查时间为8~15 min。观察指标:胸膜线、A-线、B-线、支气管征、肺实变、胸腔积液、肺滑动征等。根据既往研究,LUS的影像学表现制订如下标准:“正常”为A-线的存在、正常的肺滑动和无其他异常发现;“间质性改变”为每个成像区域存在大于或等于3条B-线;“实变”为具有或不具有充气支气管征的非充气肺;“胸膜线异常”为胸膜线的增厚(>2 mm),模糊、不规则、中断和消失;“胸腔积液”定义为在胸膜腔内存在宽度大于3 mm的液体;“其他”为不能归入任何指定类别的异常[7-8]。CXR/CT影像主要分为正常、实变、间质改变(如磨玻璃样变)、胸腔积液和其他。
1.2.4评价标准 LUS、CXR/CT若发现实变和间质变共存的情况记为实变。诊断性能以灵敏度、特异度、阳性及阴性预测值进行评价。计算公式如下:
灵敏度=真阳性/(真阳性+假阴性)
(1)
特异度=真阴性/(真阴性+假阳性)
(2)
阳性预测值=真阳性/(真阳性+假阳性)
(3)
阴性预测值=真阴性/(真阴性+假阴性)
(4)

2 结 果
2.1LUS的检查结果 180例患者中105例为CT确诊为CAP(58.33%),75例诊断为非CAP的其他下呼吸道感染(41.67%)。LUS检查的肺实变征象在CAP组和非CAP组间比较,差异有统计学意义(P<0.01);肺泡间质综合征(AIS)征象两组比较,差异无统计学意义(P>0.05);胸膜线异常征象两组比较,差异有统计学意义(P=0.026),见表1。
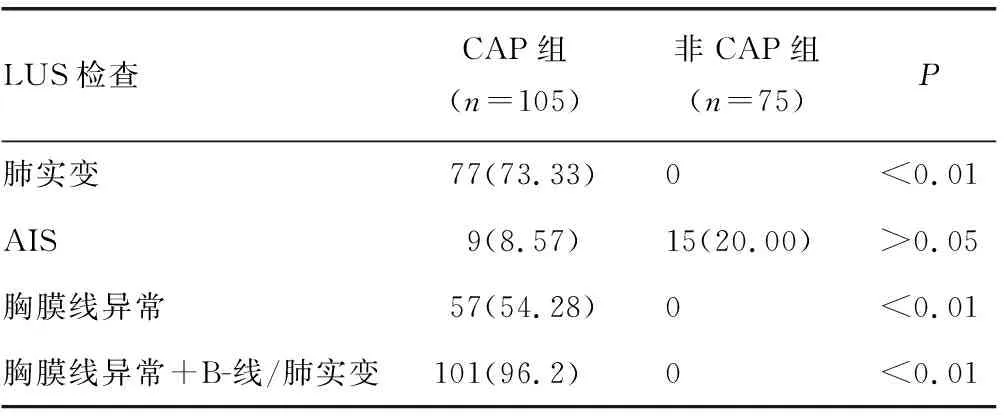
表1 LUS的检查结果[n(%)]
2.2CAP患者不同影像学特征结果比较 LUS以胸膜线异常+B-线/肺实变的方式诊断CAP有较高灵敏度(96.19%)和特异度(100.00%)。LUS灵敏度高于CXR(92.38%),但二者比较差异无统计学意义(χ2=1.414,P=0.234)。LUS与CT诊断一致性较好(Kappa=0.955,P<0.01),见表2。
2.3CAP组患者的CT、LUS和CXR影像学特征比较 在CAP组患者中,肺实变、间质改变、胸腔积液及肺不张3种检查结果比较,差异无统计学意义(P>0.05);胸膜线异常、支气管征和淋巴结肿大3种方法检查结果比较,差异有统计学意义(P<0.05);CT检查支气管扩张4例、支气管/血管畸形9例,LUS和CXR检查均未发现,见表3。
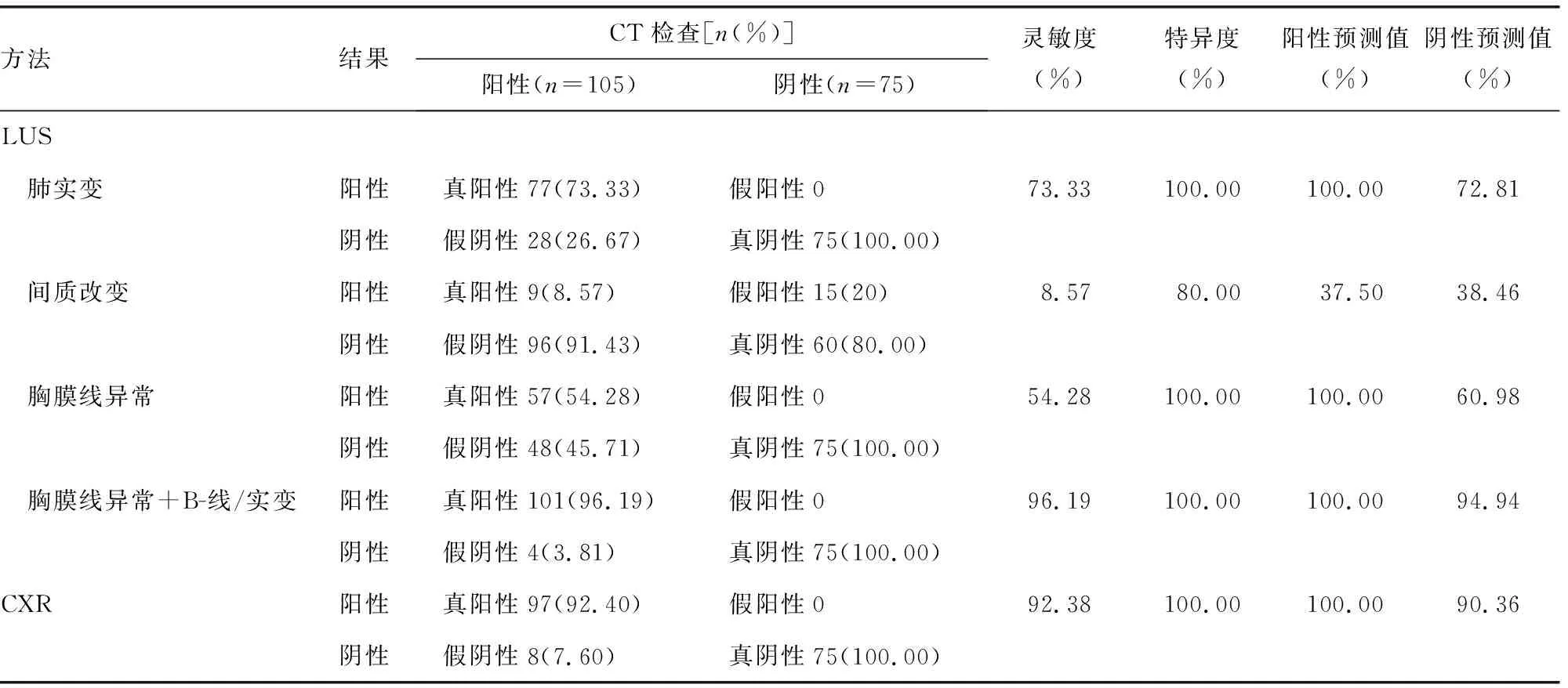
表2 CAP患者不同影像学特征结果比较
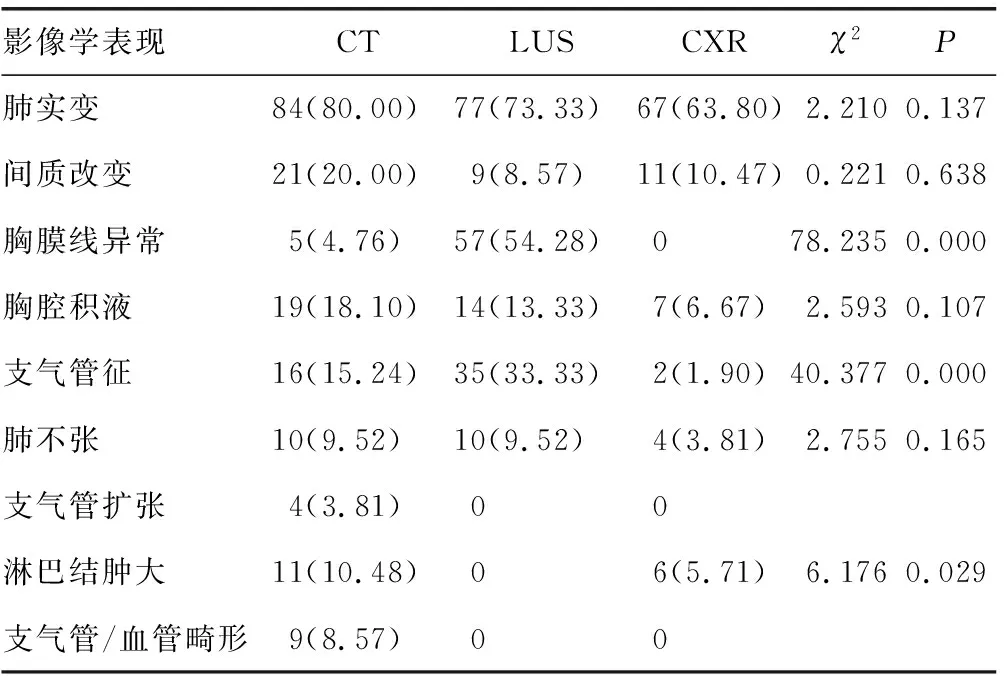
表3 CAP组患者3种影像学检查特征比较[n(%),n=105]
3 讨 论
下呼吸道感染仍是最常见的感染性疾病,是低收入国家的第一位死亡原因[1]。有研究表明肺炎患者入院后4 h以内进行抗生素管理可降低病死率[2]。因此,能否早期准确地诊断CAP至关重要。CXR常作为肺炎的初筛手段,但有研究指出CXR有助于发现肺实变,也常有误诊,其诊断准确率低于CT,在急诊科CXR的假阳性和假阴性率高达30%[9]。CT被认为是CAP诊断的“金标准”,但其因为价格昂贵、不便搬动及高于CXR的射线暴露在日常诊疗中受到限制[10]。孕妇及儿童通常被认为应尽可能地避免接受放射性检查,对他们而言CT和CXR并不是一种安全的检查方式[11]。LUS作为一个无射线伤害的简单易重复的工具,近年来被一些研究发现用于诊断CAP,与CXR同样可靠[12]。
LUS下肺炎的典型征象主要是肺实变和AIS[5],多数研究使用这两种征象诊断CAP。本研究发现LUS实变诊断CAP的灵敏度、特异度分别为73.33%(77/105)、100.00%(75/75),有很高的特异度。本研究还发现LUS间质改变诊断CAP的灵敏度、特异度分别为8.57%(9/105)、80.00%(60/75),且AIS在CAP组和非CAP组差异无统计学意义(P>0.05)。PARLAMENTO等[13]以CT为“金标准”,发现肺炎患者中68.8%的患者出现AIS,而CT阴性的患者中亦有29.4%可见AIS。由于上述情况,一些学者甚至忽略对其进行研究,仅考虑有肺实变的情况[14],但是一项研究以高分辨CT(HRCT)为“金标准”,发现间质性肺病在LUS上的B-线数量有明显差异(P<0.01),LUS与HRCT对于间质性肺病的诊断符合率达到88%[15],证明了B-线在间质性肺病中的价值。本研究认为虽然B-线对于间质性病变存在一定价值,但不宜单独用于诊断CAP,而抛弃间质性肺炎仅考虑实变情况是不可取的。研究中发现胸膜线在肺部病变时发现异常,且非CAP组中未出现异常,胸膜线异常对CAP的特异度高达100%。有文献报道诊断CAP的AIS灵敏度为38.4%,特异度为95.5%,胸膜线异常灵敏度为39.3%,特异度为98.5%[16],与本研究相似。本研究联合B-线和胸膜线异常后发现LUS灵敏度、特异度、阳性预测值和阴性预测值分别为96.19%(101/105)、100.00%(75/75)、100.00%(101/101)和94.94%(75/79),灵敏度优于肺实变的73.33%(77/105),且灵敏度高于CXR,分别为96.19%(101/105)和92.38%(97/105),但差异无统计学意义(P>0.05)。一项有关LUS对儿童CAP诊断的Meta分析中得出灵敏度为96%(95%CI:94%~97%),特异度为93%(95%CI:90%~96%)[4],本研究得出相似结果。LUS对于CAP拥有较高的诊断价值,且与CT的诊断一致性较好(Kappa=0.955,P<0.01),但相比需要到检查室排队检查的CT和CXR相比,ICU医师可利用小型超声设备进行床旁LUS检查,检查时间为10~15 min,能够极大地缩短检查时间,并可避免患者搬运和辐射带来的风险。
LUS也有不足之处,与CT相比,LUS缺乏直观的影像学表现,本研究发现1例囊腺瘤伴感染病例,LUS不能直观地表现出此类复杂情况的图像,而CXR及CT均能准确判断。在实际操作中LUS也会受肋骨遮挡影响观察及病灶远离胸膜难以检测的问题,有研究表明,约8%的肺部病变(未临近胸膜或位于解剖结构下方)超声难以探测[17-18]。本研究局限于儿童患者,缺乏对成人的效果评价及比较。尽管存在上述局限,床旁LUS检查提供实时、低成本、快速图像的能力可以补充床旁诊断手段局限的不足,在医疗资源有限的地区及避免射线暴露的人群可能具有特殊的价值,也是限制电离辐射暴露的技术。
综上所述,LUS是诊断CAP的可靠工具,其灵敏度、特异度、阳性预测值和阴性预测值与CT接近,与CT有较好的诊断一致性。

