不同血运重建方式治疗冠状动脉粥样硬化性心脏病合并左心室功能不全的早期疗效比较
许明发,王帅飞,苏国宝,周朝元,韩培立
(新乡医学院第一附属医院心血管外科,河南 卫辉 453100)
随着生活水平的提高和人口老龄化的加剧,冠状动脉粥样硬化性心脏病(coronary heart disease,CHD)发病率呈逐年上升趋势,其中相当一部分患者合并左心室功能不全(left ventricular dysfunction,LVD),该类患者存在心肌缺血性病变。冠状动脉旁路移植术是治疗CHD合并LVD常用、有效的手术方式之一,可以改善此类患者心功能不全的症状,提高患者生存率,减少心脏事件发生率[1]。以往研究多以比较心脏停搏与不停搏冠状动脉旁路移植术治疗CHD合并LVD的疗效为主[2],而本研究拟比较体外循环下心脏不停搏冠状动脉旁路移植术(on-pump beating heart coronary artery bypass grafting,On-PBH)与非体外循环心脏不停搏冠状动脉旁路植术(off-pump coronary artery bypass grafting,OPCABG)治疗CHD合并LVD患者的早期疗效,现将结果报道如下。
1 资料与方法
1.1一般资料选择2015年1月至2017年6月新乡医学院第一附属医院心血管外科收治的88例CHD合并LVD患者为研究对象,其中行On-PBH 37例(On-PBH组),行OPCABG 51例(OPCABG组)。所有患者冠状动脉造影结果显示冠状动脉病变符合美国心脏学会基金会和美国心脏学会联合推出的2011新版冠状动脉旁路移植术指南[3]。参考中国冠状动脉旁路移植术风险评估系统危险因素[4]收集2组患者术前一般资料。2组患者性别、年龄、体质量指数(body mass index,BMI)、病变血管数、美国纽约心脏病学会(New York heart Association,NYHA)心功能分级及合并高血压病、糖尿病、陈旧性心肌梗死、房颤病例数比较差异均无统计学意义(P>0.05),具有可比性;见表1。本研究通过本院伦理委员会批准,患者及家属均签署知情同意书。
1.2纳入标准与排除标准纳入标准:(1)术前超声心动图提示左心室射血分数(left ventricular ejection fraction,LVEF)≤50%;(2)行单纯冠状动脉旁路移植术;(3)择期手术。排除标准:(1)合并左心室室壁瘤;(2)需同时行瓣膜成形术或瓣膜置换等手术;(3)二次手术、急诊手术;(4)有严重肝肾疾病、恶性肿瘤及其他全身性疾病。

表1 2组患者一般资料比较
1.3手术方法患者全身麻醉,常规消毒、铺巾,经胸骨正中开胸,取大隐静脉,游离左胸廓内动脉备用。On-PBH组患者给予肝素3.0 mg·kg-1,经升主动脉、右心房腔插管建立体外循环,控制血压、心率。置心表固定器,显露前降支靶血管,完成左胸廓内动脉至前降支桥血管吻合。然后开始体外循环,转流保温,保持心脏半充盈跳动状态,完成回旋支及右冠动脉靶血管吻合,最后完成大隐静脉-主动脉吻合。术毕检查各吻合口有无漏血,调整血管活性药物,逐渐减流量停机,鱼精蛋白中和肝素,止血关胸。OPCABG组患者给予肝素1.0~1.5 mg·kg-1,控制血压、心率,心表固定器固定心脏,优先行左胸廓内动脉与前降支靶血管吻合,开放血供,然后依次吻合大隐静脉与其他病变冠状动脉,最后完成大隐静脉与主动脉吻合,完毕后检查吻合口无渗血,循环稳定,鱼精蛋白中和肝素至正常水平,止血关胸。当2种外科血运重建循环不稳定,具备主动脉内球囊反搏(intra-aorticballon pump,IABP)术指征时,及时经皮股动脉穿刺行IABP术。
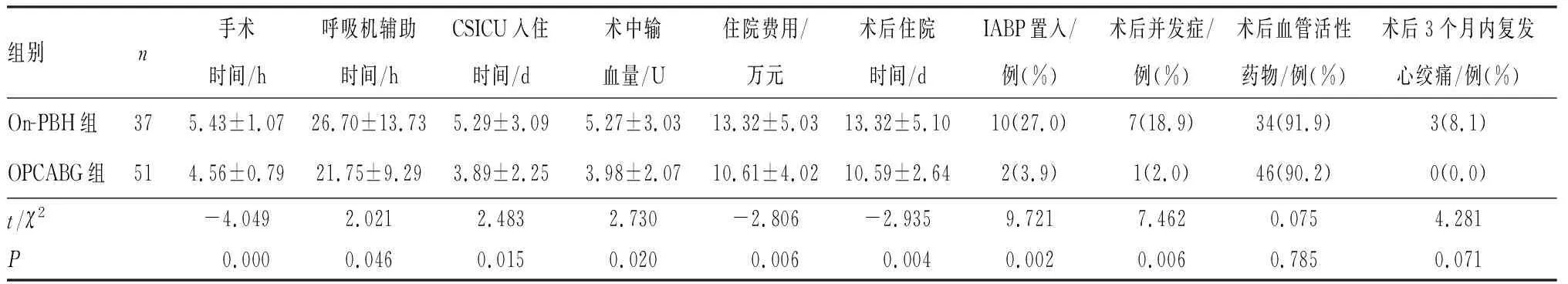
1.4观察指标(1)血运重建结果:患者移植血管数;(2)围术期相关指标:手术时间、呼吸机辅助时间、心脏外科重症监护病房(cardiosurgery intensive care unit,CSICU)入住时间、术中输血量、IABP置入率、术后并发症(低心排综合征、呼吸功能不全、急性肾功能不全、恶性心律失常、低氧血症等)、术后血管活性药物应用情况、术后住院时间和住院费用。(3)复发情况:术后3个月内复发心绞痛患者例数。(4)心功能恢复情况:术前和术后3个月2组患者左心室射血分数(left ventricular ejection fraction,LVEF)和左心室舒张末期内径(left ventricular end diastolic dimension,LVEDD),比较40% 2.12组患者血运重建结果比较On-PBH组和OPCABG组患者平均移植血管数分别为(3.10±0.46)、(3.03±0.53)支;2组患者平均移植的血管数比较差异无统计学意义(t=-0.638,P>0.05)。 2.22组患者围术期相关指标及术后3个月心绞痛复发率比较结果见表2。On-PBH组患者手术时间、呼吸机辅助时间、CSICU入住时间、术后住院时间长于OPCABG组,差异有统计学意义(P<0.05);On-PBH组患者输血量、IABP置入率、术后并发症发生率、住院费用高于OPCABG组,差异有统计学意义(P<0.05);2组患者术后血管活性药物应用率、术后3个月内心绞痛复发率比较差异均无统计学意义(P>0.05)。 表2 2组患者围术期指标比较 2.32组患者心功能恢复情况比较结果见表3和表4。2组患者术前LVEF和LVEDD比较差异均无统计学意义(P>0.05);术后3个月LVEF较术前显著增高,LVEDD较术前显著减低,差异均有统计学意义(P<0.01)。术后3个月,OPCABG组患者LVEF高于On-PBH组,LVEDD低于On-PBH组,差异均有统计学意义(P<0.05)。40% 表3 2组患者血运重建前后超声心动图结果比较 注:与术前比较aP<0.01;与On-PBH组比较bP<0.05。 表4 不同射血分数患者血运重建前后LVEF及LVEDD差值比较 注:与40% 目前,CHD是心力衰竭的主要原因[5],尤其是合并LVD,更易造成生命危险,现已引起临床医师的广泛关注。当前,外科血运重建治疗CHD合并LVD一直是心血管外科医师研究的重点和难点。研究表明,血运重建治疗CHD合并LVD患者在改善症状和生存率方面均优于内科药物治疗[6]。On-PBH可避免主动脉阻断及心脏停搏、复搏对心肌组织造成的损伤,减轻术中心脏做功,对血流动力学不稳定的CHD患者是一种安全可靠的方式[7],但其容易引起电解质紊乱、血液成分破坏、血液污染、酸碱失衡等相关并发症[8]。同时,体外循环可促进不同炎性因子及介质的产生,破坏细胞功能,增加毛细血管通透性,从而导致肺间质水肿、心肌损害等。本研究结果显示,On-PBH组患者手术时间、呼吸机辅助时间、CSICU入住时间、术后住院时间长于OPCABG组,术中输血量、术后并发症发生率、住院费用高于OPCABG组。On-PBH组患者并发症发生率高于OPCABG组,所以需要更长时间的呼吸机辅助呼吸,以促进肺功能的恢复,且术后病情不稳定,需要在CSICU入住时间更长。OPCABG无体外循环辅助,在心脏搏动下完成各血管吻合,心肌供血未中断,减少了心肌再灌注损伤,同时避免了体外循环引起的全身炎症反应[9],术后出血少,输血量(红细胞)也相应减少,术后恢复较快,住院时间较短,住院费用也低于On-PBH。OPCABG的不足之处是操作过程中心表固定器对心脏的压迫及牵拉容易引起血压波动[10],所以,要达到相对稳定、无出血的手术环境,对术者的技术水平要求很高。 完全再血管化是外科血运重建的最高目标,完全再血管化较不完全再血管化可以更好地改善心肌供血,缓解心绞痛,降低主要心血管不良事件发生率。ROBERTSON等[11]将完全再血管化定义为左主干病变者前降支、回旋支分别至少有1支桥血管吻合;前降支、回旋支、右冠状动脉血管狭窄超过70%,靶血管直径≥1 mm,其主要分支血管至少有1支桥血管吻合。本研究结果显示,2组患者平均移植血管数超过3支,在保证安全的前提下尽可能实现完全再血管化;2组患者术前LVEF和LVEDD比较差异无统计学意义,术后3个月LVEF较术前显著增高,LVEDD较术前显著减低;术后3个月,OPCABG组患者LVEF高于On-PBH组,LVEDD低于On-PBH组。FUKUI等[12]研究发现,随着血运重建,CHD合并LVD患者的LVEF、LVEDD均显著改善,作者认为LVEDD的改善是因为LVEF的增加。此外,LIU等[13]研究表明,血运重建可以明显改善CHD合并LVD患者的心功能,提高患者生活质量。本研究结果显示,LVEF≤40%者术前与术后3个月LVEF差值高于40% 血运重建的目的是恢复心肌血供,避免因心肌缺血导致心肌损伤甚至坏死。尽管OPCABG有很多优势,但是不主张OPCABG完全替代On-PBH,临床上对于左心室扩张严重难以承受搬动、靶血管弥漫病变、病变直径<1.5 mm患者考虑给予On-PBH更安全[14]。临床上遵循的原则是治疗个体化,尽量在保证患者安全的前提下做到手术疗效最大化。 IABP是临床上治疗危重患者的有效方法,有助于提高手术成功率[15]。本研究结果显示,On-PBH组患者IABP置入率高于OPCABG组,On-PBH组患者因术中停止体外循环困难而置入IABP 4例,因术后血管活性药物不能维持心功能而置入IABP 6例;OPCABG组患者因术后低心排血量综合征而置入IABP 2例;2组患者术后均恢复良好,顺利出院。外科血运重建中使用IABP可以明显改善心脏收缩功能,有利于维持体循环压力,提高周围器官灌注,为手术安全提供保障,在血运重建手术中正确使用IABP的时机和适应证是治疗CHD合并LVD高危患者成功的关键。 综上所述,On-PBH和OPCABG均可明显改善CHD合并LVD患者的早期心功能,但OPCABG较On-PBH早期疗效更显著;左心室功能越差的患者从血运重建治疗中获益越大。但是,本研究为小样本回顾性研究,主要探讨了On-PBH和OPCABG治疗CHD合并LVD患者的近期疗效,中、远期疗效仍需长期随访来进一步证实。
2 结果


3 讨论

