早期中药组方加内镜干预综合治疗急性胆源性胰腺炎临床研究
杜慎华
广西南宁市红十字会医院外科,南宁 530012
急性胰腺炎近年来发病率有上升趋势。急性胆源性胰腺炎(acute biliary pancreatitis,ABP)是因胆系疾病诱发的急性胰腺炎,约占急性胰腺炎的50%~75%[1],具有起病急骤、病情重、并发症多、病死率高等特点。本研究分析早期中药组方联合内镜干预综合治疗ABP的临床疗效。对2010年1月—2017年11月,广西南宁市红十字会医院外科收治的140例ABP患者,在取得患者同意,签订知情同意书并经医院伦理委员会通过后,采用营养支持治疗、早期中药组方及内镜干预的综合手段进行治疗,取得良好效果,现将资料报道如下。
1 资料与方法
1.1 临床资料和方法
140例ABP患者通过查随机数字表分为观察组(Ⅰ组)和对照组(Ⅱ组)每组70例。所有患者诊断符合中华医学会外科学分会胰腺外科学组《中国急性胰腺炎诊治指南(2014)》诊断标准[2];排除患有器质性疾病、免疫系统疾病、血液系统疾病;其中,男80例,女60例;轻症非梗阻型46例,轻症梗阻型42例,重症非梗阻型28例,重症梗阻型24例。两组患者资料无差异,有可比性。
两组患者入院后即给予常规保守治疗,包括禁饮食、胃肠减压、解痉止痛、纠正水电解质酸碱平衡、使用生长抑素(如奥曲肽)和离子泵阻断剂(奥美拉唑)抑制胰酶分泌以改善胰腺微循环、全胃肠外营养(TPN),经颈内中心静脉导管输入葡萄糖、脂肪乳、白蛋白、氨基酸等,并根据致病菌药敏遴选敏感抗生素。观察组(Ⅰ组)应用中药组方水煎后经口、胃管、灌肠给药,连续7~9 d;中药组方:鱼腥草、党参、茯苓、大黄、虎杖、赤芍。Ⅱ组(对照组)不应用中药方剂。两组均于入院后5 d内行腹腔镜介入手术干预。
观察指标:包括血淀粉酶恢复时间、腹痛缓解时间、首次自主排气排便时间、住院时间、并发症发生率及病死率。
疗效判定标准:治愈,患者症状消失,体征恢复正常;显效,病情有所缓解,腹痛减轻,血淀粉酶、尿淀粉酶趋于正常;无效,症状体征无明显改善或死亡。总有效率=治愈率+显效率。
1.2 统计学处理
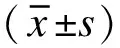
2 结果
2.1 观察指标比较
Ⅰ组血淀粉酶恢复时间、腹痛缓解时间、首次自主排气排便时间、住院时间均小于Ⅱ组(P<0.05),见表1。
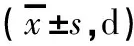
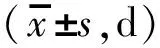

组别例数血淀粉酶恢复正常时间/d腹痛缓解时间/d首次排气排便时间/d住院时间/dⅡ组706.39±2.574.83±2.513.9±2.616.07±5.33Ⅰ组704.18±2.26 (1)2.91±2.06(1)2.5±1.9(1)12.15±4.02(2)
注:与Ⅱ组比较,(1)P<0.05,(2)P<0.01。
2.2 疗效比较
Ⅰ组总有效率为82.86%,Ⅱ组总有效率为68.58%;Ⅰ组总有效率明显好于Ⅱ组(82.86% 对68.58%,P<0.05),见表2。死亡原因为多器官功能障碍综合征。

表2 两组疗效比较(n,%)
注:与Ⅱ组比较,(1)P<0.05,(2)P<0.01。
3 讨论
急性胆源性胰腺炎的常见病因包括胆石症、胆系感染、胆道蛔虫、胆道肿瘤、胆管狭窄、缩窄性十二指肠乳头炎、奥迪括约肌功能紊乱等;其中,胆石症是胆源性胰腺炎的最主要病因,约占50%,在重症胆源性胰腺炎中可占88.8%[3]。本组无论对水肿型还是坏死型ABP均先行非手术治疗,包括禁饮食、胃肠减压,减少胰腺分泌和炎症,解痉止痛、减轻或消除疼痛刺激对机体免疫防御机制的损害。手术应尽早实施,原因为:(1)短时间内梗阻不解除,会进行性加重胰腺病情甚至迅速恶化;(2)大部分患者合并胆道感染,非手术治疗难以清除感染源;(3)非手术治疗无效时再行手术,会降低围手术期麻醉安全性,增加手术难度和术后并发症发生、病死率[4]。赵玉沛[5]认为,胆总管下端、十二指肠乳头处结石梗阻可造成胆、胰液逆流,胰管内压力增高和胰腺组织自身消化,导致急性胰腺炎反复发作。因此,取出结石,解除胰胆管梗阻是治疗胆源性胰腺炎和控制其发展的重要手段。内镜干预具有创伤小、术后并发症少、康复快的优点[6];急性胆源性胰腺炎的手术方式应遵循“个体化治疗原则”;胆囊切除术为其基本手术方式。在处理胰腺炎本身的同时必须处理胆道结石,处理胆道结石同时不一定处理胰腺炎本身,原则是尽量清除胰腺和胰外坏死组织,在保证术后腹膜后坏死组织和渗出液引流通畅的情况下,尽量保留有活力的胰腺组织。手术力求简捷,范围尽量缩小。
胰腺炎引起的腹胀和肠麻痹可导致肠黏膜功能损害,细菌过量繁殖及大量内毒素产生,发生肠道细菌移位,激发多器官功能障碍综合征和全身炎症反应综合征。中医认为,ABP以腹痛、腹胀、呕吐、黄疸等为主症,是“腑气不通”的表现;其病变部位在肝、胆、脾、胃、肠,表现为邪热蕴结,晚期邪实正衰,毒邪内陷,耗阴损阳,严重时可有厥脱之变。有报道,早期使用具有消炎、解毒、去污功能的中药组方胃管给药或灌肠,可及时阻断急性胰腺炎病情发展,减少感染残余感染发生,促进肠功能恢复[7]。本组应用的中医方剂主要由鱼腥草、党参、茯苓、大黄、两面针、当归、虎杖、赤芍、甘草等组成。鱼腥草含鱼腥草素、月桂醛等挥发油成分,对金黄色葡萄球菌、白色葡萄球菌、痢疾杆菌等有抑制作用,对金黄色葡萄球菌和白色葡萄球菌作用较强;虎杖有清热凉血、活血祛瘀功效;赤芍、两面针能活血化瘀、祛风通络、解痉止痛;大黄可泻下通便、荡涤胃肠实热积滞,改善微循环,提高肠黏膜血液灌注,促进肠黏膜内杯状细胞大量增生,对金黄色葡萄球菌、大肠杆菌、变形杆菌有杀灭作用。研究还表明大黄可清除氧自由基,促进肠道蠕动、解除肠麻痹、恢复胃肠功能,清除肠源性内毒素,减轻内毒素血症,保护肠道黏膜屏障,免除肠菌异位,抑制胰酶活性[8]。腑气一通,其痛自除。这些作用是单纯西医治疗所不能企及的。故中西医结合治疗急性胰腺炎有一定优势。
本研究结果表明,采用内科、外科微创、中药肠道去污等综合措施治疗ABP,能有效改善ABP预后,值得临床试用。

