疏肝养血方治疗女性功能性便秘45例
费 园
(江苏省江阴人民医院中医科,江苏 江阴 214400)
功能性便秘(functional constipation, FC)表现为排便困难、排便次数减少或排便不尽感[1]。调查结果显示,FC患病率为6%[2],城市女性FC患病率为15.2%,农村为10.4%,城市高于农村[3]。FC女性患病率为8%,明显高于男性的4%[2]。笔者用疏肝养血方治疗女性FC疗效满意,报道如下。
1 临床资料
共45例,均为2015年1月至2018年2月人民医院中医科门诊女性患者。年龄16~85岁,平均(51.00±19.95)岁。病程6月~15年,平均(5.33±4.29)年。
诊断标准:参照罗马Ⅳ标准[4]:至少25%的时间排便感到费力,至少25%的时间排便为块状便或硬便,至少25%的时间有排便不尽感,至少有25%的时间有肛门直肠梗阻或阻塞感,至少25%的时间排便需要手法辅助,自发性排便少于每周3次,不使用泻药时很少出现稀便。症状出现至少6个月、且近3个月症状符合诊断标准。
纳入标准:符合诊断标准,年龄16~85岁。
排除标准:妊娠或哺乳期,经肠镜或其他检查排除肠道器质性病变,合并有严重的心血管系统、造血系统、内分泌系统等原发性疾病及肝肾功能不全,原发性精神病。
2 治疗方法
用柴胡10g,当归15g,生地10g,炒白芍10g,枳实10g,生白术15g,桃仁10g,火麻仁30g。气滞加槟榔10g,乌药10g,厚朴5~10g;食滞加焦三仙各15g,莱菔子10g,陈皮10g;热秘加栀子10g,芦荟2~3g,大黄3~10g;肝胆湿热加黄芩10g,栀子10g;肠燥津亏者加玄参10~30g,麦冬10~30g;肾阴不足加制何首乌10g,桑椹10g;气虚加黄芪10~30g,党参10g。水煎,每日2剂,分2次服,治疗4周为一疗程。
治疗期间配合饮食及排便习惯调整、适当运动和保持心情舒畅等辅助治疗。
3 观察指标
参照《功能性便秘中西医结合诊疗共识意见》[4]。①大便性状(Bristol)分型:Ⅰ型为坚果状硬球,Ⅱ型为硬结状腊肠状,Ⅲ型为腊肠样、表面有裂缝,Ⅳ型为表面光滑、柔软腊肠状,Ⅴ型为软团状,Ⅵ型为糊状便,Ⅶ型为水样便。Ⅳ~Ⅶ型(0分),Ⅲ型(1分),Ⅱ型(2分),Ⅰ型(3分)。②排便时间:小于10min为0分,10~15min为1分,15~25min为2分,小于25min为3分。③自主排便频率:1~2天1次为0分,3~4天1次为1分,5~6天1次为2分,1周以上1次为3分,无自主排便为4分。④排便困难程度:无需用力可自然排便为0分,需用力才能排出为1分,努力用力才能排出为2分,借助按摩肛周甚至用手抠等额外帮助为3分。⑤腹痛、腹胀、肛门直肠梗阻或阻塞感、排便不尽感评分标准:无为0分,偶尔为1分,时有为2分,经常为3分。
用便秘患者生存质量自评量表(PAC-QOL)[5]评价生活质量状况。
4 疗效标准
参照《中药新药临床研究指导原则》[6]。临床治愈:大便正常,或恢复至病前水平,其他症状消失。显效:便秘明显改善,排便间隔时间及便质接近正常,或大便稍干而排便间隔在3天以内,其他症状大部分消失。有效:排便间隔时间缩短1天,或便质干结改善,其他症状均有好转。无效:便秘及其他症状均无改善。
用SPSS17.0软件进行统计学分析,计量资料用t检验,P<0.05为差异有统计学意义。
5 治疗结果
治愈18例(40.0%),显效20例(44.4%),好转5例(11.1%),无效2例(4.4%),总有效率95.6%。
治疗前后症状指标比较见表1。
表1 治疗前后症状指标评分比较 (分, ±s)
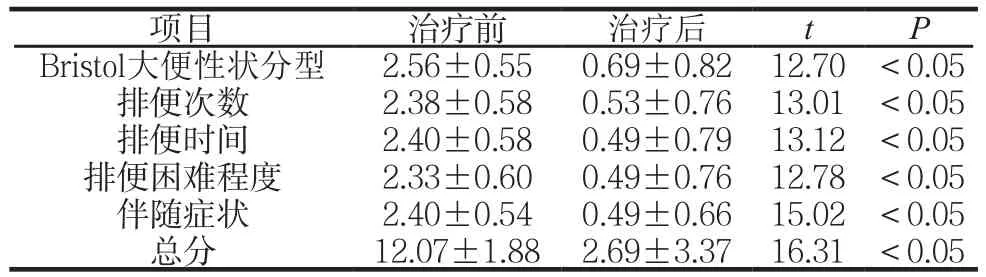
表1 治疗前后症状指标评分比较 (分, ±s)
项目 治疗前 治疗后 t P Bristol大便性状分型 2.56±0.55 0.69±0.82 12.70 <0.05排便次数 2.38±0.58 0.53±0.76 13.01 <0.05排便时间 2.40±0.58 0.49±0.79 13.12 <0.05排便困难程度 2.33±0.60 0.49±0.76 12.78 <0.05伴随症状 2.40±0.54 0.49±0.66 15.02 <0.05总分 12.07±1.88 2.69±3.37 16.31 <0.05
治疗前后生存质量比较见表2。
表2 治疗前后PAC-QOL量表评分比较 (分,±s)

表2 治疗前后PAC-QOL量表评分比较 (分,±s)
治疗前 治疗后 t P躯体不适 8.11±2.27 3.93±1.68 9.92 <0.05心理社会不适 18.62±4.83 12.67±4.79 5.87 <0.05担心和焦虑 24.13±10.02 16.18±6.37 4.49 <0.05满意程度 12.27±3.75 6.36±2.96 8.31 <0.05
治疗期间未出现明显不良反应。
6 病案举例
周某,女,41岁,2016年9月30日诊。6年前因生产二胎后出现大全干燥难解,1周1~2次,时伴腹胀腹痛,自服排毒养颜胶囊、麻仁丸等效果不佳,现大便3日未行,上腹满胀,胃纳尚可,口苦口干,烦躁易怒,夜寐欠佳,舌暗红苔薄黄,脉细弦。证属肝郁血虚兼有腑实。治疗以疏肝养血,理气通腑为主。拟疏肝养血方合小承气汤化裁。柴胡10g,当归15g,玄参15g,生地10g,炒白芍10g,枳实10g,生白术10g,桃仁10g,火麻仁30g,厚朴10g,生大黄5g(后下),5剂,水煎服,每日2次。二诊,服药第2日大便解出,腹满缓解,今晨大便1次,大便较前质地变软,无腹痛腹胀,口苦口干减轻,舌暗红苔薄白,脉细弦。原方7剂继续服用。三诊,大便质软,排便通畅,2-3日一行,舌暗红苔薄白,脉细。原方去大黄、厚朴,14剂以巩固疗效。
7 讨 论
FC属中医“便秘”、“脾约”等范畴。病位在肠,与肝、肺、脾、肾均相关。脏腑功能失调,导致大肠传导失司,大便秘结不行。以虚实夹杂多见。
女子以肝为先天,肝主疏泄,调节全身气机的运转,唐容川云“食气入胃,全赖肝木之气以疏泄之”,气机条畅,脾胃升降有序,糟粕自然顺降。女性常需对抗工作生活的双重压力,易出现精神紧张,多愁易怒,抑郁不舒,致肝气郁结,疏泄失常,大肠气机升降出入失调,魄门启闭失常,大便郁滞不畅。肝藏血,调节全身血液,血液充盈肠道,肠道濡润,糟粕可顺利排出。女性因月事、产育、哺乳、年老等因素,易精血亏虚,肠道失于濡润,无水则舟停,大肠传导失常,大便艰涩难排。长期肝气郁结,血行不畅,或因分娩创伤,脉络受损,血不归经,导致瘀血阻滞,凝于大肠,肠道不通,排便困难。
FC以肝郁血虚为主要病机,治疗以疏肝养血为主。疏肝养血方中柴胡疏肝解郁,当归养血活血,白芍、生地养阴生津、柔肝缓急,白术、枳实补土培本、健脾助运、行气导滞,加桃仁化瘀润燥、开结通滞,火麻仁脂润而除燥。诸药合用,共奏疏肝养血、润燥化瘀、运脾通便之功。
疏肝养血方治疗女性功能性便秘,能够明显改善大便性状、排便次数、排便时间、困难程度、伴随症状及生活质量,且不良反应少。

