腰大池持续引流在动脉瘤性蛛网膜下腔出血血管内栓塞术后的治疗作用
计 跃 裴本根 张 健 张玉华 尹 玮 夏 雪 孙志翔 杨 奎 孙 克
动脉瘤性蛛网膜下腔出血(aneurismal subarachnoid hemorrhage,aSAH)后,轻者出现头痛等症状,重者引发再出血、意识障碍等,致残率及病死率均较高[1]。目前,针对aSAH临床以处理动脉瘤自身病因为主,随着介入技术的快速发展,血管内栓塞术应用增多,虽能较好控制动脉瘤,但难以清除蛛网膜下腔血凝块,易引发脑血管痉挛(cerebral vasospasm,CVS)等并发症[2-3]。为此,血管内栓塞术后如何有效清除蛛网膜下腔积血一直是神经科研究的重难点。本研究对24例aSAH患者在血管内栓塞术后行腰大池引流治疗,效果良好,现报道如下。
1 资料与方法
1.1 一般资料 病例均源于淮南朝阳医院神经外科2016年1月至2018年5月收治的动脉瘤性aSAH患者。纳入标准:①均经CT或CTA、DSA检查确诊为动脉瘤性aSAH;②首次发作,发病时间1 d内;③确诊后及时接受血管内栓塞术,非开颅夹闭术;④Hunt-Hess分级Ⅱ~Ⅳ级;⑤均签署知情同意书。排除标准:①外伤等其他原因引发的蛛网膜下腔出血;②怀孕、哺乳妇女;③手术不耐受;④Hunt-Hess分级过高(V级)濒死状的颅内压过高者;⑤心脏骤停、自主呼吸薄弱;⑥尼莫地平过敏;⑦资料不全。
观察组24例,男性8例,女性16例;年龄39~84岁,平均(60.71±10.57)岁;发病时间1~22 h,平均(6.00±1.12)h;Hunt-Hess分级:Ⅱ级6例,Ⅲ级13例,Ⅳ级5例。对照组26例,男性11例,女性15例;年龄45~78岁,平均(59.50±10.10)岁;发病时间2~24 h,平均(6.02±1.09)h;Hunt-Hess分级:Ⅱ级7例,Ⅲ级12例,Ⅳ级7例。两组患者性别、年龄、发病时间、Hunt-Hess分级差异均无统计学意义(P>0.05)。
1.2 治疗方法 所有患者均给予血管内栓塞术治疗,同时接受脱水、神经保护等内科常规治疗。两组患者治疗前均被告知相关方法,并签署知情同意书。观察组除常规治疗外,于栓塞术后行腰大池引流治疗(通常在术后1~24 h)。选择腰3、4或腰4、5椎间隙进行穿刺,每天引流量200~400 mL,通常引流1~2周。对照组除常规治疗外,行腰椎穿刺,体位、穿刺点同观察组,测脑脊液压力,取部分脑脊液送检。每天放出血性脑脊液总量15~25 mL,若血性色较深、压力较高,患者配合前提下每天穿刺1次,其余情况通常间隔1天穿刺1次,共1~2周。
1.3 观察指标 测量记录两组患者术后第3、5、7天脑脊液红细胞计数;观察记录两组患者头痛缓解时间,并发症发生率(如CVS相关脑梗死、脑积水、再出血等),其中CVS相关脑梗死判断标准:术后颅脑CT评判低密度改变;术后2个月由格拉斯哥预后评分(Glasgow outcome scale,GOS)[4]评价恢复情况。

2 结果
2.1 脑脊液RBC变化 观察组术后第3、5、7天脑脊液RBC均低于对照组,差异有统计学意义(P<0.05)。详见表1。
2.2 头痛缓解时间 观察组患者头痛缓解时间(7.21±2.56)d,短于对照组的(9.08±2.87)d,差异有统计学意义(t=2.424,P=0.017)。
2.3 并发症情况 观察组CVS相关脑梗死、脑积水发生率均低于对照组,差异有统计学意义(P<0.05)。详见表2。
2.4 预后情况 观察组患者术后2个月恢复情况优于对照组,差异有统计学意义(P<0.05)。详见表3。
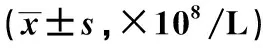
表1 两组患者术后不同时间点脑脊液红细胞计数比较
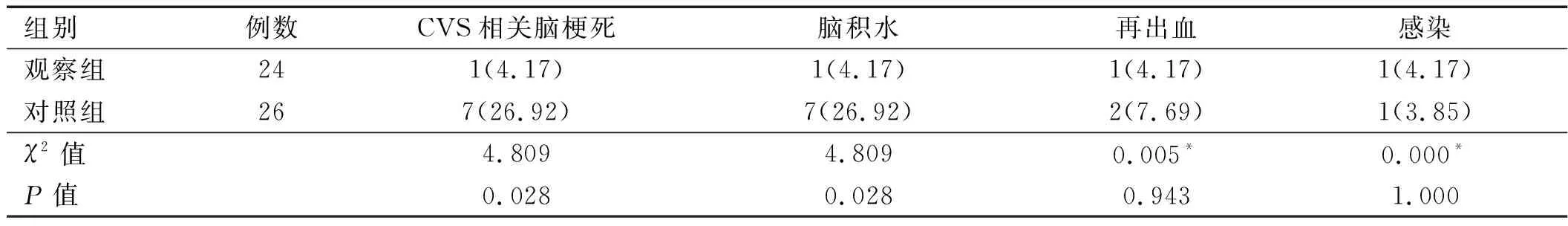
表2 两组患者并发症发生情况比较[例(%)]
注:*表示行连续性校正χ2检验,CVS为脑血管痉挛

表3 两组患者术后2个月恢复情况比较[例(%)]
3 讨论
近年来,腰大池引流在脑血管疾病的治疗中应用增多[5-8],能快速清除脑脊液内红细胞崩解后的血红蛋白等物质,抑制氧自由基、炎性物质释放,达到减轻CVS的目的[9]。早期血管内栓塞联合脑脊液引流治疗aSAH疗效较好,患者恢复良好率达69.85%[10]。邱伟智等[11]研究发现,腰大池引流相比腰椎穿刺能明显减少Fisher分级Ⅲ级、Ⅳ级aSAH患者脑积水的发生,但对Ⅰ、Ⅱ级患者建议行腰椎穿刺。温志锋等[12]研究发现,相比腰椎穿刺,腰大池引流能明显减少Hunt-Hess Ⅲ级、Ⅳ级患者CVS发生。本研究选择血管内栓塞术后aSAH患者为研究对象,其他内科常规治疗方法相同,分析不同脑脊液引流的效果。结果显示,相比腰椎穿刺,腰大池引流能明显减少脑脊液红细胞,这主要与持续腰大池引流引流量多有关,可刺激脉络膜产生更多新鲜脑脊液,对血性脑脊液稀释、冲洗。
临床上,aSAH患者行血管内栓塞术后重点在于预防或减少CVS、脑积水、CVS相关脑梗死等并发症出现。CVS发生机制尚不明确,其关键因素为脑脊液内红细胞被分解,释放血红蛋白,致自由基、脂质过氧化物增多,导致细胞肌浆网内钙离子浓度增高,沿着钙离子通道从细胞外流至细胞内[13];同时自由基对细胞膜造成损伤,引起钙泵失调,难以将胞内钙离子泵至胞外,进而导致细胞内钙超载,最终导致CVS或CVS相关脑梗死发生[14]。另外,CVS患者易出现脑缺血症状,代谢产物毒性会让脑细胞水肿、颅内压上升,因此减轻患者脑水肿,改善脑低灌注环境也十分必要。本研究还发现腰大池引流能显著降低CVS相关脑梗死、脑积水发生率,缩短患者头痛缓解时间,预后良好。可能机制:①持续腰大池引流能及时清除血红蛋白等物质,使炎症相关血性刺激物减少,加快患者头痛缓解,减少CVS相关脑梗死,同时血红蛋白等活性物质清除还能避免含铁血黄素沉积于脑组织,保护脑功能;②脑脊液被大量引流后其内蛋白含量显著减少,可避免或减少蛛网膜颗粒阻塞,预防粘连,降低脑积水发生率;③持续腰大池引流能让脑脊液由脑室流向蛛网膜下腔,脑膜反应减轻,有利于预防脑积水,解除CVS;④腰大池引流1天引流量多(200~400 mL),颅内压下降,减轻脑细胞继发性损伤。
综上,相比腰椎穿刺,血管内栓塞术后行腰大池引流能显著降低aSAH患者CVS相关脑梗死、脑积水发生率,预后良好。

